Clear Sky Science · nl
Voorbij immuunprivilege: de hersenen als een dynamische immunologische interface
Waarom het beveiligingssysteem van de hersenen ertoe doet
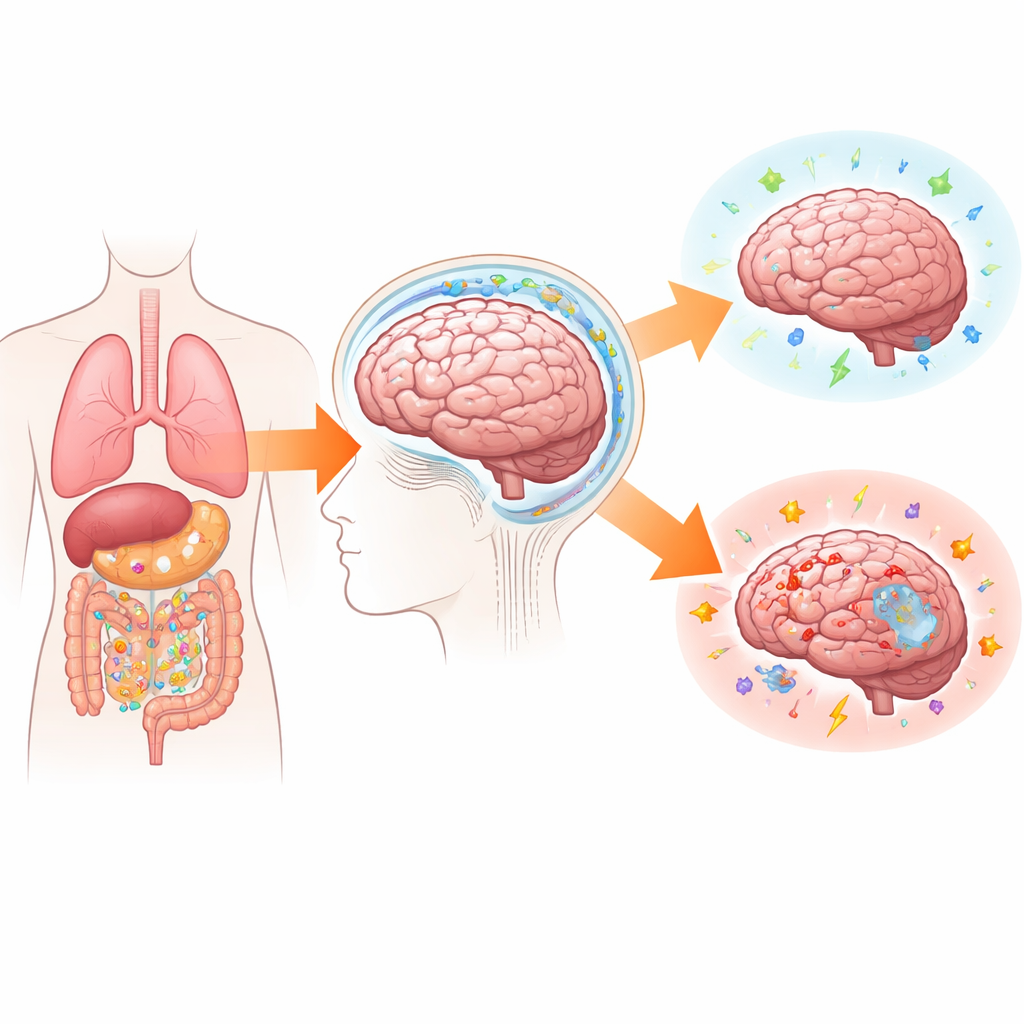
Decennialang leerden biologieteksten dat de hersenen achter gesloten deuren leefden, grotendeels onzichtbaar voor de immuunverdediging van het lichaam. Dit artikel kantelt dat eenvoudige verhaal. Het legt uit hoe de hersenen voortdurend signalen, cellen en afval uitwisselen met de rest van het lichaam — en hoe dit verborgen verkeer alles vormt, van infecties en multiple sclerose tot Alzheimer en hersenkanker. Begrijpen van dit nieuwe beeld van de "grenscontrole" van de hersenen kan leiden tot slimmere behandelingen die schadelijke ontsteking kalmeren en tegelijkertijd het vermogen van het lichaam versterken om zenuwcellen te beschermen en te herstellen.
Het hekwerk van de hersenen is een slimme poort
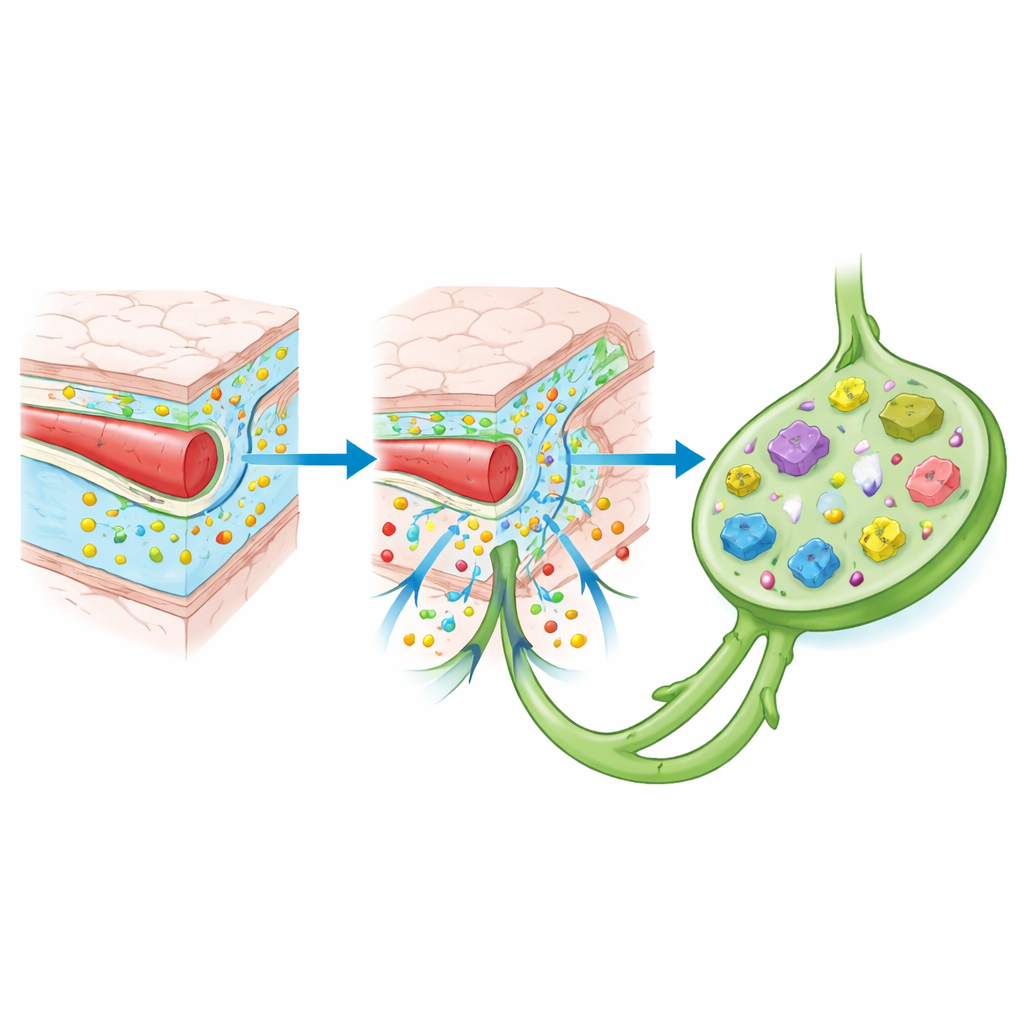
De bloed–hersenbarrière wordt vaak vergeleken met een vestingmuur die indringers buiten houdt. In werkelijkheid gedraagt hij zich meer als een slimme grensovergang. Dunne lagen nauw verbonden bloedvatcellen worden omhuld door steuncellen die beslissen welke moleculen en immuuncellen mogen passeren. Wanneer de hersenen gezond zijn, komt er slechts beperkte verkeersstroom doorheen. Tijdens een infectie of verwonding tonen diezelfde cellen plakkerige aanhechtingsplaatsen en scheiden ze chemische "geuren" uit die geselecteerde immuuncellen naar binnen begeleiden. Tegelijkertijd spoelt een recent erkend leidingsysteem — het glymfatische systeem — vloeistof door hersenweefsel en wast afvalproteïnen weg die anders kunnen ophopen bij ziekten zoals Alzheimer. Deze vloeistof, die stukjes afval en potentiële waarschuwingssignalen meedraagt, verlaat de hersenen langs speciale routes die aansluiten op de immuunknopen van het lichaam.
Verborgen afvoerpijpen en uitkijkposten
Een van de meest ingrijpende verschuivingen in het denken kwam met de ontdekking van echte lymfevaten — afvoerkanaaltjes — die lopen in de taaie buitenste vliezen van de hersenen. Deze vaten verzamelen vloeistof, immuuncellen en moleculaire resten uit hersenweefsel en leiden ze naar lymfeklieren in de hals, waar immuuncellen op zoek gaan naar problemen. In de buurt fungeren grote met bloed gevulde ruimtes in het schedelvlies als "grensstations" waar immuuncellen voortdurend materiaal bemonsteren dat uit de hersenvloeistof komt. De schedel zelf is niet alleen bot: het binnenste beenmerg zendt immuuncellen direct naar deze vliezen via kleine kanaaltjes, waardoor een lokaal reservoir ontstaat dat snel op hersennood kan reageren zonder uitsluitend te hoeven vertrouwen op cellen die via de bloedbaan reizen.
Inheemse verzorgers en invloeden van veraf
In de hersenen fungeren residentiële steuncellen ook als immuunwachten. Microglia, de eigen immuuncellen van de hersenen, steken voortdurend hun uitlopers uit en trekken ze terug, waarbij ze schade, infectie of eiwitophoping waarnemen. Astrocyten, stervormige steuncellen, helpen de bloed–hersenbarrière in stand te houden en geven chemische boodschappers af die de vlammen van ontsteking kunnen aanwakkeren of helpen blussen. Samen beslissen ze of buitenste immuuncellen worden opgeroepen en hoe krachtig hun reactie zal zijn. Opmerkelijk is dat de toestand van deze cellen wordt beïnvloed door signalen van veraf: het darmmicrobioom, slaappatronen, veroudering en algemene lichaamsontsteking veranderen allemaal de "toon" van de immuunreactie van de hersenen door in te werken op deze grenszones.
Verschillende hersenbuurten, verschillende regels
De hersenen vormen geen uniform immuungebied. De beschermende lagen, de met vocht gevulde ruimtes, het ruggenmerg en het diepe hersenweefsel volgen elk net iets andere regels voor wat kan passeren en hoe sterk ze reageren. Sommige regio's lopen na een verwonding vol met immuuncellen, terwijl andere meer afgeschermd blijven. De darm–hersenverbinding voegt nog een laag toe: microben in de darmen produceren kleine moleculen die immuuncellen in het bloed en indirect in de hersenen hervormen. Onevenwichtigheden in deze microben zijn in verband gebracht met verslechterde ontsteking bij aandoeningen zoals multiple sclerose en de ziekte van Parkinson. Dit lappendeken van compartimenten en externe invloeden betekent dat toekomstige behandelingen mogelijk specifieke hersengebieden of vochtwegen moeten richten, in plaats van alleen te vertrouwen op brede, lichaamsoverstijgende geneesmiddelen.
Ziekte, therapie en een nieuw speelboek
Als dit zorgvuldig afgestelde systeem ontspoort, kunnen de gevolgen ingrijpend zijn. Bij multiple sclerose dringen verkeerd gerichte immuuncellen de hersenen en het ruggenmerg binnen en strippen ze de isolatie van zenuwvezels. Bij infecties zoals meningitis of cerebrale malaria kunnen golven van immuuncellen en ontstekingsmoleculen zwelling en weefselbeschadiging veroorzaken. Bij Alzheimer en Parkinson kan chronische, smeulende immuunactiviteit rond eiwitafzettingen zowel helpen bij het opruimen van afval als, indien ongecontroleerd, neuronen schaden. Moderne behandelingen benutten deze nieuwe inzichten al: geneesmiddelen die de binnenkomst van immuuncellen blokkeren kunnen multiple sclerose vertragen, en immuun-gebaseerde therapieën voor hersentumoren proberen immuuncellen binnen de unieke hersenomgeving wakker te schudden of anders te sturen. De uitdaging is nuttige immuunacties te benutten — infecties opruimen, toxische eiwitten verwijderen, tumorcellen doden — zonder het evenwicht te doen doorslaan naar blijvende schade.
Wat dit nieuwe perspectief voor ons allemaal betekent
De kernboodschap van het artikel is dat de hersenen geen verboden toevluchtsoord zijn maar een strak gereguleerd onderdeel van het algehele immuunsysteem van het lichaam. Vloeistofdrainagepaden, lymfevaten in de bekledingen van de hersenen en residentiële steuncellen vormen samen een systeem dat voortdurend de gezondheid van de hersenen bemonstert en rapporteert aan de rest van het lichaam. In het dagelijks leven helpt dit systeem helder denken en stabiele zenuwfunctie te behouden; bij ziekte kan het beschermen of vernietigen. Door deze controlepunten in kaart te brengen en te leren hoe ze subtiel te beïnvloeden — via geneesmiddelen, levensstijl of zelfs veranderingen in het darmmicrobioom — hopen onderzoekers therapieën te ontwerpen die neurodegeneratie vertragen, herstel na verwonding verbeteren en immuun-gebaseerde kankerbehandelingen veiliger en effectiever maken.
Bronvermelding: Kobeissy, F., Salzet, M. Beyond immune privilege: the brain as a dynamic immunological interface. Cell Death Dis 17, 408 (2026). https://doi.org/10.1038/s41419-026-08561-z
Trefwoorden: hersenimmuniteit, bloed–hersenbarrière, glymfatisch systeem, meningeale lymfevaten, neuro-inflammatie