Clear Sky Science · nl
Neoadjuvante immunochemoradiotherapie met nivolumab, paclitaxel en cisplatin gevolgd door oesofagectomie bij lokaal gevorderd plaveiselcelcarcinoom van de slokdarm
Waarom dit belangrijk is voor mensen met slokdarmkanker
Slokdarmkanker behoort tot de dodelijkste vormen van kanker wereldwijd, en veel patiënten worden pas gediagnosticeerd wanneer de ziekte al lokaal gevorderd is. Artsen gebruiken al een zware combinatie van chemotherapie, bestraling en chirurgie om deze patiënten te proberen te genezen, maar de overleving blijft slecht. Deze studie onderzocht of het toevoegen van een moderne immunotherapie, nivolumab, aan de gebruikelijke behandeling vóór de operatie tumoren beter kan verkleinen en de uitkomsten kan verbeteren bij mensen met een veelvoorkomende vorm van de ziekte, het plaveiselcelcarcinoom van de slokdarm.
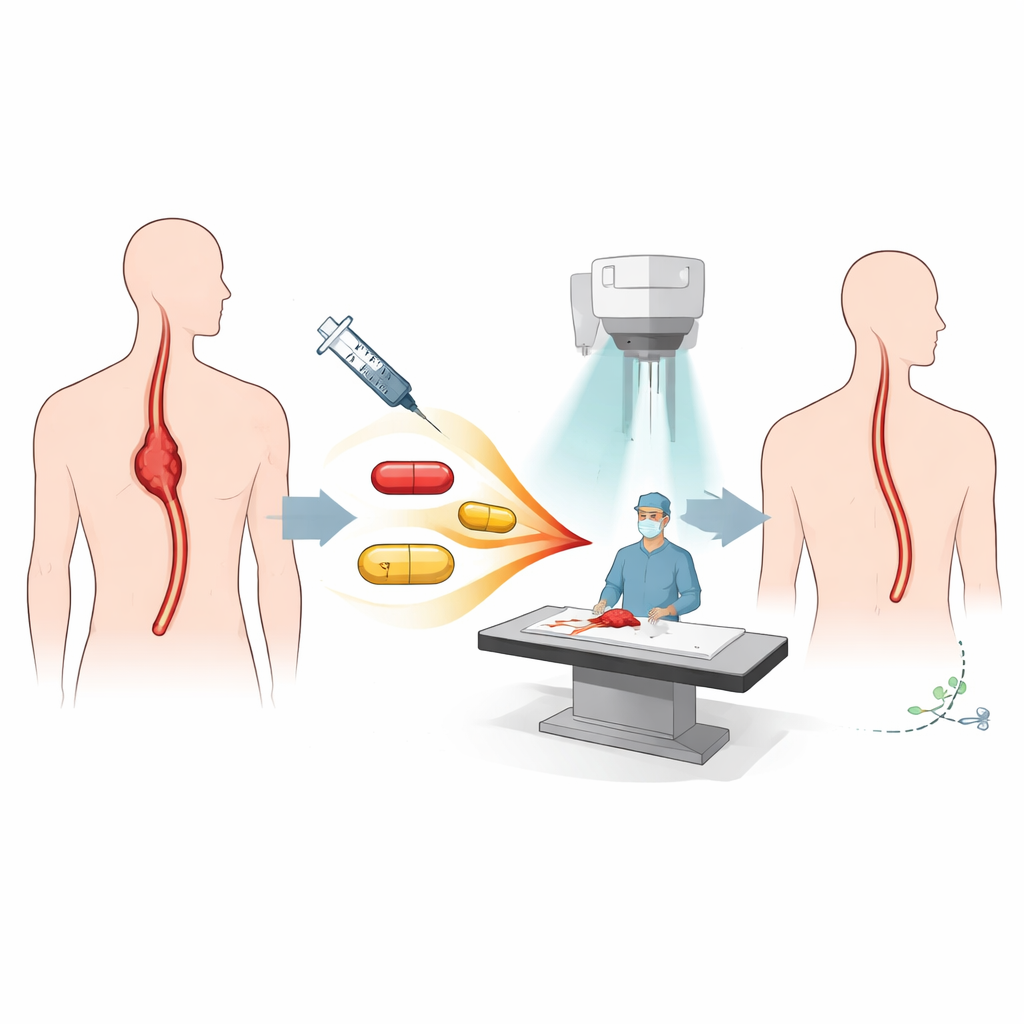
Een nadere blik op de behandelingsstrategie
De patiënten in deze proef hadden allemaal lokaal gevorderd plaveiselcelcarcinoom van de slokdarm dat beperkt was tot de borstkas en nog als operabel werd beschouwd. Voor de operatie kregen ze wat artsen "neoadjuvante" therapie noemen: vijf weken chemotherapie (paclitaxel en cisplatin) gelijktijdig met bestraling van de borstkas, plus vier injecties nivolumab, een immuunversterkend monoklonaal antilichaam dat de T-cellen van het lichaam helpt kanker aan te vallen. Na afloop van deze gecombineerde behandeling onderging het merendeel minimaal invasieve oesofagectomie, waarbij het aangedane deel van de slokdarm wordt verwijderd en het spijsverteringskanaal wordt hersteld.
Wat de onderzoekers hoopten te zien
De belangrijkste succesmaat was hoeveel patiënten een pathologisch volledige respons hadden—dat wil zeggen dat wanneer chirurgen de slokdarm en lymfeklieren verwijderden en pathologen deze onder de microscoop onderzochten, er geen levende kankercellen meer werden gevonden. Eerdere studies met alleen chemoradiotherapie geven bij ongeveer een kwart van deze patiënten een volledige respons. Het team stelde de studie zo op dat als de nieuwe combinatie die graad tot ongeveer de helft van de patiënten zou kunnen verhogen, dat veelbelovend genoeg zou zijn om in een grotere proef verder te onderzoeken.
Wat er daadwerkelijk in de proef gebeurde
Zeventien patiënten werden geïncludeerd. De gecombineerde behandeling werd grotendeels volgens plan toegediend: bijna allen ontvingen de volle dosis bestraling, de meesten kregen alle nivolumab-doses en de chemotherapie werd aangepast waar nodig wegens bijwerkingen op de bloedwaardes. Veertien patiënten gingen naar de operatie; drie niet omdat hun kanker vorderde of vanwege andere ernstige problemen. Van degenen die geopereerd werden, had vier geen overblijvende kanker in het verwijderde weefsel. Dat komt neer op een volledige-responspercentage van 24% onder alle 17 behandelde patiënten—nagenoeg identiek aan historische resultaten met alleen chemoradiotherapie, en lager dan de drempel om door te gaan naar een tweede fase van de studie. Ook de overlevingstijden waren bescheiden: de helft van de patiënten zag hun ziekte terugkeren of vooruitgaan binnen ongeveer een jaar, en de helft was overleden bij net iets meer dan twee jaar.
Veiligheid en bijwerkingen van de combinatie
Wat de veiligheid betreft was het geïntensiveerde regime vóór de operatie beheersbaar maar niet zonder betekenis. Bij bijna negen op de tien patiënten traden behandelgerelateerde bijwerkingen op, en bij ongeveer één op de vier ontwikkelden zich ernstige verlagingen van het aantal witte bloedcellen door de chemotherapie en bestraling. Immuungerelateerde problemen door nivolumab, zoals huiduitslag, milde colitis of veranderingen in hormoonklieren, kwamen bij bijna de helft van de patiënten voor maar waren allemaal van lage graad; geen van deze gevallen vereiste krachtige steroïden of leidde rechtstreeks tot een behandelinggerelateerde dood. De operatie zelf bleef technisch uitvoerbaar na de gecombineerde therapie, al kregen meerdere patiënten ernstige chirurgische complicaties, waaronder twee met grote lekkages op de aansluiting van het spijsverteringskanaal.
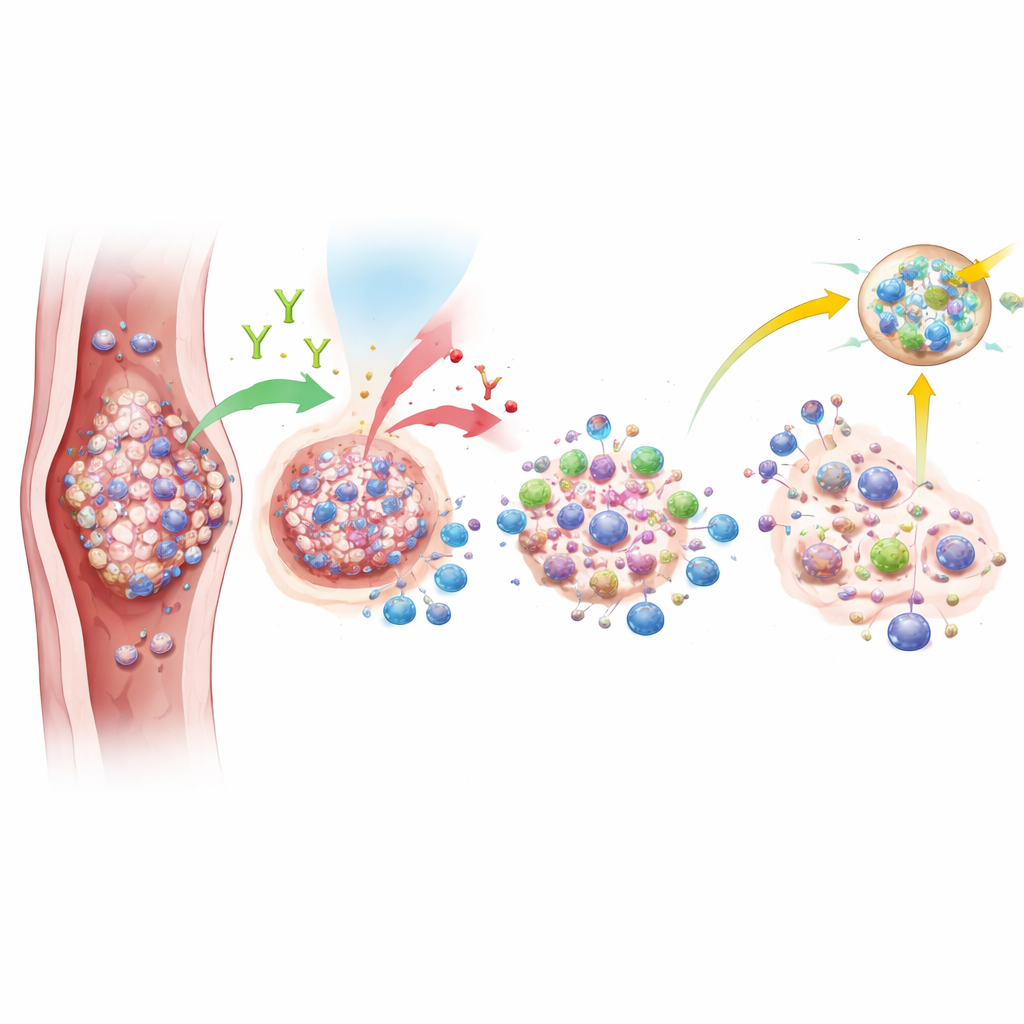
Signalering vanuit het immuunsysteem
Alhoewel het totale voordeel beperkt was, zagen de onderzoekers intrigerende aanwijzingen dat de tumoren van sommige patiënten veel gevoeliger waren voor deze benadering dan andere. Tumormonsters die voor de behandeling werden genomen, werden onderzocht op PD-L1, een eiwit dat kan aangeven hoe zichtbaar een tumor is voor het immuunsysteem, en op tekenen van gespecialiseerde immuuncelclusters, tertiaire lymfoïde structuren genoemd. Patiënten wiens tumoren hoge PD-L1-niveaus vertoonden, behaalden veel vaker een volledige verdwijning van de kanker na therapie. Zij leefden ook geneigd langer. Genetische testen suggereerden dat tumoren die volledig reageerden meer actieve immuuncellen en minder onderdrukkende cellen hadden, evenals sterkere signalen gerelateerd aan B-cellen en kankerdodende functies. Deze bevindingen wijzen erop dat bepaalde immuunkenmerken in de tumor kunnen helpen voorspellen wie echt profiteert van het toevoegen van nivolumab.
Wat dit vooruit betekent
Voor de gemiddelde patiënt met lokaal gevorderd plaveiselcelcarcinoom van de slokdarm suggereert deze kleine proef dat het eenvoudig toevoegen van nivolumab aan standaard chemoradiotherapie vóór de operatie de genezingskansen niet dramatisch verbetert en nog geen reden is om de routinematige praktijk te veranderen. Tegelijk toont het aan dat de combinatie veilig kan worden toegediend en dat een subgroep patiënten—zij met tumoren die sterk PD-L1 tot expressie brengen en specifieke immuunhandtekeningen vertonen—mogelijk meer baat heeft bij deze strategie. Grotere, zorgvuldig opgezette onderzoeken en betere tests om waarschijnlijke responders te selecteren zullen nodig zijn om te bepalen of het afstemmen van immunotherapie op deze immuunmarkers echt het verschil kan maken bij deze uitdagende ziekte.
Bronvermelding: Huang, TC., Guo, JC., Lin, CC. et al. Neoadjuvant immunochemoradiotherapy with nivolumab, paclitaxel, and cisplatin followed by esophagectomy for locally advanced esophageal squamous cell carcinoma. Br J Cancer 134, 1403–1412 (2026). https://doi.org/10.1038/s41416-026-03349-6
Trefwoorden: plaveiselcelcarcinoom van de slokdarm, neoadjuvante therapie, immunotherapie, chemoradiotherapie, PD-L1-biomarker