Clear Sky Science · nl
Netwerk van hypoxie-induceerbare factoren weerspiegelt progressie van nierziekte bij diabetes en remming van natrium-glucose co-transporters
Waarom weinig zuurstof in de nier ertoe doet
Bij miljoenen mensen met type 2-diabetes ontstaat nierbeschadiging vaak geruisloos over jaren voordat er symptomen optreden. Deze studie stelt een ogenschijnlijk simpele vraag met grote gevolgen: wat gebeurt er in niercellen wanneer ze niet genoeg zuurstof krijgen, en kunnen moderne diabetesmedicijnen die cellen weer richting herstel duwen? Door de activiteit van honderden genen te volgen die worden bestuurd door het zuurstof-sensorische systeem van het lichaam, bouwden de onderzoekers een gedetailleerde kaart van hoe diabetische nierziekte voortschrijdt en hoe een veelgebruikte klasse geneesmiddelen, SGLT2-remmers, de nieren mogelijk kunnen beschermen.
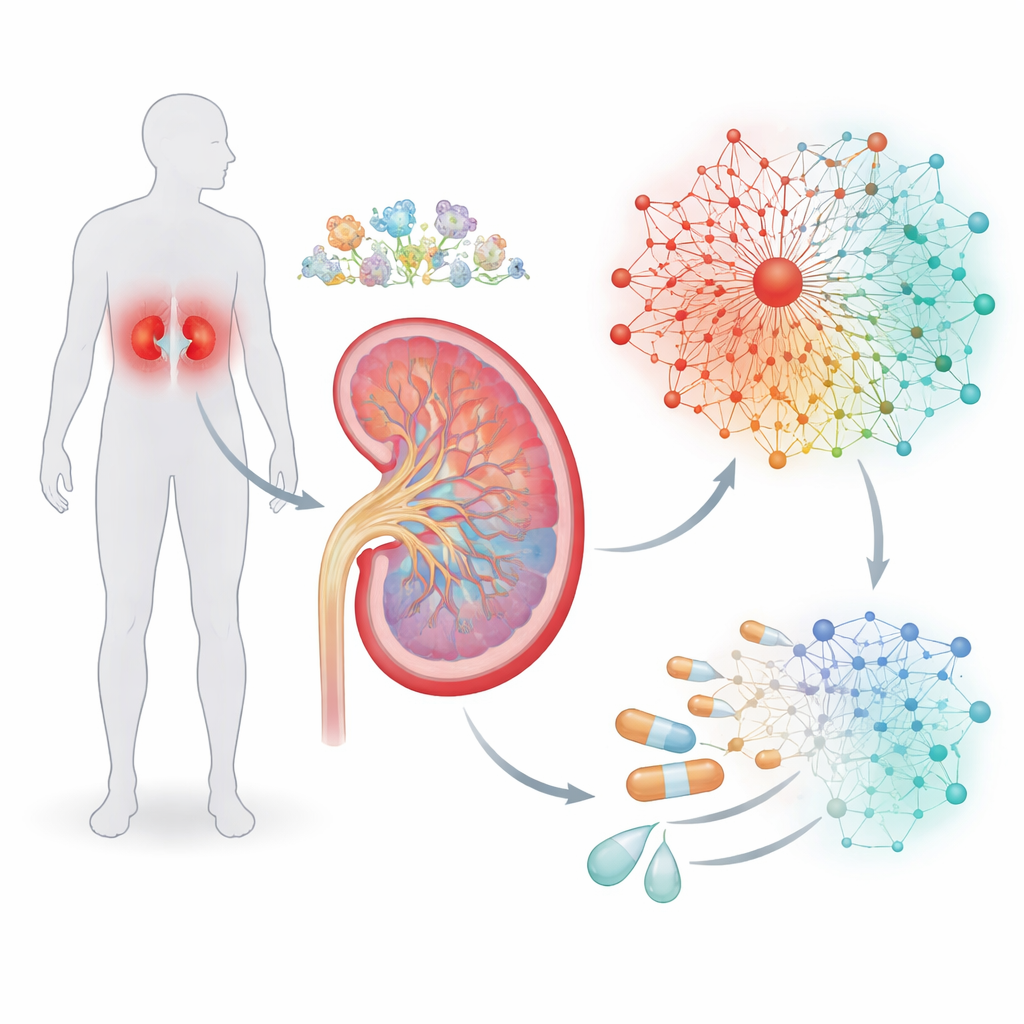
Het zuurstof-waarschuwingssysteem van de nier in kaart brengen
De nier is een van de drukste organen van het lichaam: hij filtert continu bloed en reguleert zout- en waterbalans. Dat werk verbruikt veel zuurstof, en bij diabetes kan de balans tussen zuurstofaanbod en -vraag verschuiven naar een chronisch tekort. Cellen reageren op lage zuurstof via een hoofdschakelaar die hypoxie-induceerbare factor heet, of HIF, die vele andere genen aan- of uitzet. In plaats van alleen naar HIF te kijken, doorzochten de auteurs eerdere studies om een lijst samen te stellen van genen die bekend staan om te reageren op lage zuurstof. Met hoogresolutie single-cell RNA-sequencing van nierbiopten onderzochten ze waar in het nefron—de verschillende segmenten en celtypen van de filtereenheden van de nier—deze hypoxie-responsieve genen het meest actief zijn.
Een genen netwerk bouwen dat ziekte weerspiegelt
Genregelaars werken zelden alleen, dus vroeg het team vervolgens welke andere regulatoren de neiging hebben om samen met HIF op het DNA te clusteren. Door promoterregio’s te scannen—de DNA-streken die bepalen of een gen wordt gebruikt—zochten ze naar terugkerende patronen van bindingsplaatsen, als grammaticale zinnen in een tekst. Deze analyse onthulde “cassette”-structuren waar HIF-bindingplaatsen naast plaatsen voor twee andere families van transcriptiefactoren zitten, genaamd KLF en ETS. Uit deze patronen stelden de onderzoekers zeven onderling verbonden signaalroutes samen met in totaal 237 genen, waarmee een door hypoxie aangedreven regulatoir netwerk werd gevormd. Belangrijk is dat gegevens uit een groot nierreferentieproject lieten zien dat de meeste van deze genen zich in chromatine-regio’s bevinden die open en toegankelijk zijn, wat betekent dat niercellen klaarstaan om dit netwerk te gebruiken wanneer de omstandigheden daarom vragen.
Vroege waarschuwingen in gestreste tubuluscellen
De onderzoekers vroegen zich daarna af of dit HIF-gefocuste netwerk verandert naarmate de nierziekte vordert. Ze concentreerden zich op proximale tubuluscellen, die een groot deel van het energie-intensieve transportwerk van de nier verrichten en zwaar worden getroffen bij diabetes. Een specifiek gestrest toestandsbeeld van deze cellen, aangeduid als adaptieve proximale tubulus (aPT), is in verband gebracht met slechtere langetermijnuitkomsten. Bij vergelijking van gezonde tubuluscellen met aPT-cellen ontdekte de studie dat bijna de helft van de netwerkgenen hun activiteit veranderde, vaak vergezeld van verschuivingen in hoe strak het lokale DNA was opgerold. Vergelijkbare en progressief grotere verstoringen verschenen toen ze bulkweefsel van mensen met vroege en late diabetische nierziekte onderzochten, en ruimtelijke transcriptomics bevestigde dat veel van deze veranderde genen clusteren in zichtbaar beschadigde delen van de tubuli.
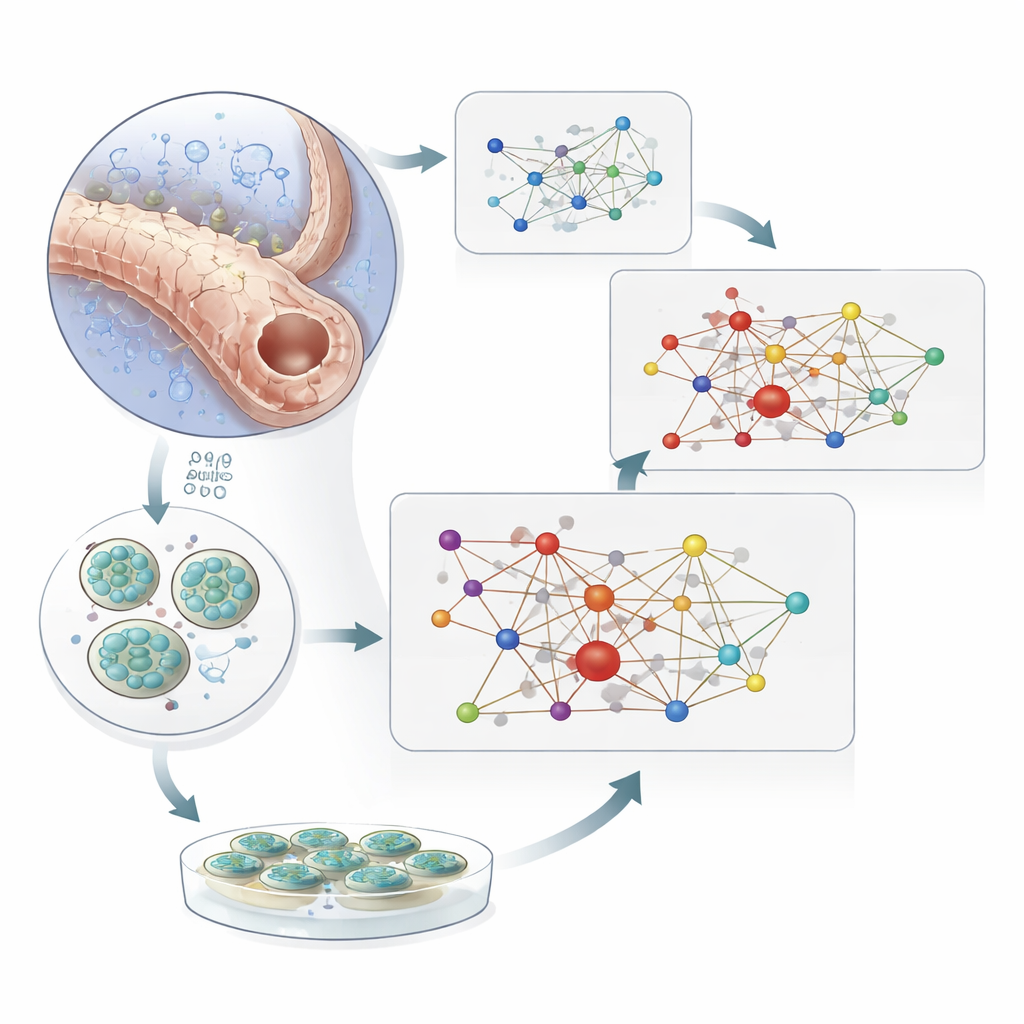
Het netwerk testen in mini-nieren en met medicijnen
Om oorzaak en gevolg te scheiden, wendde het team zich tot humane nierorganoïden—miniatuur, in het laboratorium gekweekte niermodellen afgeleid van stamcellen. Wanneer deze organoïden aan zeer lage zuurstof werden blootgesteld, veranderden tientallen van de netwerkgenen hun expressie, en weerspiegelden zo de patronen die in ziek menselijk weefsel werden gezien. Experimenten in gekweekte niercellen met gereduceerde HIF1A- en HIF2A-activiteit lieten zien dat veel van deze veranderingen direct afhankelijk zijn van HIF-activiteit. Ten slotte onderzochten de onderzoekers mensen met type 2-diabetes die wel of geen SGLT2-remmers gebruikten, geneesmiddelen die de werklast van de nier verminderen door te veranderen hoe suiker en zout in de tubuli worden verwerkt. In proximale tubuluscellen van behandelde patiënten bewoog meer dan een derde van de netwerkgenen die waren afgeweken van gezonde niveaus weer richting een normaal patroon. Vergelijkbare beschermende verschuivingen traden op toen hypoxische organoïden werden blootgesteld aan een SGLT2-remmer.
Wat dit betekent voor patiënten en therapieën
Samen schetsen deze bevindingen een multi-gen “zuurstofstresshandtekening” die vroeg oplicht in diabetische nieren, lang voordat ernstige littekenvorming duidelijk is onder de microscoop. In plaats van te vertrouwen op één enkele marker biedt het HIF-gefocuste netwerk een rijkere weergave van hoe ver de nierziekte is gevorderd en hoe goed behandelingen werken. De resultaten ondersteunen het idee dat SGLT2-remmers helpen dit stressnetwerk te kalmeren, en mogelijk de schade aan de tubuli vertragen. Hoewel de studie niet bewijst dat zuurstofgebrek de enige trigger is—metabole verschuivingen bij diabetes spelen waarschijnlijk ook een rol—laat ze zien dat het volgen van dit genennetwerk een krachtige manier kan zijn om ziekte te monitoren en nieuwe geneesmiddelen te testen die gericht zijn op het beschermen van de nieren tegen de stille belasting van diabetes.
Bronvermelding: Nair, V., Minakawa, A., Smith, C. et al. Hypoxia inducible factor network reflects kidney disease progression in diabetes and sodium-glucose co-transporters inhibition. Sig Transduct Target Ther 11, 144 (2026). https://doi.org/10.1038/s41392-026-02653-0
Trefwoorden: diabetische nieraandoening, hypoxie, HIF-genetwerk, SGLT2-remmers, single-cell transcriptomics