Clear Sky Science · it
La rete dei fattori inducibili dall’ipossia riflette la progressione della malattia renale nel diabete e l’inibizione dei co-trasportatori sodio-glucosio
Perché la bassa disponibilità di ossigeno nel rene è importante
Per milioni di persone con diabete di tipo 2, il danno renale si sviluppa silenziosamente per anni prima che compaiano i sintomi. Questo studio pone una domanda apparentemente semplice ma dalle grandi conseguenze: cosa succede all’interno delle cellule renali quando non ricevono sufficiente ossigeno e i farmaci antidiabetici moderni possono riportare queste cellule verso uno stato di salute? Seguendo l’attività di centinaia di geni controllati dal macchinario sensibile all’ossigeno del corpo, i ricercatori hanno costruito una mappa dettagliata di come progredisce la malattia renale diabetica e di come una classe di farmaci ampiamente usata, gli inibitori SGLT2, possa contribuire a proteggere i reni.
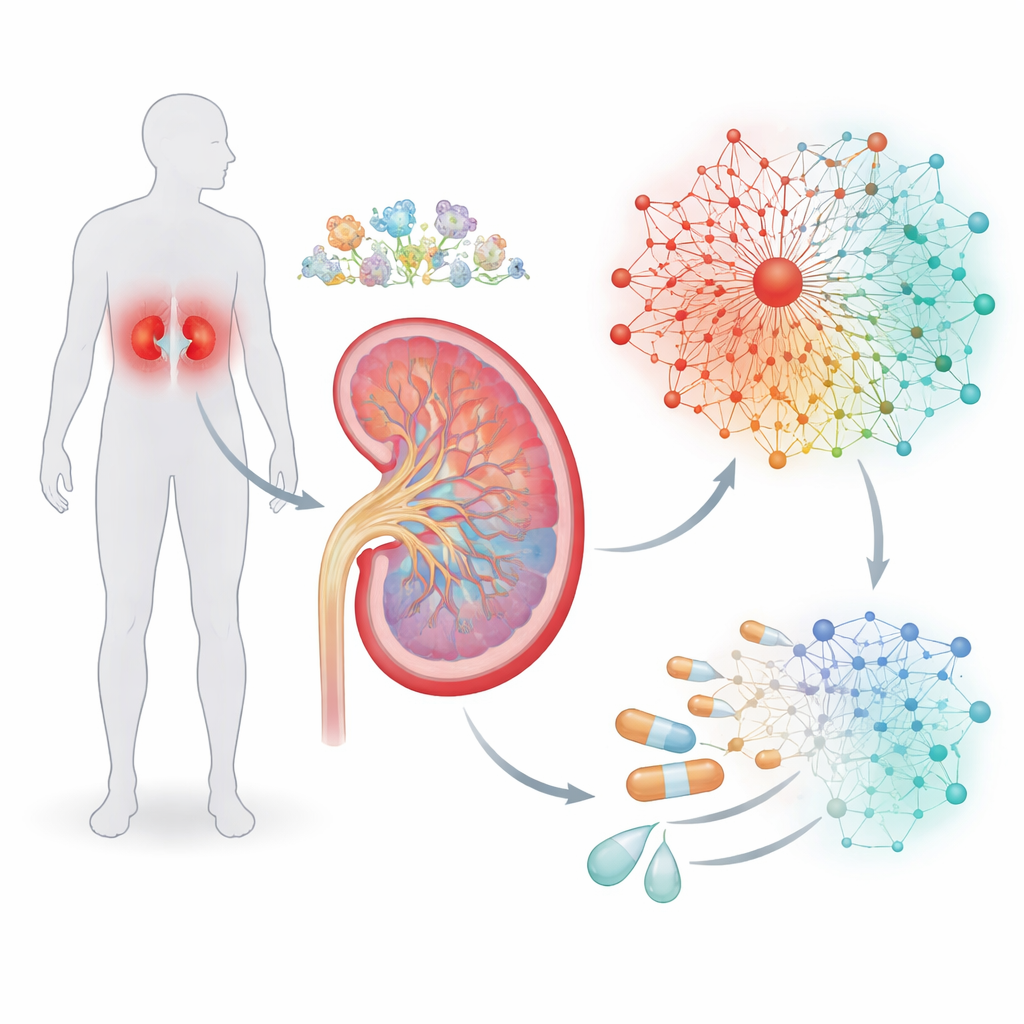
Tracciare il sistema di allarme dell’ossigeno nel rene
Il rene è uno degli organi più impegnati del corpo, filtrando costantemente il sangue e regolando i livelli di sale e acqua. Questo lavoro consuma molto ossigeno e, nel diabete, l’equilibrio tra offerta e domanda di ossigeno può spostarsi verso una carenza cronica. Le cellule rispondono al basso ossigeno attraverso un interruttore maestro chiamato fattore inducibile dall’ipossia, o HIF, che attiva o disattiva molti altri geni. Invece di concentrarsi solo sull’HIF, gli autori hanno setacciato studi precedenti per assemblare un elenco di geni noti per rispondere alla bassa disponibilità di ossigeno. Utilizzando sequenziamento dell’RNA a singola cellula ad alta risoluzione da biopsie renali, hanno esaminato dove nel nefrone—nei diversi segmenti e tipi cellulari delle unità filtranti renali—questi geni sensibili all’ipossia sono più attivi.
Costruire una rete genica che rispecchia la malattia
I commutatori genici raramente agiscono da soli, quindi il gruppo ha indagato quali altri regolatori tendono a raggrupparsi con HIF sul DNA. Scansionando le regioni promotrici—gli spezzoni di DNA che determinano se un gene viene usato—hanno cercato motivi ricorrenti di siti di legame, come frasi grammaticali in una frase. Questa analisi ha messo in luce “cassette” in cui i siti HIF si trovano accanto a siti per due altre famiglie di fattori di trascrizione, chiamate KLF ed ETS. Da questi schemi, i ricercatori hanno assemblato sette vie di segnalazione interconnesse contenenti 237 geni, formando una rete regolatoria guidata dall’ipossia. In modo significativo, i dati di un ampio progetto di riferimento renale hanno mostrato che la maggior parte di questi geni si trova in regioni di cromatina aperta e accessibile, il che significa che le cellule renali sono pronte a utilizzare questa rete quando le condizioni lo richiedono.
Primi segnali di allarme nelle cellule tubolari stressate
Gli investigatori hanno poi chiesto se questa rete centrata su HIF cambi con l’avanzare della malattia renale. Si sono concentrati sulle cellule del tubulo prossimale, che gestiscono gran parte del lavoro di trasporto ad alto consumo energetico del rene e sono fortemente colpite nel diabete. Un particolare stato di stress di queste cellule, chiamato tubulo prossimale adattativo (aPT), è stato collegato a esiti a lungo termine sfavorevoli. Confrontando i tubuli sani con le cellule aPT, lo studio ha riscontrato che quasi la metà dei geni della rete modificava la propria attività, spesso accompagnata da cambiamenti nel grado di impacchettamento locale del DNA. Disruzioni simili, e progressivamente più ampie, sono emerse anche nell’analisi di tessuto complessivo di persone con nefropatia diabetica precoce e avanzata, e la trascrittomica spaziale ha confermato che molti di questi geni alterati si raggruppano in aree visibilmente danneggiate dei tubuli.
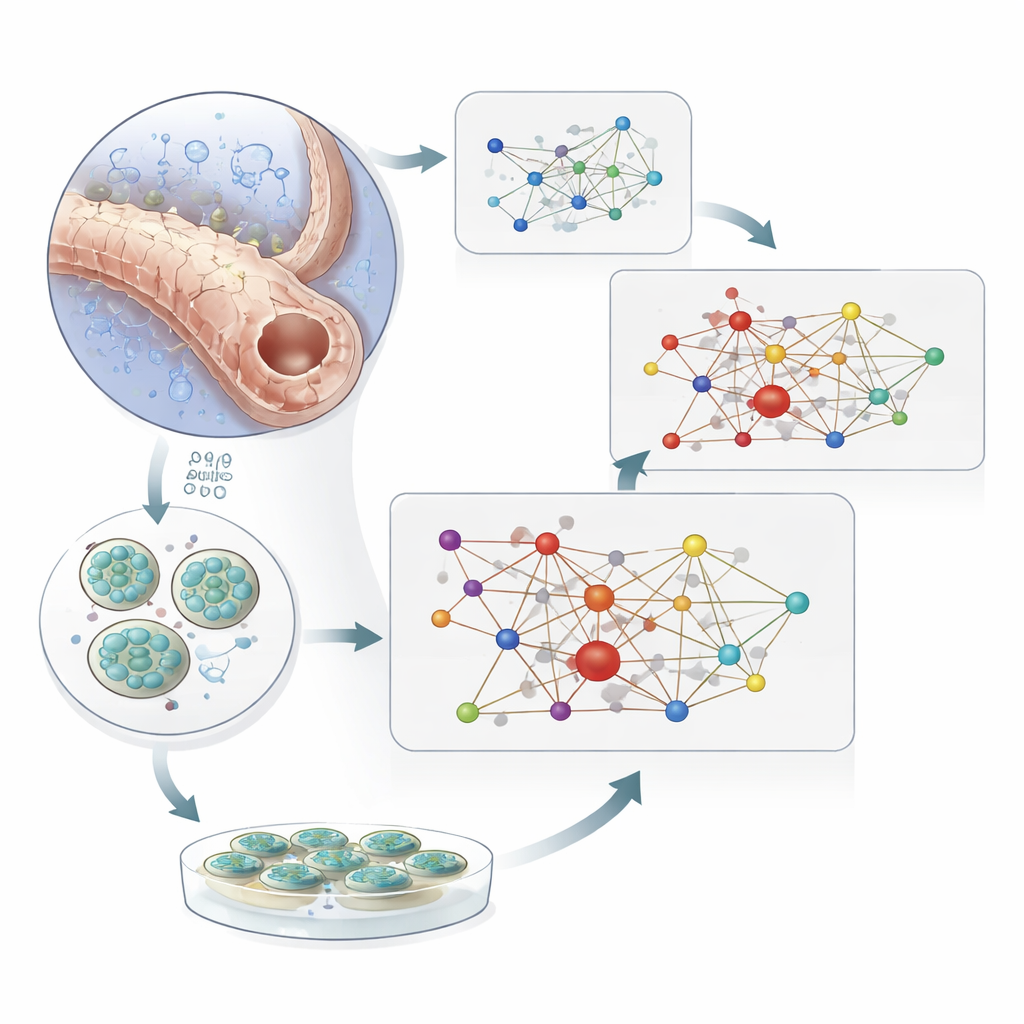
Testare la rete in mini-reni e con i farmaci
Per separare causa e conseguenza, il team si è rivolto agli organoidi renali umani—modelli renali in miniatura coltivati in laboratorio derivati da cellule staminali. Quando questi organoidi sono stati esposti a ossigeno molto basso, dozzine di geni della rete hanno modificato la loro espressione, rispecchiando i modelli osservati nei tessuti umani malati. Esperimenti su cellule renali in coltura con HIF1A e HIF2A ridotti hanno mostrato che molte di queste modifiche dipendono direttamente dall’attività di HIF. Infine, i ricercatori hanno esaminato persone con diabete di tipo 2 che assumevano o meno inibitori SGLT2, farmaci che riducono il carico di lavoro renale modificando la gestione di zucchero e sale nei tubuli. Nelle cellule del tubulo prossimale di pazienti trattati, più di un terzo dei geni della rete che si erano allontanati dai livelli sani si è riportato verso un profilo più normale. Spostamenti protettivi simili sono comparsi quando organoidi ipossici sono stati esposti a un inibitore SGLT2.
Cosa significa questo per i pazienti e le terapie
Nel complesso, questi risultati delineano una “firma di stress ossidativo” multi-genica che si accende precocemente nei reni diabetici, molto prima che la cicatrizzazione severa sia evidente al microscopio. Piuttosto che affidarsi a un singolo marcatore, la rete centrata su HIF offre una lettura più ricca di quanto la malattia renale sia progredita e di quanto bene le terapie stiano funzionando. I risultati sostengono l’idea che gli inibitori SGLT2 contribuiscano a calmare questa rete di stress, rallentando potenzialmente il danno ai tubuli. Pur non dimostrando che la carenza di ossigeno sia l’unico fattore scatenante—sui cambiamenti metabolici nel diabete giocano probabilmente un ruolo—lo studio mostra che monitorare questa rete genica può essere un modo potente per sorvegliare la malattia e testare nuovi farmaci volti a proteggere i reni dalla tensione silenziosa del diabete.
Citazione: Nair, V., Minakawa, A., Smith, C. et al. Hypoxia inducible factor network reflects kidney disease progression in diabetes and sodium-glucose co-transporters inhibition. Sig Transduct Target Ther 11, 144 (2026). https://doi.org/10.1038/s41392-026-02653-0
Parole chiave: nefropatia diabetica, ipossia, rete genica HIF, inibitori SGLT2, transcrittomica a singola cellula