Clear Sky Science · de
Hypoxie-induzierbarer Faktornetzwerk spiegelt das Fortschreiten der Nierenerkrankung bei Diabetes und die Hemmung von Natrium-Glukose-Cotransportern wider
Warum wenig Sauerstoff in der Niere wichtig ist
Bei Millionen von Menschen mit Typ-2-Diabetes entwickelt sich über Jahre hinweg unbemerkt Nierenschaden, bevor Symptome auftreten. Diese Studie stellt eine auf den ersten Blick einfache, aber weitreichende Frage: Was passiert in Nierenzellen, wenn sie nicht genug Sauerstoff bekommen, und können moderne Diabetesmedikamente diese Zellen wieder in Richtung Gesundheit lenken? Indem die Forscher das Verhalten von Hunderten von Genen verfolgten, die von der sauerstoffsensiblen Maschinerie des Körpers gesteuert werden, bauten sie eine detaillierte Karte, wie die diabetische Nierenerkrankung voranschreitet und wie eine weit verbreitete Medikamentenklasse, die SGLT2-Inhibitoren, möglicherweise die Nieren schützt.
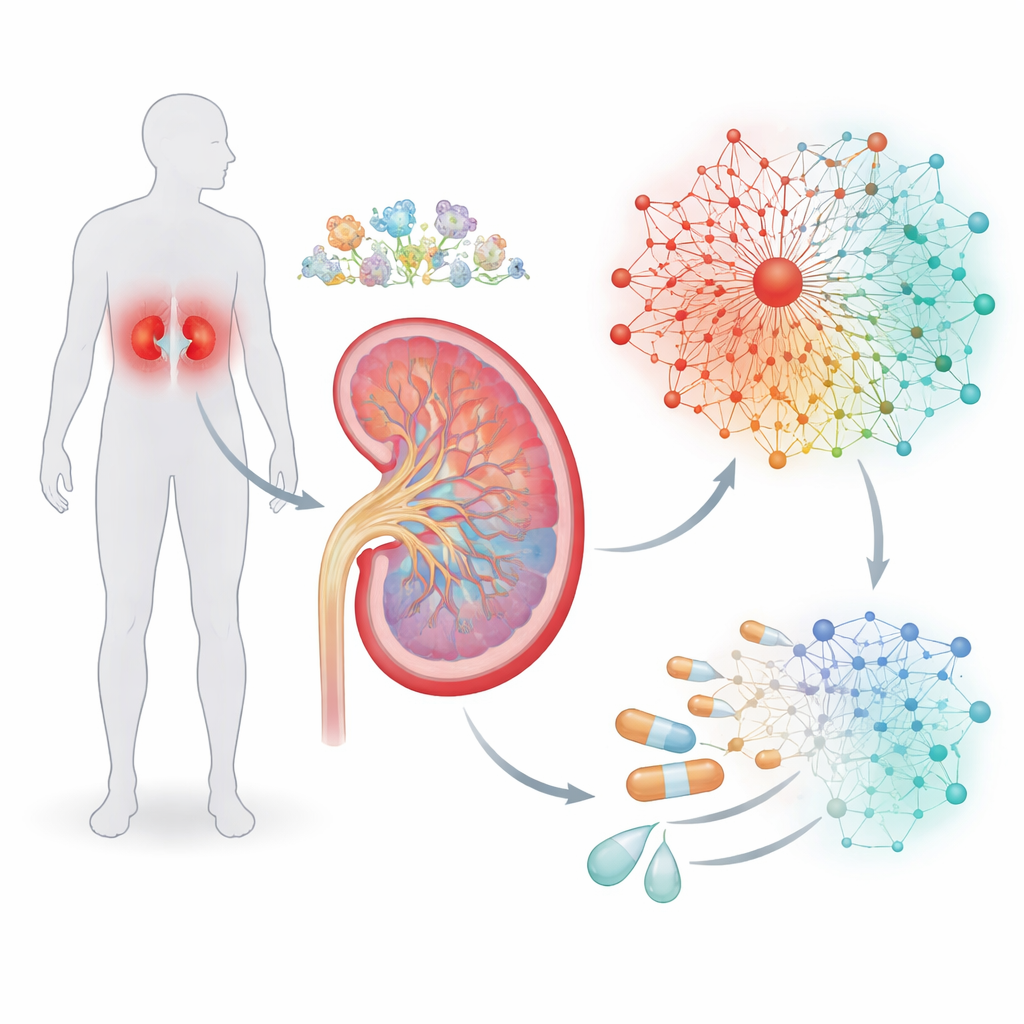
Das Sauerstoff-Alarm-System der Niere nachzeichnen
Die Niere ist eines der dienstbeflissensten Organe des Körpers: Sie filtert ständig Blut und reguliert Salz- und Wasserhaushalt. Diese Arbeit verbraucht viel Sauerstoff, und bei Diabetes kann das Gleichgewicht zwischen Sauerstoffangebot und -bedarf in Richtung chronischen Mangels kippen. Zellen reagieren auf niedrigen Sauerstoff mit einem Hauptschalter, dem hypoxie-induzierbaren Faktor, kurz HIF, der zahlreiche andere Gene an- oder abschaltet. Statt nur HIF allein zu betrachten, durchforsteten die Autoren frühere Studien, um eine Liste von Genen zusammenzustellen, die auf niedrigen Sauerstoff reagieren. Mithilfe hochauflösender Einzelzell-RNA-Sequenzierung an Nierenbiopsien untersuchten sie, wo im Nephron—den verschiedenen Abschnitten und Zelltypen der Filtereinheiten der Niere—diese hypoxie-empfindlichen Gene am aktivsten sind.
Ein Gen-Netzwerk aufbauen, das die Krankheit widerspiegelt
Gen-Schalter wirken selten allein, daher fragten die Forscher als Nächstes, welche anderen Regulatoren dazu neigen, sich mit HIF auf der DNA zu verknüpfen. Durch das Scannen von Promotorregionen—den DNA-Abschnitten, die steuern, ob ein Gen genutzt wird—suchten sie nach wiederkehrenden Mustern von Bindungsstellen, ähnlich grammatischen Phrasen in einem Satz. Diese Analyse enthüllte „Kassetten“, in denen HIF-Stellen neben Bindungsstellen für zwei andere Transkriptorfamilien, genannt KLF und ETS, sitzen. Aus diesen Mustern bauten die Forscher sieben miteinander verbundene Signalwege mit 237 Genen auf, die ein hypoxie-getriebenes Regulationsnetzwerk bilden. Wichtig: Daten eines großen Nierenreferenzprojekts zeigten, dass sich die meisten dieser Gene in offenen, zugänglichen Chromatinregionen befinden, was bedeutet, dass Nierenzellen bereit sind, dieses Netzwerk bei Bedarf zu nutzen.
Frühe Warnzeichen in belasteten Tubuluszellen
Die Untersuchenden fragten dann, ob sich dieses HIF-zentrierte Netzwerk verändert, während die Nierenerkrankung voranschreitet. Sie konzentrierten sich auf proximale Tubuluszellen, die einen Großteil der energieintensiven Transportarbeit der Niere übernehmen und bei Diabetes stark betroffen sind. Ein bestimmter belasteter Zustand dieser Zellen, als adaptive proximale Tubuluszellen (aPT) bezeichnet, wurde mit ungünstigen Langzeitergebnissen in Verbindung gebracht. Beim Vergleich gesunder Tubuluszellen mit aPT-Zellen stellten die Forschenden fest, dass sich fast die Hälfte der Netzwerkgene in ihrer Aktivität veränderte, oft begleitet von Verschiebungen in der Packungsdichte der lokalen DNA. Ähnliche und zunehmend größere Störungen zeigten sich in Gewebeproben aus Personen mit frühem und spätem Stadium der diabetischen Nierenerkrankung, und räumliche Transkriptomik bestätigte, dass viele dieser veränderten Gene in sichtbar geschädigten Bereichen der Tubuli gehäuft vorkommen.
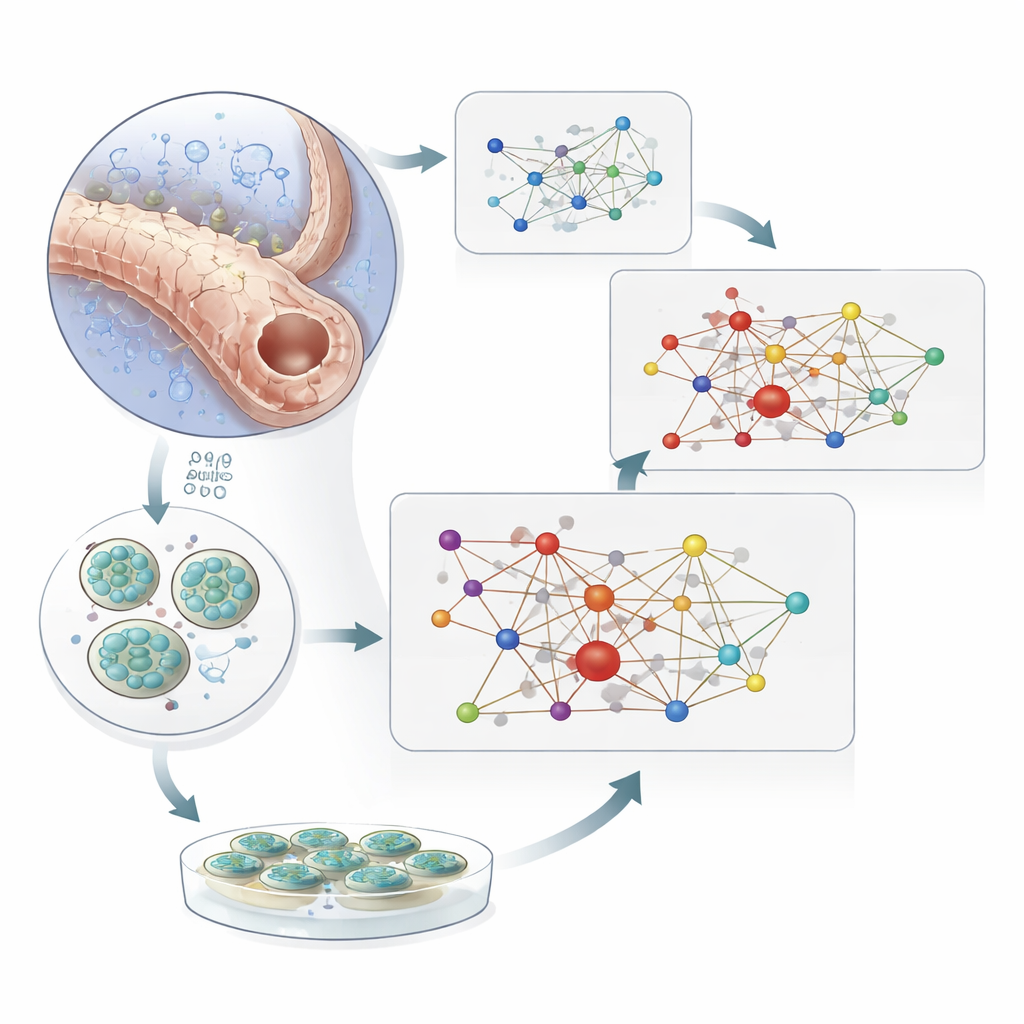
Das Netzwerk in Mini-Nieren und mit Medikamenten testen
Um Ursache und Wirkung zu trennen, nutzte das Team humane Nierenorganoide—miniaturisierte, im Labor aus Stammzellen gezüchtete Nierenmodelle. Bei Exposition dieser Organoide gegenüber sehr niedrigem Sauerstoff veränderten Dutzende der Netzwerkgene ihre Expression und spiegelten damit die Muster wider, die im erkrankten menschlichen Gewebe beobachtet wurden. Experimente in kultivierten Nierenzellen mit reduziertem HIF1A- und HIF2A-Ausdruck zeigten, dass viele dieser Veränderungen direkt von HIF-Aktivität abhängen. Schließlich untersuchten die Forschenden Personen mit Typ-2-Diabetes, die entweder SGLT2-Inhibitoren einnahmen oder nicht. Diese Medikamente verringern die Arbeitsbelastung der Niere, indem sie beeinflussen, wie Zucker und Salz in den Tubuli gehandhabt werden. In proximalen Tubuluszellen behandelter Patienten bewegte sich mehr als ein Drittel der Netzwerkgene, die sich von gesunden Werten entfernt hatten, wieder in Richtung eines normalen Musters. Ähnliche schützende Verschiebungen zeigten sich, wenn hypoxische Organoide einem SGLT2-Inhibitor ausgesetzt wurden.
Was das für Patientinnen, Patienten und Therapien bedeutet
Zusammen zeichnen diese Befunde eine multi-genische „Sauerstoff-Stress-Signatur“, die früh in diabetischen Nieren aufleuchtet, lange bevor ausgeprägte Vernarbungen unter dem Mikroskop sichtbar sind. Anstatt sich auf einen einzelnen Marker zu stützen, liefert das HIF-zentrierte Netzwerk eine differenziertere Einschätzung davon, wie weit die Nierenerkrankung fortgeschritten ist und wie gut Therapien wirken. Die Ergebnisse stützen die Idee, dass SGLT2-Inhibitoren dazu beitragen, dieses Stressnetz zu beruhigen und dadurch möglicherweise die Schädigung der Tubuli zu verlangsamen. Obwohl die Studie nicht beweist, dass Sauerstoffmangel der einzige Auslöser ist—auch metabolische Veränderungen bei Diabetes dürften eine Rolle spielen—zeigt sie, dass das Tracking dieses Gennetzwerks ein mächtiges Werkzeug sein kann, um die Krankheit zu überwachen und neue Medikamente zu testen, die die Nieren vor der stillen Belastung durch Diabetes schützen sollen.
Zitation: Nair, V., Minakawa, A., Smith, C. et al. Hypoxia inducible factor network reflects kidney disease progression in diabetes and sodium-glucose co-transporters inhibition. Sig Transduct Target Ther 11, 144 (2026). https://doi.org/10.1038/s41392-026-02653-0
Schlüsselwörter: diabetische Nierenerkrankung, Hypoxie, HIF-Gennetzwerk, SGLT2-Inhibitoren, Einzelzell-Transkriptomik