Clear Sky Science · it
Predizione tramite apprendimento automatico e stratificazione del rischio del declino cognitivo a 12 mesi nella malattia di Alzheimer utilizzando dati clinici di routine e MRI
Perché è importante prevedere il peggioramento della memoria
La malattia di Alzheimer ruba lentamente memoria e capacità di pensiero, ma non tutti peggiorano allo stesso ritmo. Alcuni pazienti perdono diversi punti in semplici test cognitivi nell'arco di un anno, mentre altri rimangono relativamente stabili. Sapere già al momento della diagnosi chi è più probabile che peggiori rapidamente potrebbe aiutare i medici a pianificare le visite, supportare le famiglie e selezionare pazienti per trial clinici di nuove terapie. Questo studio valuta se informazioni che molte cliniche della memoria raccolgono già — brevi test cognitivi e scansioni cerebrali di routine — possono essere combinate con metodi informatici moderni per prevedere chi declinerà nei successivi 12 mesi.
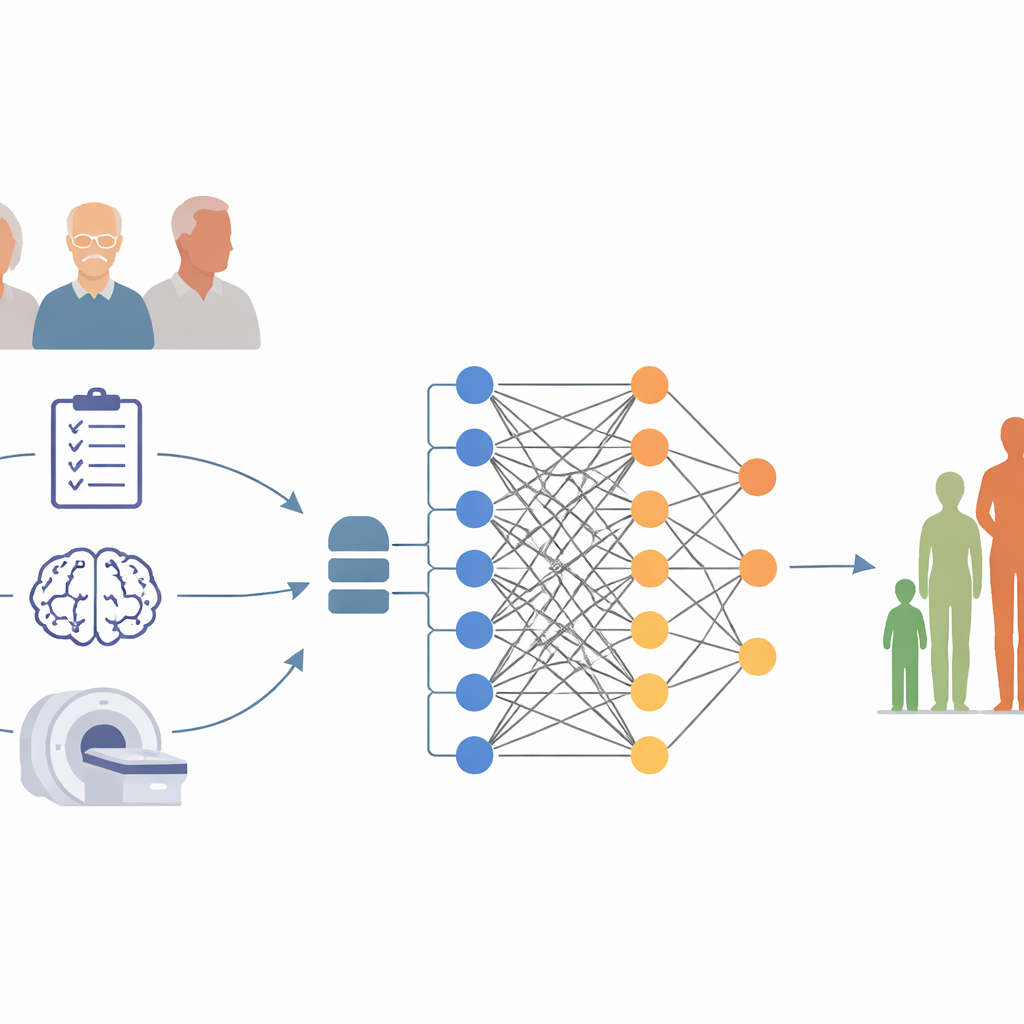
Chi è stato studiato e cosa è stato misurato
I ricercatori hanno utilizzato i dati dell’Alzheimer’s Disease Neuroimaging Initiative, un progetto di lunga durata che segue persone con problemi di memoria usando test standardizzati e imaging cerebrale. Si sono concentrati su 306 partecipanti già diagnosticati con malattia di Alzheimer che hanno completato un test della memoria chiamato Mini-Mental State Examination, o MMSE, all’inizio dello studio e di nuovo un anno dopo. Una diminuzione di tre o più punti MMSE in 12 mesi è stata considerata un declino significativo. All’inizio, ogni persona ha fornito informazioni di base come età, sesso e anni di istruzione, ha compilato diversi questionari dettagliati su funzioni cognitive e attività quotidiane e ha eseguito una risonanza magnetica cerebrale che ha misurato la dimensione di regioni chiave del cervello coinvolte nella memoria.
Come sono stati costruiti i modelli informatici
Per valutare se fosse possibile prevedere un peggioramento nel breve termine, il team ha costruito e confrontato due tipi di strumenti predittivi. Il primo era una formula statistica semplice che usava solo poche misure facilmente ottenibili in clinica: età, sesso e punteggi su due test cognitivi standard. Il secondo era un modello più flessibile di apprendimento automatico noto come random forest, in grado di considerare l’insieme completo dei punteggi clinici insieme a misure MRI come il volume ippocampale e la dimensione degli spazi fluidi cerebrali. I dati sono stati ripetutamente suddivisi in sottoinsiemi di addestramento e test in modo che l’esito di ciascuna persona fosse previsto da un modello che non aveva ancora “visto” quella persona, riproducendo il comportamento atteso dello strumento su nuovi pazienti.
Quanto bene i modelli hanno previsto il declino
Circa il 43% dei partecipanti ha sperimentato una diminuzione significativa del MMSE in 12 mesi. Entrambi gli approcci hanno fatto meglio del caso nel identificare questi individui. Il modello clinico semplice ha raggiunto un livello di performance generalmente considerato “moderato” per strumenti predittivi medici. Il modello random-forest ha ottenuto risultati leggermente migliori nel complesso e, cosa importante, ha mostrato un maggiore “beneficio netto” su un ampio intervallo di soglie di rischio pratiche. Il beneficio netto è un modo per pesare previsioni corrette e errate rispetto alle conseguenze di agire su di esse — per esempio, decidere quali pazienti monitorare più da vicino o considerare per cure più intensive. Sebbene il modello più complesso non fosse perfetto e abbia mostrato alcuni segnali di overfitting, ha fornito in modo coerente indicazioni più utili rispetto a strategie che assumevano o che tutti i pazienti sarebbero peggiorati o che nessuno lo sarebbe stato.
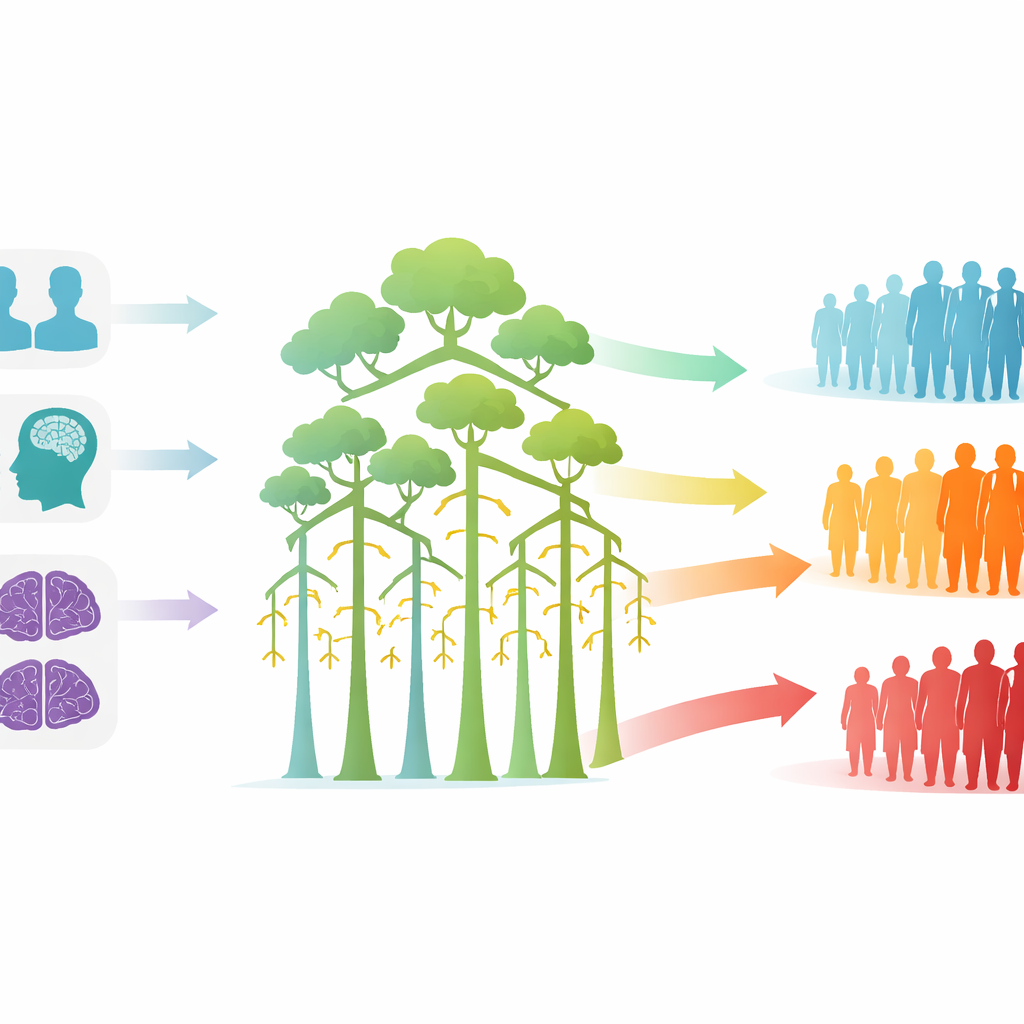
Trasformare i punteggi in rischio basso, medio e alto
Per rendere i risultati più utili in clinica, i ricercatori hanno tradotto l’output del modello in tre semplici fasce di rischio. Le persone la cui probabilità prevista di declino era inferiore a un quarto sono state classificate a basso rischio; solo circa una su otto di queste ha effettivamente declinato e i loro punteggi medi sono rimasti quasi invariati dopo un anno. Quelle nella fascia intermedia avevano circa una possibilità su tre di declinare e in media hanno perso circa un punto e mezzo MMSE. Il gruppo ad alto rischio, con probabilità previste superiori a metà, ha mostrato declino in circa due pazienti su tre e una perdita media di oltre quattro punti MMSE. Questo chiaro schema a gradini suggerisce che le probabilità del modello possono essere trasformate in categorie pratiche per guidare la frequenza delle visite e per stabilire chi potrebbe essere prioritario per trial o ulteriori accertamenti.
Cosa significa per pazienti e cliniche
Lo studio dimostra che combinando test di memoria di routine con risonanze magnetiche standard e analizzandoli con metodi informatici moderni è possibile stimare con precisione moderata il rischio che un singolo paziente con Alzheimer presenti un declino rilevabile nel corso dell’anno successivo. Sebbene lo strumento debba ancora essere validato e adattato in ospedali diversi e in popolazioni più eterogenee prima dell’uso nella pratica clinica quotidiana, indica una direzione in cui programmi di follow-up e inclusione nei trial possono essere personalizzati in base alla probabile traiettoria di ciascuna persona, anziché trattare tutti i pazienti come se la malattia progredisse alla stessa velocità.
Citazione: Geng, Y., Zhang, H. Machine-learning prediction and risk stratification of 12-month cognitive decline in Alzheimer’s disease using routine clinical and MRI data. Sci Rep 16, 12227 (2026). https://doi.org/10.1038/s41598-026-43321-1
Parole chiave: malattia di Alzheimer, declino cognitivo, apprendimento automatico, risonanza magnetica cerebrale, stratificazione del rischio