Clear Sky Science · fr
Prédiction par apprentissage automatique et stratification du risque de déclin cognitif à 12 mois dans la maladie d’Alzheimer à partir de données cliniques et d’IRM de routine
Pourquoi il est important de prédire la perte de mémoire
La maladie d’Alzheimer prive progressivement les personnes de leur mémoire et de leurs capacités de réflexion, mais la vitesse de dégradation varie d’un individu à l’autre. Certains patients perdent plusieurs points aux tests cognitifs simples en l’espace d’un an, tandis que d’autres restent relativement stables. Pouvoir dire, au moment du diagnostic, qui est susceptible de se détériorer rapidement pourrait aider les médecins à planifier les consultations, soutenir les familles et sélectionner des patients pour des essais cliniques de nouveaux traitements. Cette étude examine si des informations déjà recueillies dans de nombreux centres mémoire — des tests cognitifs courts et des scanners cérébraux de routine — peuvent être combinées avec des méthodes informatiques modernes pour prévoir qui décline au cours des 12 mois suivants.
Qui a été étudié et ce qui a été mesuré
Les chercheurs ont utilisé les données de l’Alzheimer’s Disease Neuroimaging Initiative, un projet de longue durée qui suit des personnes présentant des troubles de la mémoire avec des tests standardisés et des imageries cérébrales. Ils se sont concentrés sur 306 participants déjà diagnostiqués avec la maladie d’Alzheimer et qui ont passé un test de mémoire appelé Mini-Mental State Examination, ou MMSE, au début de l’étude puis de nouveau un an plus tard. Une baisse de trois points ou plus au MMSE sur 12 mois a été considérée comme un déclin significatif. Au départ, chaque personne a fourni des informations de base telles que l’âge, le sexe et le nombre d’années de scolarité, a rempli plusieurs questionnaires détaillés sur les fonctions cognitives et la vie quotidienne, et a subi une IRM cérébrale mesurant le volume de régions cérébrales clés impliquées dans la mémoire.
Comment les modèles informatiques ont été construits
Pour déterminer si un déclin à court terme pouvait être prédit, l’équipe a construit et comparé deux types d’outils de prévision. Le premier était une formule statistique simple utilisant seulement quelques mesures faciles à recueillir en consultation : âge, sexe et scores à deux tests cognitifs standard. Le second était un modèle d’apprentissage automatique plus flexible connu sous le nom de forêt aléatoire (random forest), qui pouvait prendre en compte l’ensemble des scores cliniques ainsi que des mesures IRM comme le volume de l’hippocampe et la taille des espaces cérébraux remplis de liquide. Les données ont été divisées à plusieurs reprises en sous-ensembles d’apprentissage et de test de sorte que le résultat de chaque personne était prédit par un modèle qui ne l’avait pas encore « vu », reproduisant ainsi le comportement que l’outil pourrait avoir sur de nouveaux patients.
Performance des modèles pour prédire le déclin
Environ 43 % des participants ont connu une baisse significative du MMSE sur 12 mois. Les deux approches ont mieux identifié ces personnes qu’un tirage au sort. Le modèle clinique simple a atteint un niveau de performance généralement considéré comme « modéré » pour des outils de prédiction médicale. Le modèle par forêt aléatoire a fait un peu mieux globalement et, surtout, a montré un « bénéfice net » supérieur sur une large plage de seuils de risque pertinents. Le bénéfice net est une manière de mettre en balance prédictions correctes et incorrectes par rapport aux conséquences d’agir sur ces prédictions — par exemple, décider quels patients doivent être suivis plus étroitement ou envisagés pour des soins plus intensifs. Bien que le modèle plus complexe ne soit pas parfait et présente quelques signes de surapprentissage, il a systématiquement fourni des indications plus utiles que des stratégies supposant soit que tout le monde déclinerait, soit que personne ne déclinerait.
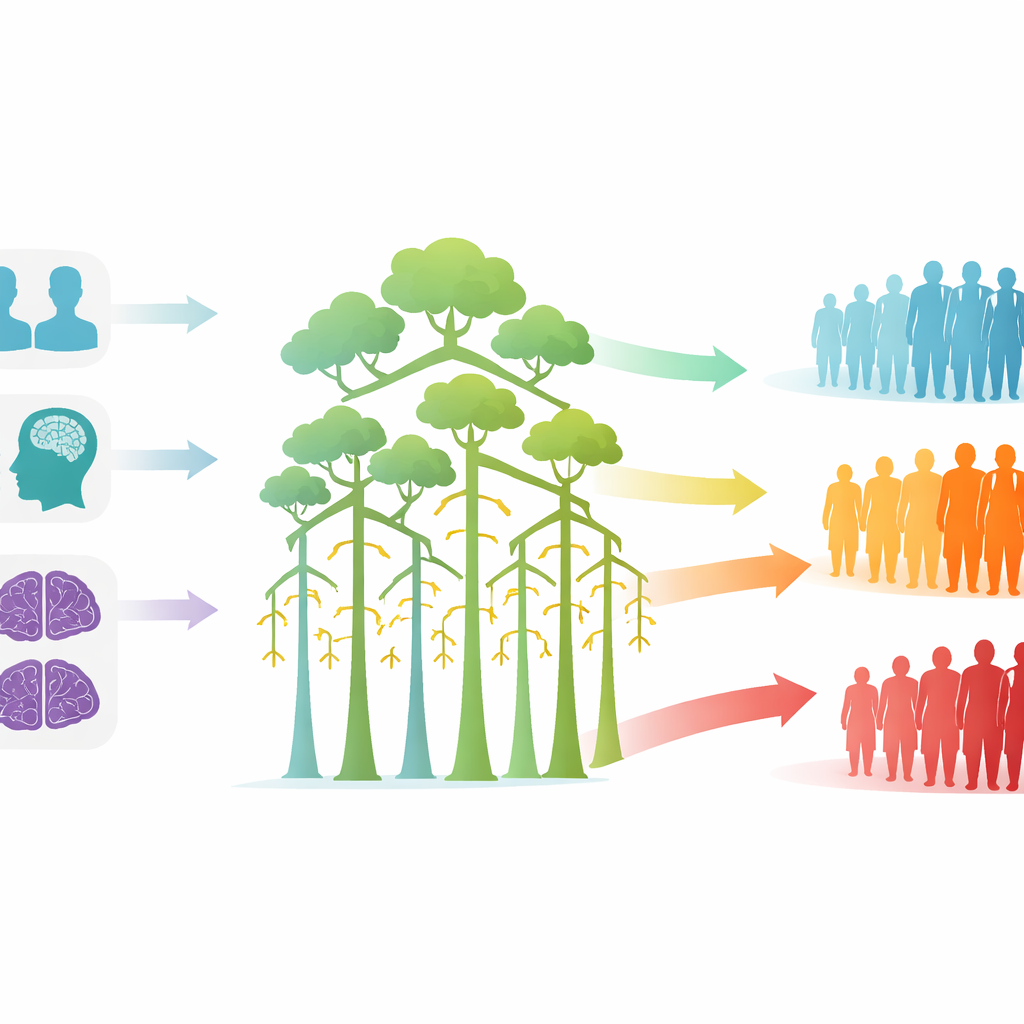
Transformer les scores en risques faibles, moyens et élevés
Pour faciliter l’utilisation des résultats en consultation, les chercheurs ont traduit la sortie du modèle en trois catégories de risque simples. Les personnes dont la probabilité prédite de déclin était inférieure à un quart formaient un groupe à faible risque ; seulement environ une personne sur huit d’entre elles a effectivement décliné, et leurs scores moyens sont restés presque inchangés après un an. Celles du groupe intermédiaire avaient approximativement une chance sur trois de décliner et ont en moyenne perdu environ un point et demi au MMSE. Le groupe à haut risque, avec des probabilités prédites supérieures à une moitié, a vu un déclin chez environ deux patients sur trois et une perte moyenne de plus de quatre points au MMSE. Ce schéma net par paliers suggère que les probabilités du modèle peuvent être converties en catégories pratiques pouvant guider la fréquence des consultations et le choix des patients à prioriser pour des essais ou des examens complémentaires.
Ce que cela signifie pour les patients et les centres mémoire
L’étude montre qu’en combinant des tests de mémoire de routine avec des IRM standard, puis en les analysant avec des méthodes informatiques modernes, il est possible d’estimer avec une précision modérée le risque qu’un patient atteint de la maladie d’Alzheimer connaisse un déclin notable au cours de l’année suivante. Bien que l’outil doive encore être vérifié et ajusté dans différents hôpitaux et auprès de populations plus diversifiées avant d’être utilisé en pratique courante, il ouvre la voie vers un avenir où les calendriers de suivi et l’inclusion en essais seraient adaptés à la trajectoire probable de chaque personne, plutôt que de traiter tous les patients comme si leur maladie avançait au même rythme.
Citation: Geng, Y., Zhang, H. Machine-learning prediction and risk stratification of 12-month cognitive decline in Alzheimer’s disease using routine clinical and MRI data. Sci Rep 16, 12227 (2026). https://doi.org/10.1038/s41598-026-43321-1
Mots-clés: maladie d’Alzheimer, déclin cognitif, apprentissage automatique, IRM cérébrale, stratification du risque