Clear Sky Science · it
NEO-STIM fa progredire la terapia cellulare adottiva personalizzata specifica per neoantigeni
Trasformare il sistema immunitario in un farmaco antitumorale su misura
Il cancro spesso sfugge alle nostre difese immunitarie mascherandosi da tessuto normale. Questo studio descrive un modo per trasformare le cellule immunitarie del paziente in un farmaco vivente su misura che si dirige verso le mutazioni uniche del tumore di quella persona. Per chi segue i progressi nelle terapie oncologiche, mostra come i ricercatori stiano andando oltre le terapie “taglia unica” verso trattamenti cellulari altamente personalizzati ottenuti da un semplice prelievo di sangue invece che da un intervento chirurgico.
Perché mirare agli “errori di battitura” del tumore è importante
Ogni tumore porta «errori di battitura» genetici che possono alterare le proteine all’interno delle cellule tumorali. Frammenti di queste proteine alterate, chiamati neoantigeni, possono comparire sulla superficie cellulare e segnalare il tumore come estraneo. Sono bersagli attraenti perché sono unici del tumore e sostanzialmente assenti nei tessuti sani, il che significa che le cellule immunitarie dirette contro i neoantigeni dovrebbero, in principio, risparmiare gli organi normali. Le terapie immunitarie esistenti chiamate terapie con linfociti infiltranti il tumore (TIL) già avvantaggiano alcune persone ampliando i linfociti T che naturalmente affluiscono nei tumori. Ma la terapia TIL richiede un campione tumorale consistente prelevato mediante chirurgia, cattura solo una piccola frazione di tutti i possibili bersagli neoantigenici e spesso si affida a T cell già esauste per la vita nell’ambiente ostile del tumore.
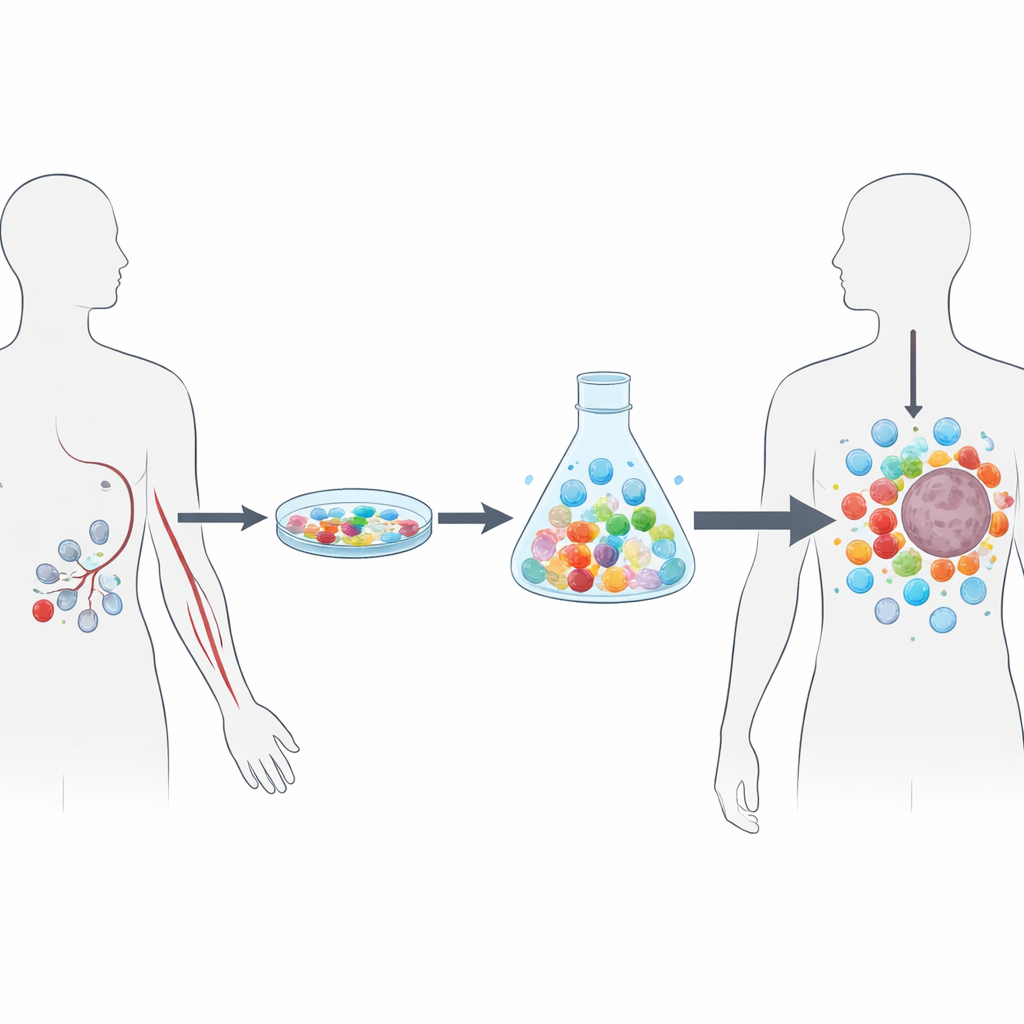
Dal prelievo di sangue al prodotto cellulare personalizzato
Per superare questi ostacoli, gli autori hanno sviluppato NEO-STIM, un metodo di laboratorio a fasi che costruisce un trattamento con cellule T personalizzato interamente a partire dal sangue periferico. Invece di iniziare dal tessuto tumorale, partono dai globuli bianchi raccolti mediante leucaferesi, una sorta di “raccolta di cellule immunitarie” da una vena. Rimuovono prima i tipi cellulari noti per attenuare le risposte immunitarie, poi si affidano alle cellule dendritiche circolanti—sentinelle altamente efficienti del sistema immunitario—per presentare a T cell peptide neoantigenici accuratamente progettati. Sotto una miscela controllata di segnali di crescita, questi incontri primano le cellule T “naive” che non hanno mai incontrato il tumore e amplificano anche rare cellule di memoria già sintonizzate sul cancro. Due cicli sfalsati di stimolazione nell’arco di circa quattro settimane producono miliardi di cellule T reattive ai neoantigeni pronte per essere congelate come prodotto farmaceutico.
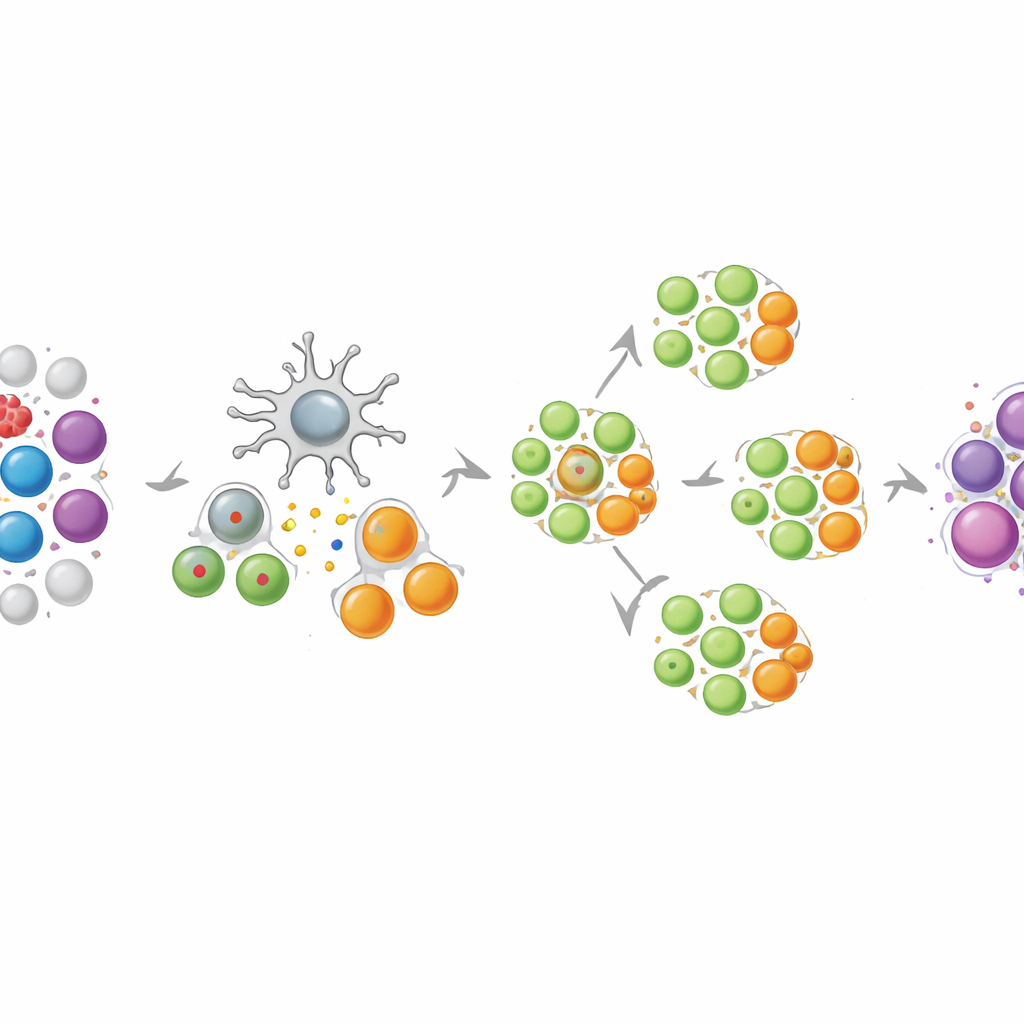
Costruire un esercito diversificato e funzionale di cellule T
Utilizzando sangue di volontari sani e di pazienti con melanoma o carcinoma ovarico, il team ha dimostrato che NEO-STIM genera in modo coerente un ampio mix di risposte delle cellule T. I prodotti finali contenevano numerose cellule T CD8, che possono uccidere direttamente le cellule tumorali, e cellule T CD4, che coordinano e sostengono gli attacchi immunitari. Molte di queste risposte erano “de novo”, cioè non rilevabili prima della coltura e quindi indotte di nuovo in vitro. Quando i ricercatori hanno messo alla prova queste cellule con gli stessi frammenti di neoantigeni usati per l’addestramento, hanno osservato un comportamento “polifunzionale” marcato: singole cellule spesso rilasciavano contemporaneamente più molecole difensive e mostravano marcatori di attacco attivo. È importante che la maggior parte delle risposte fosse altamente selettiva per la forma mutata di ogni bersaglio e la preferisse nettamente rispetto alla versione normale, riducendo il rischio di danni collaterali ai tessuti sani.
Mettere le cellule alla prova contro i tumori
I test di laboratorio sono andati oltre il riconoscimento di frammenti isolati. Gli scienziati hanno ingegnerizzato linee cellulari tumorali per processare e mostrare naturalmente gli stessi neoantigeni, quindi le hanno co-coltivate con le cellule T derivate da NEO-STIM. Nella maggior parte dei casi, le cellule T non solo degranularono—segno del rilascio di molecole tossiche—ma innescarono anche segnali di morte precoce all’interno delle cellule tumorali, indicando una vera attività citotossica. Per un sottoinsieme di pazienti, il team ha ottenuto cellule vive dai loro tumori reali. Le cellule T specifiche per i neoantigeni prodotte da NEO-STIM hanno riconosciuto e risposto a questo materiale tumorale autologo, anche quando non è stato aggiunto altro peptide, dimostrando di poter percepire livelli fisiologici dei loro bersagli come avverrebbe nell’organismo.
Tracciare le cellule all’interno dei pazienti
L’approccio è già entrato in una sperimentazione clinica first-in-human su persone con melanoma avanzato. Sequenziando i recettori delle cellule T—i «tag» molecolari unici di ogni clone—i ricercatori hanno tracciato singole linee specifiche per neoantigeni dal piatto di coltura nel circolo sanguigno e nei tumori dopo l’infusione. Sia i cloni appena indotti sia quelli preesistenti erano rilevabili settimane dopo. All’interno dei tumori, queste cellule presentavano firme di attivazione, citotossicità e parziale esaurimento, coerenti con un impegno attivo contro le cellule tumorali. Clinicamente, nella fase iniziale dello studio, la maggior parte dei pazienti ha ottenuto una stabilizzazione della malattia e diversi hanno mostrato una riduzione misurabile del tumore, a sostegno del potenziale di questa strategia mentre procedono studi più ampi.
Cosa significa per la cura futura del cancro
In parole semplici, NEO-STIM è una ricetta di produzione per trasformare una provetta di sangue in un esercito personalizzato di cellule cacciatrici del cancro che riconoscono le mutazioni uniche del tumore di ciascun paziente. Il processo produce in modo affidabile grandi quantità di cellule T attive e focalizzate sulle mutazioni in grado di vedere e attaccare il materiale tumorale, e l’esperienza clinica iniziale suggerisce che è fattibile e tollerabile. Pur restando domande su quanto a lungo queste cellule persistano e su come combinarle al meglio con altri trattamenti, questo lavoro delinea un percorso scalabile dall’analisi genetica di un tumore a una terapia cellulare su misura, avvicinando la cura del cancro a un’immunoterapia altamente individualizzata e diretta contro le mutazioni.
Citazione: Lenkala, D., Kohler, J., McCarthy, B. et al. NEO-STIM advances personalized neoantigen-specific adoptive T cell therapy. Nat Commun 17, 3683 (2026). https://doi.org/10.1038/s41467-026-68680-1
Parole chiave: immunoterapia oncologica, cellule T per neoantigeni, medicina personalizzata, terapia cellulare adottiva, melanoma