Clear Sky Science · fr
Cadre d’alerte précoce à plusieurs niveaux reposant sur l’intelligence artificielle pour réduire les faux positifs dans la prédiction de la mortalité en milieu hospitalier
Pourquoi des alertes hospitalières plus intelligentes sont importantes
Quiconque a fréquenté un service d’urgences sait combien l’ambiance peut être chaotique : alarmes, équipe en mouvement et des patients très malades arrivant à toute heure. Pourtant, les patients les plus dangereux sont parfois les plus difficiles à repérer précocement, et les systèmes informatiques censés avertir les cliniciens poussent souvent de faux cris de loup, générant bien plus de fausses alertes que d’urgences réelles. Cette étude présente un nouveau cadre d’intelligence artificielle, nommé AI-TEW, conçu pour rendre les systèmes d’alerte hospitaliers à la fois plus précis et moins bruyants — de sorte que lorsqu’une alerte se déclenche, les cliniciens aient davantage de raisons d’y prêter attention.
Le problème des alertes excessives
Les hôpitaux utilisent de plus en plus de modèles informatiques pour prédire quels patients nouvellement admis risquent de mourir pendant leur séjour. Sur le papier, ces modèles semblent performants, classant correctement la plupart du temps les patients à risque élevé et faible. Mais dans les services d’urgences réels, les décès en cours d’hospitalisation sont rares — généralement moins de 5 pour 100 admissions. Cet déséquilibre signifie qu’un modèle même précis peut produire bien plus de fausses alertes que de vraies. Des systèmes antérieurs ont montré des situations où environ 9 alertes “à haut risque” sur 10 s’avéraient erronées. Cette avalanche d’avertissements douteux provoque une « fatigue d’alerte », où infirmières et médecins se désensibilisent, risquant de manquer les rares cas véritablement critiques noyés dans le bruit.
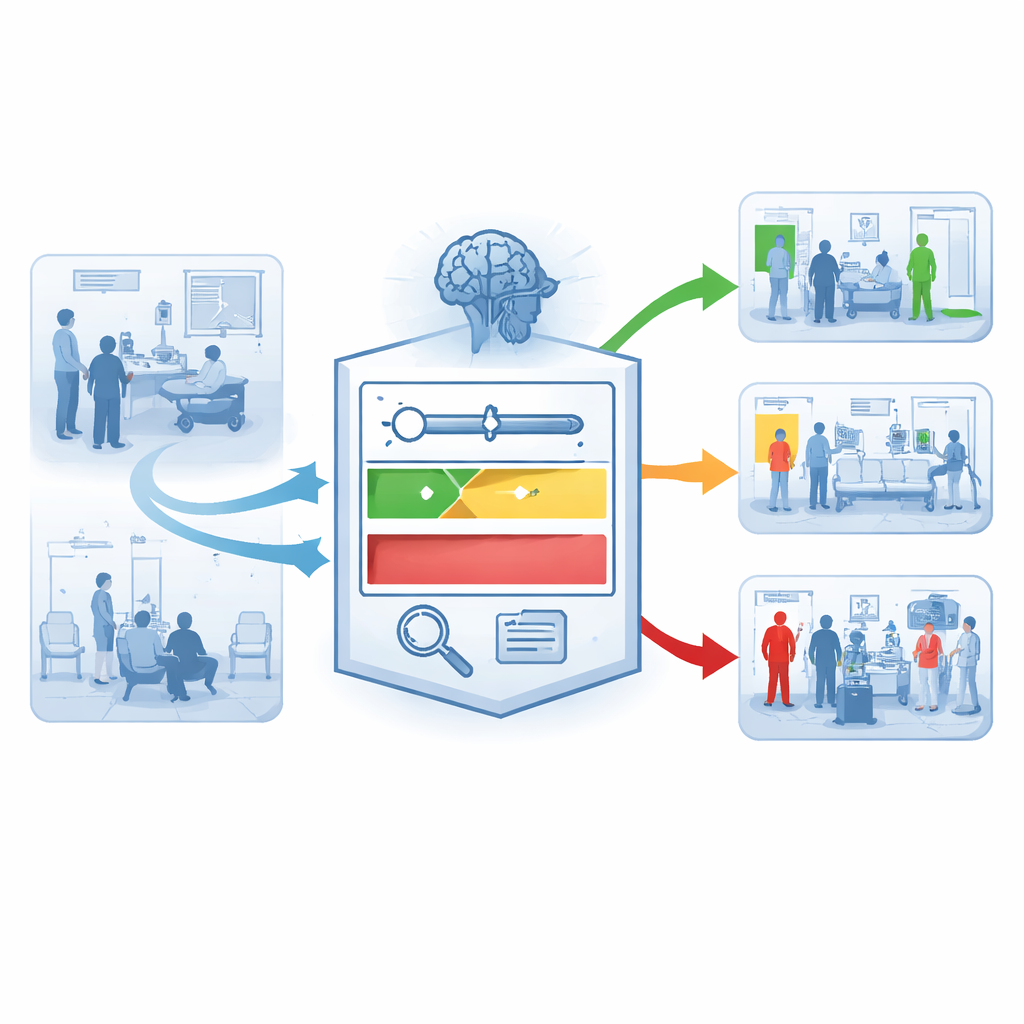
Un nouveau filet de sécurité en deux étapes
Pour y remédier, les chercheurs ont analysé 174 292 consultations aux urgences dans trois hôpitaux en Chine et aux États-Unis. Ils ont d’abord construit plusieurs modèles d’apprentissage automatique à partir des données classiques du dossier de santé électronique : âge, mode d’arrivée, niveau de triage, signes vitaux comme la tension artérielle et la saturation en oxygène, ainsi que des tests biologiques de routine tels que la créatinine ou le lactate. Parmi sept approches testées, une méthode appelée LightGBM s’est révélée la meilleure, séparant de façon fiable survivants et non-survivants à travers les hôpitaux et les périodes. Toutefois, même ce modèle performant produisait encore trop de faux positifs lorsqu’il était utilisé de façon binaire « à haut risque vs non à haut risque ».
Passer d’une grosse alarme à des niveaux de préoccupation
L’innovation centrale d’AI-TEW est de repenser l’usage des prédictions, pas seulement leur calcul. Plutôt qu’un seul seuil qui étiquette les patients « à haut » ou « pas haut » risque, le système crée des paliers. À l’étape 1, chaque patient reçoit un score de risque. À l’étape 2, deux seuils divisent ces scores en bandes à faible, moyen et haut risque. Le palier faible risque est réglé pour être très sûr — plus de 98–99 % des patients dans ce groupe survivent — ce qui aide les cliniciens à déclasser les niveaux de surveillance en toute confiance. Le palier haut risque est volontairement étroit : il couvre seulement une faible part des patients mais contient une proportion beaucoup plus élevée de décès réels. Dans un grand hôpital, cette stratégie a augmenté la part de cas réellement à haut risque parmi ceux signalés (la valeur prédictive positive) d’environ 11 % à près de 40 %, tout en maintenant le palier faible très rassurant. Le groupe à risque moyen est ensuite subdivisé, permettant aux hôpitaux d’adapter l’intensité de la surveillance en fonction du degré réel de préoccupation d’un cas.
Ajouter du « bon sens » médical avec des grands modèles de langage
Même avec des paliers plus intelligents, certaines alertes restent discutables, en particulier pour des patients dont les données sont incomplètes ou contradictoires. Pour affiner davantage, l’équipe a ajouté une troisième couche utilisant des grands modèles de langage — le même type d’IA qui alimente les chatbots avancés, mais ajusté pour le raisonnement médical. Pour chaque alerte à haut risque, ces modèles examinent les éléments clés du dossier du patient et répondent de trois façons : en pratique « oui, cela semble réellement à haut risque », « non, cela semble moins dangereux que signalé » ou « incertain, besoin d’un examen humain supplémentaire ». Dans les tests internes et externes, tous les modèles de langage ont maintenu une sensibilité élevée, c’est‑à‑dire qu’ils ont rarement manqué des décès réels, mais plusieurs ont nettement réduit les fausses alertes. Un modèle, MedGemma, a porté la précision des alertes à haut risque à presque une sur deux, une amélioration majeure par rapport aux approches traditionnelles.
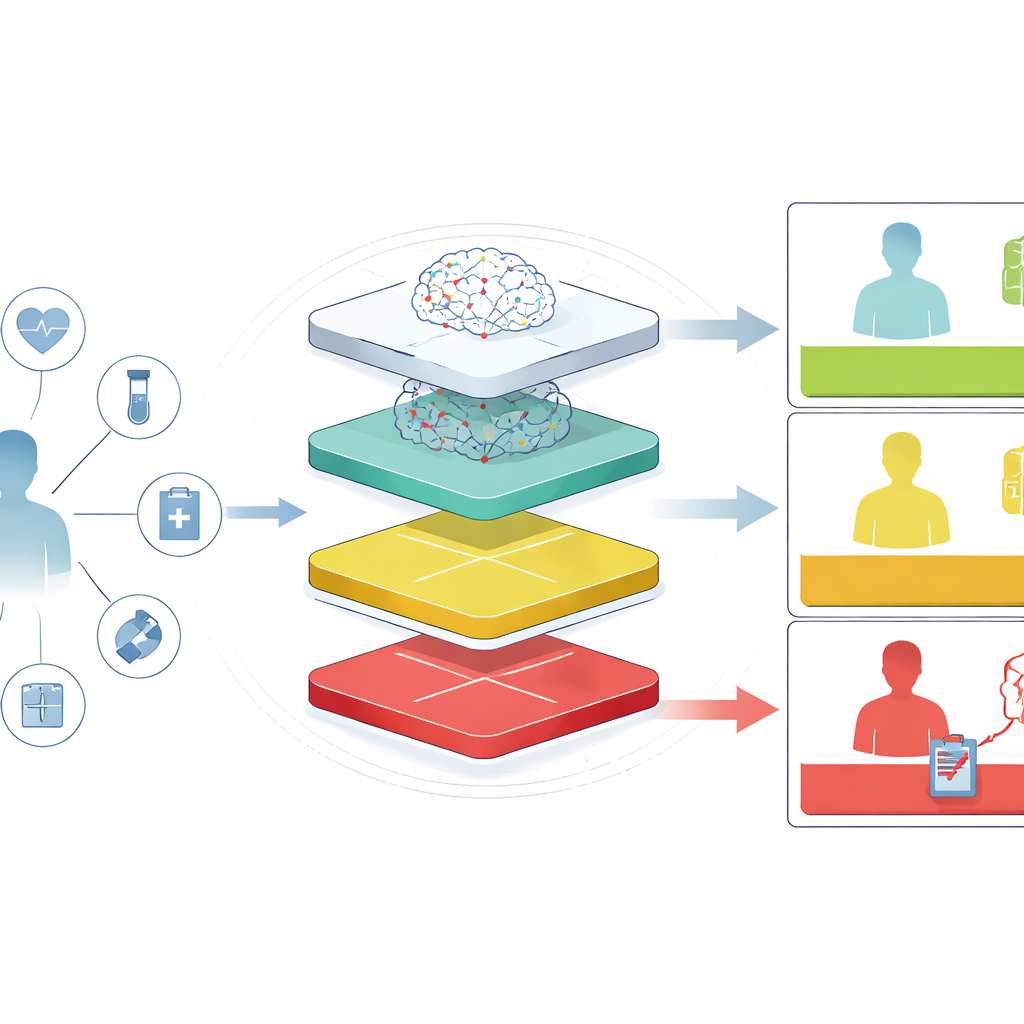
Rendre les scores de risque compréhensibles au chevet
Au‑delà des simples chiffres, le cadre met l’accent sur des explications que les cliniciens peuvent saisir rapidement. Les auteurs utilisent une technique qui décompose le risque de chaque patient en facteurs contributifs, mettant en évidence, par exemple, qu’une combinaison d’un lactate très élevé, d’un albumine basse et d’une insuffisance rénale pousse fortement la prédiction vers un pronostic défavorable. Ces schémas correspondent aux connaissances médicales établies, rassurant les utilisateurs que le système ne repose pas sur des signaux mystérieux ou peu plausibles. Les modèles de langage transforment ensuite ces facteurs en courtes narrations en langage courant, expliquant pourquoi un patient a été placé dans un palier particulier et quels types d’insuffisance d’organes ou d’infection pourraient être en train d’apparaître.
Ce que cela signifie pour les patients et le personnel
En termes simples, cette étude montre que, en soins d’urgence, rendre les outils de prédiction utiles ne consiste pas seulement à construire un modèle ingénieux — il s’agit de délivrer le bon type d’alerte, au bon clinicien, au bon moment. En combinant des prédictions robustes d’apprentissage automatique, une structure à paliers qui concentre l’attention là où elle est la plus nécessaire, et une couche finale de « raisonnement » qui élimine les alertes faibles, AI-TEW transforme un système d’alerte bruyant et souvent ignoré en un guide plus digne de confiance. Si ces cadres étaient adoptés et testés en conditions réelles, ils pourraient aider les cliniciens à intervenir plus tôt sur des patients réellement fragiles, réduire les alarmes inutiles pour les patients stables et alléger la charge cognitive des équipes d’urgences déjà surchargées.
Citation: Wu, L., Mai, L., Wang, H. et al. Artificial Intelligence-powered tiered early warning framework addressing high false alarm rates for in-hospital mortality prediction. npj Digit. Med. 9, 346 (2026). https://doi.org/10.1038/s41746-026-02522-8
Mots-clés: alertes aux urgences, prévision du risque clinique, intelligence artificielle médicale, grands modèles de langage, mortalité en milieu hospitalier