Clear Sky Science · fr
Cibler le métabolisme des progéniteurs érythroïdes pour améliorer l’immunothérapie du cancer
Pourquoi les traitements anticancéreux basés sur le système immunitaire échouent parfois
Les médicaments agissant sur le système immunitaire ont transformé la prise en charge de nombreux cancers, mais la plupart des patients n’en tirent toujours pas de bénéfice durable. Cet article identifie un coupable inattendu : une population de cellules sanguines immatures appelées progéniteurs érythroïdes, ou PEC. Normalement en voie de devenir des globules rouges, ces cellules peuvent être reprogrammées par les tumeurs pour devenir de puissants bloqueurs des défenses de l’organisme. Comprendre et désarmer ce réseau caché offre une voie nouvelle pour rendre les immunothérapies anticancéreuses actuelles plus efficaces et accessibles à davantage de patients. 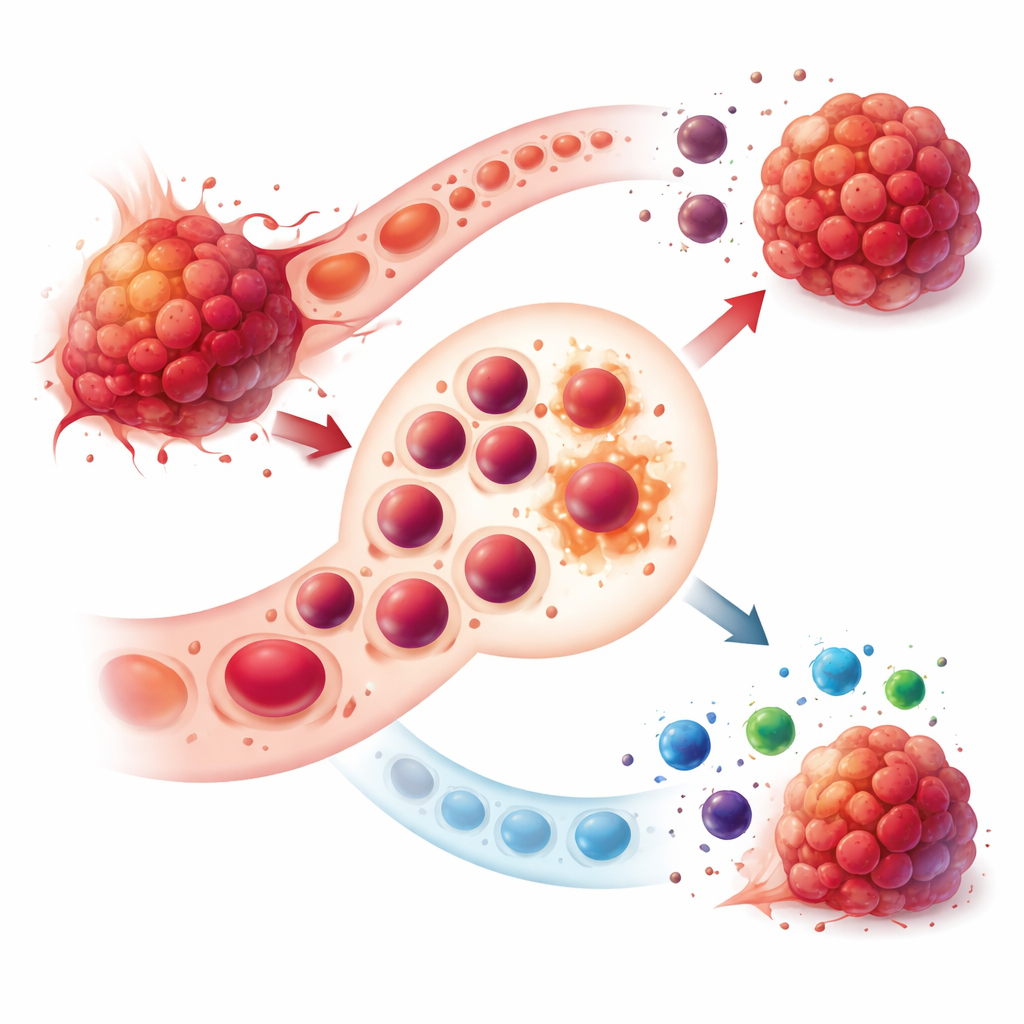
Un groupe cellulaire caché qui aide les tumeurs
Dans des conditions saines, les PEC résident principalement dans la moelle osseuse et mûrissent discrètement en globules rouges transportant l’oxygène. Chez les personnes atteintes de cancers avancés, ce processus serein est perturbé. Les tumeurs déclenchent une hématopoïèse extramédullaire — la production de sang en dehors de la moelle osseuse — en particulier dans la rate. Cela entraîne une augmentation des PEC qui ne se comportent plus comme de simples précurseurs. Elles se répartissent en deux groupes principaux : des PEC CD45-positifs capables de migrer vers les tumeurs, et des PEC CD45-négatifs qui restent dans la rate mais influencent l’immunité à distance. Les deux populations acquièrent de puissantes capacités d’atténuation immunitaire qui facilitent l’évasion tumorale.
Comment les tumeurs reprogramment les PEC
Les tumeurs libèrent un cocktail de facteurs de croissance et de signaux inflammatoires qui modifient le comportement des PEC. Des molécules telles que l’érythropoïétine, le G-CSF, le GM-CSF, le TGF‑bêta et d’autres augmentent le nombre de PEC et les détournent de leur maturation en globules rouges sains. Certains PEC CD45-positifs se transforment en cellules myéloïdes d’origine érythroïde, un type cellulaire hybride apparenté à d’autres cellules suppressives connues. Au sein de ces cellules, des voies métaboliques centrales sont altérées : elles augmentent la production d’espèces réactives de l’oxygène, l’activité d’enzymes qui dégradent l’acide aminé arginine, et d’autres métabolites. Ces changements font des PEC des usines à molécules inhibitrices du système immunitaire plutôt que des facilitateurs de l’érythropoïèse normale. 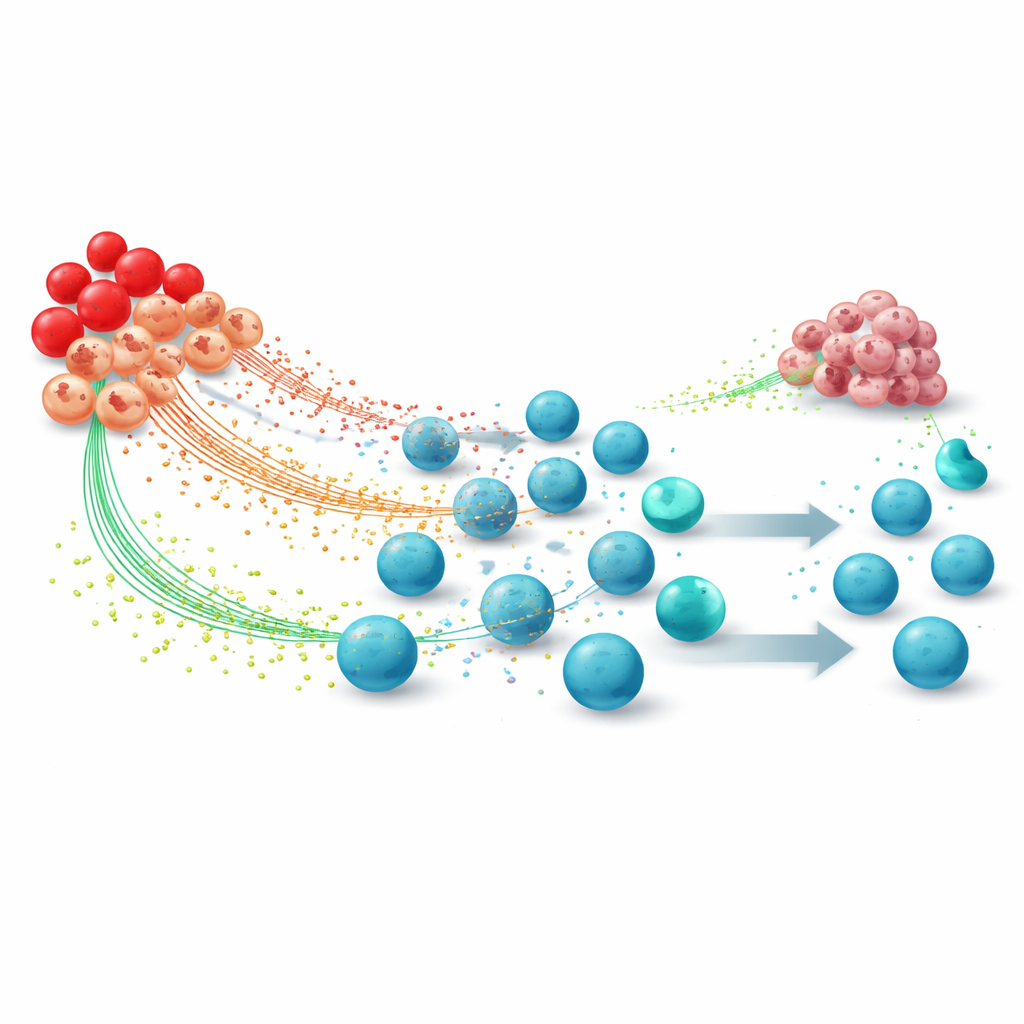
Étouffer les cellules immunitaires sur plusieurs fronts
Les PEC reprogrammés affaiblissent l’immunité anticancéreuse de manière coordonnée. Des niveaux élevés d’espèces réactives de l’oxygène et de composés apparentés peuvent endommager des structures clés des lymphocytes T, ces cellules que cherchent à activer les immunothérapies, réduisant leur capacité à reconnaître la tumeur. Les arginases libérées par les cellules dérivées des PEC dépouillent l’environnement tumoral de l’arginine, privant les lymphocytes T d’un nutriment nécessaire à leur prolifération, leur division et à leurs besoins énergétiques. Parallèlement, ces cellules expriment des molécules telles que PD‑L1 qui envoient un signal d’arrêt aux lymphocytes T, les conduisant à un état d’épuisement. Les PEC CD45‑négatifs qui restent dans la rate sécrètent du TGF‑bêta et d’autres facteurs qui limitent l’activation des lymphocytes T cytotoxiques et des cellules NK tout en favorisant les lymphocytes T régulateurs qui musellent davantage la réponse immunitaire.
De nouvelles façons de rétablir l’avantage pour le patient
Parce que les PEC se situent à l’intersection de l’hématopoïèse, du métabolisme et de l’immunité, elles offrent de nombreuses cibles thérapeutiques nouvelles. Une stratégie consiste à prévenir la production excessive et la mauvaise orientation des PEC en bloquant les signaux attirant les cellules souches hématopoïétiques vers la rate ou poussant les PEC vers des destins suppressifs. Une autre approche vise à empêcher l’entrée des PEC dans les tumeurs en perturbant les gradients chimiques qui les guident. Des méthodes plus directes cherchent à éliminer les populations PEC les plus nocives à l’aide d’anticorps ciblés ou à réinitialiser leur métabolisme en bloquant l’arginase, en modulant les espèces réactives de l’oxygène, ou en neutralisant des hormones telles que l’érythropoïétine et le TGF‑bêta. Les auteurs soulignent aussi le besoin de travaux futurs utilisant le profilage unicellulaire et spatial pour cartographier en détail le métabolisme des PEC et développer des biomarqueurs sanguins permettant de détecter quand ces cellules entraînent une résistance au traitement.
Ce que cela signifie pour les patients atteints de cancer
Le message central de l’article est que les PEC ne sont pas de simples observateurs dans le cancer ; elles peuvent devenir des alliées actives de la tumeur en remodelant à la fois l’érythropoïèse et les défenses immunitaires. Les tumeurs transforment ce qui devrait être une usine normale de globules rouges en une source de cellules qui les protègent des attaques. En comprenant comment ce détournement métabolique fonctionne, les chercheurs espèrent concevoir des médicaments qui empêchent les PEC de devenir suppressives ou les éliminent sélectivement, tout en préservant la formation de globules rouges sains. Associées aux inhibiteurs de points de contrôle immunitaire et à d’autres thérapies existantes, les stratégies ciblant les PEC pourraient rendre plus difficile la dissimulation tumorale, améliorant les résultats et la survie de nombreux patients.
Citation: Li, ZZ., Huang, HL., Li, YC. et al. Targeting erythroid progenitor cell metabolism to enhance cancer immunotherapy. npj Precis. Onc. 10, 163 (2026). https://doi.org/10.1038/s41698-026-01362-9
Mots-clés: immunothérapie du cancer, progéniteurs érythroïdes, microenvironnement tumoral</keyword-mot> <keyword>suppression immunitaire, métabolisme cellulaire