Clear Sky Science · de
Gezielte Beeinflussung des Stoffwechsels erythroider Vorläuferzellen zur Verbesserung der Krebsimmuntherapie
Warum immunbasierte Krebstherapien manchmal versagen
Immunbasierte Medikamente haben die Behandlung vieler Krebsarten verändert, doch die meisten Patientinnen und Patienten profitieren weiterhin nicht dauerhaft. Dieser Artikel beschreibt einen unerwarteten Täter: eine Population unreifer Blutzellen, bekannt als erythroide Vorläuferzellen (EPCs). Normalerweise auf dem Weg, zu roten Blutkörperchen zu reifen, können diese Zellen von Tumoren umprogrammiert werden und so zu starken Bremsklötzen der körpereigenen Abwehr werden. Das Verstehen und Entwaffnen dieses verborgenen Netzwerks eröffnet einen neuen Weg, um bestehende Krebsimmuntherapien wirksamer für mehr Menschen zu machen. 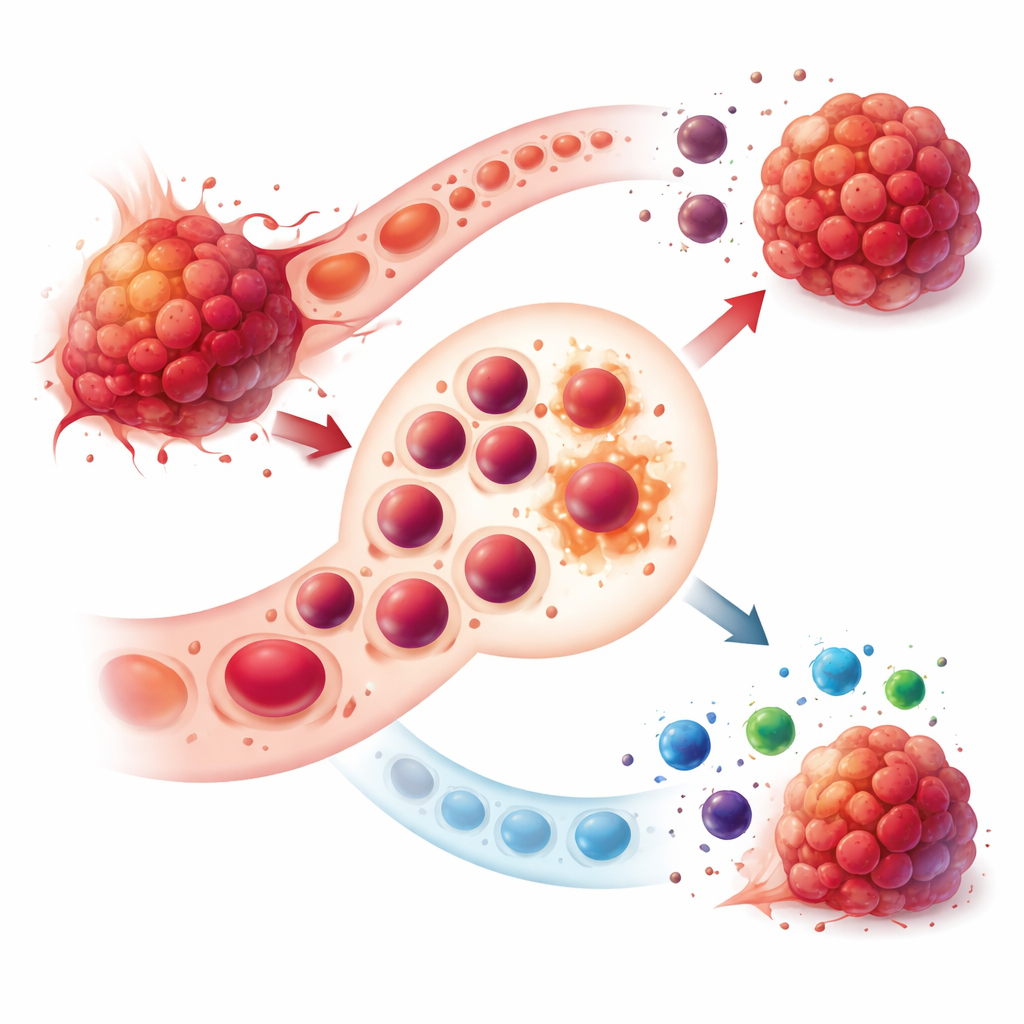
Eine verborgene Zellgruppe, die Tumoren hilft
Unter gesunden Bedingungen leben EPCs hauptsächlich im Knochenmark und reifen dort still zu Sauerstoff transportierenden roten Blutkörperchen heran. Bei Menschen mit fortgeschrittenen Krebserkrankungen ist dieser ruhige Prozess gestört. Tumoren lösen eine Blutbildung außerhalb des Knochenmarks aus, besonders in der Milz — ein Vorgang, der als extramedulläre Hämatopoese bezeichnet wird. Das führt zu einer Flut von EPCs, die nicht mehr wie einfache Vorläufer agieren. Stattdessen teilen sie sich in zwei Hauptgruppen auf: CD45-positive EPCs, die in Tumoren einwandern können, und CD45-negative EPCs, die in der Milz verbleiben, aber aus der Distanz die Immunantwort beeinflussen. Beide Gruppen erwerben starke immununterdrückende Eigenschaften, die dem Tumor helfen, Angriffen zu entgehen.
Wie Tumoren EPCs umprogrammieren
Tumoren setzen ein Gemisch aus Wachstumsfaktoren und Entzündungssignalen frei, das das Verhalten von EPCs umgestaltet. Substanzen wie Erythropoetin, G-CSF, GM-CSF, TGF‑beta und andere vergrößern die Zahl der EPCs und lenken sie davon ab, gesunde rote Blutkörperchen zu bilden. Einige CD45-positive EPCs wandeln sich in erythroid-abgeleitete myeloide Zellen um — einen hybriden Zelltyp, der anderen bekannten Unterdrückerzellen ähnelt. In diesen Zellen werden zentrale Stoffwechselwege verändert: Sie erhöhen die Produktion reaktiver Sauerstoffspezies, Enzyme, die die Aminosäure Arginin abbauen, und andere Metaboliten. Diese Veränderungen verwandeln EPCs eher in Fabriken immunhemmender Moleküle als in Unterstützer der normalen Blutbildung. 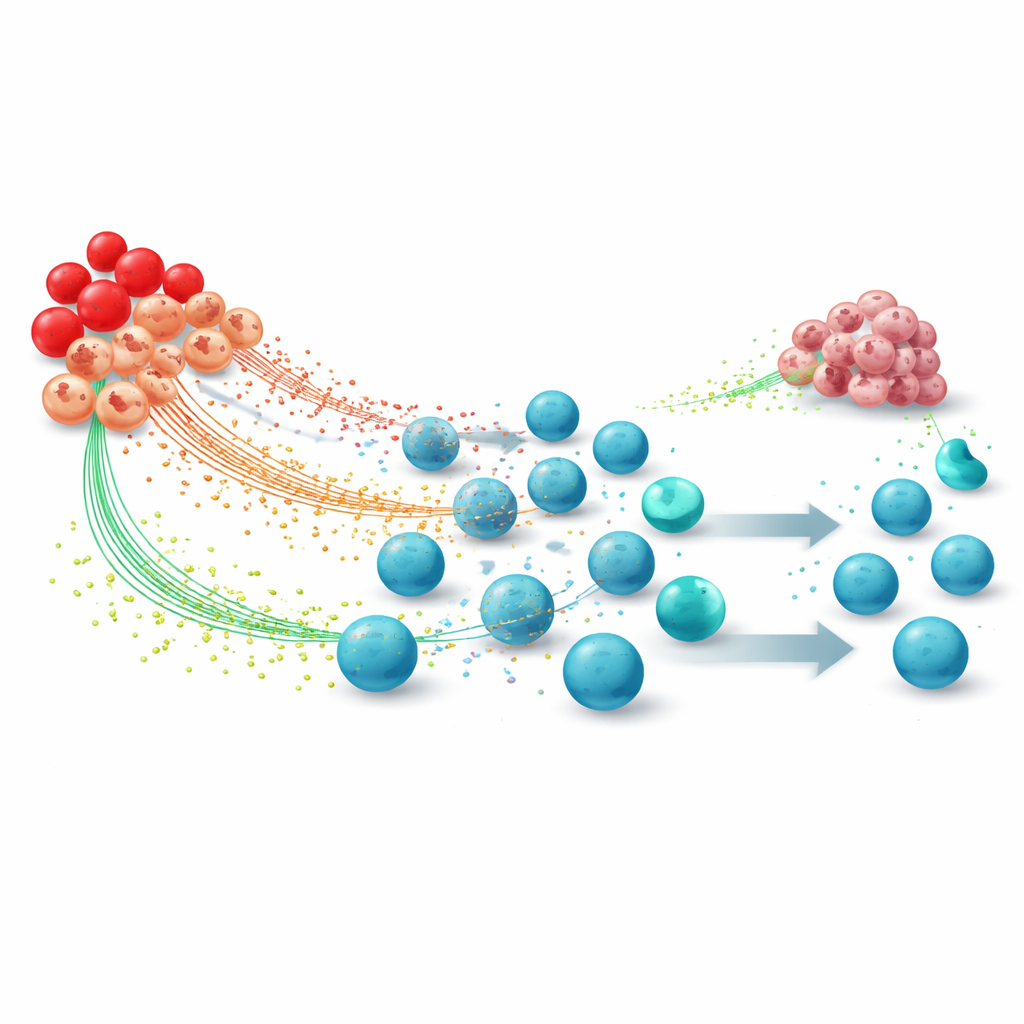
Immunsystem auf mehreren Ebenen außer Gefecht setzen
Umprogrammierte EPCs schwächen die krebsbekämpfende Immunabwehr auf mehrere koordinierte Arten. Hohe Mengen reaktiver Sauerstoffspezies und verwandter Chemikalien können zentrale Strukturen auf T‑Zellen beschädigen — genau jener Zellen, die Immuntherapien aktivieren sollen — und damit ihre Fähigkeit zur Erkennung von Tumorzellen mindern. Arginasen, die von EPC‑abgeleiteten Zellen freigesetzt werden, entziehen dem Tumormilieu Arginin und berauben T‑Zellen damit einer notwendigen Nährstoffquelle für Wachstum, Teilung und Energieversorgung. Gleichzeitig zeigen diese Zellen Moleküle wie PD‑L1, die ein „Stoppsignal“ an T‑Zellen senden und sie in einen erschöpften Zustand treiben. Die in der Milz verbleibenden CD45‑negativen EPCs sekretieren TGF‑beta und andere Faktoren, die die Aktivierung von zytotoxischen T‑Zellen und natürlichen Killerzellen einschränken und gleichzeitig regulatorische T‑Zellen fördern, die die Immunantwort weiter dämpfen.
Neue Ansätze, um das Gleichgewicht zugunsten der Patientinnen und Patienten zu kippen
Da EPCs im Schnittpunkt von Blutbildung, Stoffwechsel und Immunität stehen, bieten sie viele neue Angriffspunkte für Medikamente. Eine Strategie besteht darin, die übermäßige Produktion und Fehlleitung von EPCs zu verhindern, indem man die Signale blockiert, die Blutstammzellen in die Milz locken oder EPCs in unterdrückende Richtungen treiben. Eine andere besteht darin, das Eindringen von EPCs in Tumoren zu verhindern, indem man die chemischen Spuren stört, die sie leiten. Direkt zielende Ansätze zielen darauf ab, die schädlichsten EPC‑Populationen mittels gezielter Antikörper zu eliminieren oder ihren Stoffwechsel zurückzusetzen, etwa durch Blockade von Arginasen, Regulierung reaktiver Sauerstoffspezies oder Neutralisierung von Hormonen wie Erythropoetin und TGF‑beta. Die Autorinnen und Autoren heben auch zukünftige Arbeiten hervor, die Einzelzell‑ und räumliche Profilierungen nutzen, um den Metabolismus der EPCs detailliert zu kartieren und blutbasierte Biomarker zu entwickeln, die anzeigen, wann diese Zellen Behandlungsresistenz antreiben.
Was das für Krebspatientinnen und -patienten bedeutet
Die Kernaussage des Artikels ist, dass EPCs nicht bloß Zuschauer im Krebsgeschehen sind; sie können aktive Verbündete des Tumors werden, indem sie sowohl die Blutbildung als auch die Immunabwehr umgestalten. Tumoren verwandeln eine eigentlich normale Fabrik zur Produktion roter Blutkörperchen in eine Quelle von Zellen, die sie vor Angriffen schützen. Indem Forscherinnen und Forscher verstehen, wie diese stoffwechselbedingte Übernahme funktioniert, hoffen sie, Medikamente zu entwickeln, die entweder verhindern, dass EPCs unterdrückend werden, oder die selektiv diese Zellen entfernen — und dabei die Produktion gesunder roter Blutkörperchen erhalten. In Kombination mit vorhandenen Checkpoint‑Inhibitoren und anderen Therapien könnten EPC‑fokussierte Strategien es Tumoren erschweren, sich zu verstecken, und so die Ergebnisse und das Überleben vieler Patientinnen und Patienten verbessern.
Zitation: Li, ZZ., Huang, HL., Li, YC. et al. Targeting erythroid progenitor cell metabolism to enhance cancer immunotherapy. npj Precis. Onc. 10, 163 (2026). https://doi.org/10.1038/s41698-026-01362-9
Schlüsselwörter: Krebsimmuntherapie, erythroide Vorläuferzellen, Tumormikroumgebung, Immunsuppression, Zellstoffwechsel