Clear Sky Science · fr
Kératopathie neurotrophique chez l’enfant : progrès dans la compréhension de la pathogenèse et la prise en charge
Pourquoi c’est important pour la vue des enfants
La plupart d’entre nous clignent des yeux ou ressentent la douleur dès que quelque chose touche notre œil. Ce signal d’alerte rapide provient de minuscules nerfs à la surface de l’œil et protège silencieusement notre vision au quotidien. Cet article explique ce qui se passe lorsque ces nerfs ne fonctionnent pas correctement dès la naissance ou la petite enfance — une affection appelée kératopathie neurotrophique — et comment les nouvelles techniques d’imagerie, les médicaments et la chirurgie aident de nombreux enfants concernés à conserver une bonne vision.
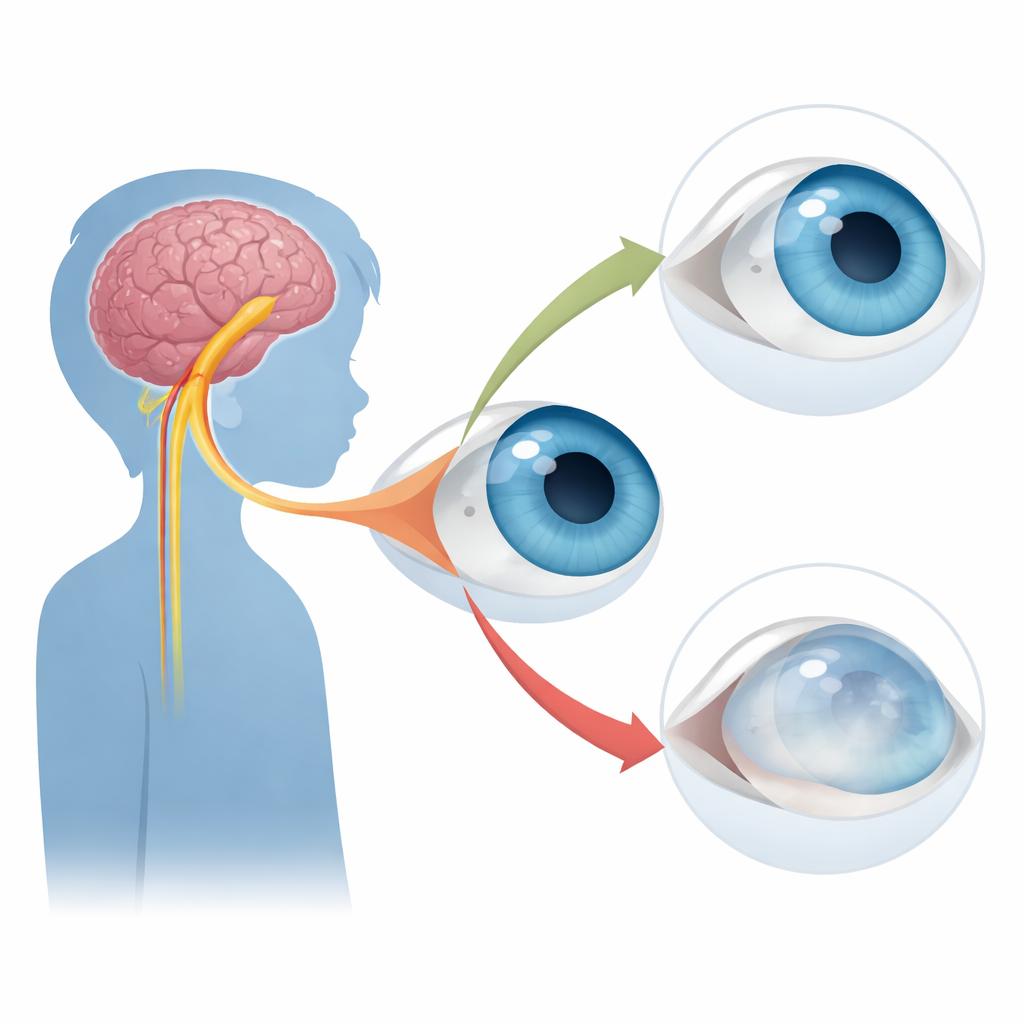
Quand l’œil devient engourdi
Dans la kératopathie neurotrophique, le nerf sensitif qui innerve la fenêtre transparente de l’œil, la cornée, ne fonctionne pas correctement. Ce nerf provient normalement d’un nerf crânien majeur appelé nerf trijumeau et se ramifie en un réseau complexe de branches et de terminaisons au sein de la cornée. Ces fibres font plus que permettre à un enfant de sentir la douleur ou l’irritation : elles contribuent au maintien d’une surface cornéenne saine et lisse et déclenchent des réflexes protecteurs comme le clignement et la production de larmes. Quand l’apport nerveux est perdu, la surface peut se dessécher, de petites lésions peuvent ne pas cicatriser, et dans les cas sévères la cornée peut s’amincir, former des cicatrices ou même se perforer, menaçant la vision.
Des causes différentes chez l’enfant et chez l’adulte
Chez l’adulte, l’engourdissement cornéen apparaît généralement après des infections comme l’herpès, un diabète ancien, une chirurgie ou d’autres problèmes acquis. Chez l’enfant, en revanche, il est le plus souvent présent dès la naissance ou déterminé par des gènes. Certains enfants appartiennent à de rares syndromes de « perte de la douleur » dans lesquels les petites fibres nerveuses de tout le corps se développent anormalement. Il s’agit notamment des neuropathies sensorielles et autonomes héréditaires, où des altérations génétiques perturbent un signal de croissance clé appelé voie des neurotrophines. Selon la portion de cette voie affectée, les enfants peuvent ne pas ressentir la douleur, ne pas transpirer normalement, ou s’infliger des lésions oculaires et cutanées sans s’en rendre compte. D’autres enfants présentent des troubles plus larges du développement du tronc cérébral ou des nerfs crâniens, comme la dysplasie du capuchon tegmental pontique ou le syndrome de Möbius, dans lesquels plusieurs nerfs de la tête, y compris ceux desservant la cornée, sont sous-développés. D’autres encore présentent des schémas de malformations congénitales complexes, comme le spectre oculo-auriculo-vertébral, où anomalies oculaires, auriculaires et vertébrales peuvent s’associer à l’absence d’une branche du nerf trijumeau.
Détecter une maladie silencieuse
Reconnaître cette affection tôt chez les jeunes enfants est difficile car ils peuvent ne pas se plaindre de douleur et être difficiles à examiner. Les médecins s’appuient donc sur un historique général et familial attentif, des tests de la sensation tactile sur la cornée et la peau environnante, et un examen microscopique détaillé de l’œil. Les systèmes de stadification traditionnels de cette maladie étaient construits autour des dommages visibles de la surface et ne tenaient pas compte des enfants qui ont déjà perdu la sensibilité cornéenne mais présentent néanmoins un œil d’apparence claire et saine. Les auteurs proposent une modification simple : ajouter un stade précoce réservé aux yeux avec une perte complète de la sensibilité cornéenne mais une apparence otherwise normale. Ce changement devrait aider les chercheurs à comparer les patients de façon équitable dans les essais futurs et encourager une surveillance plus étroite des enfants avant l’apparition de lésions évidentes.
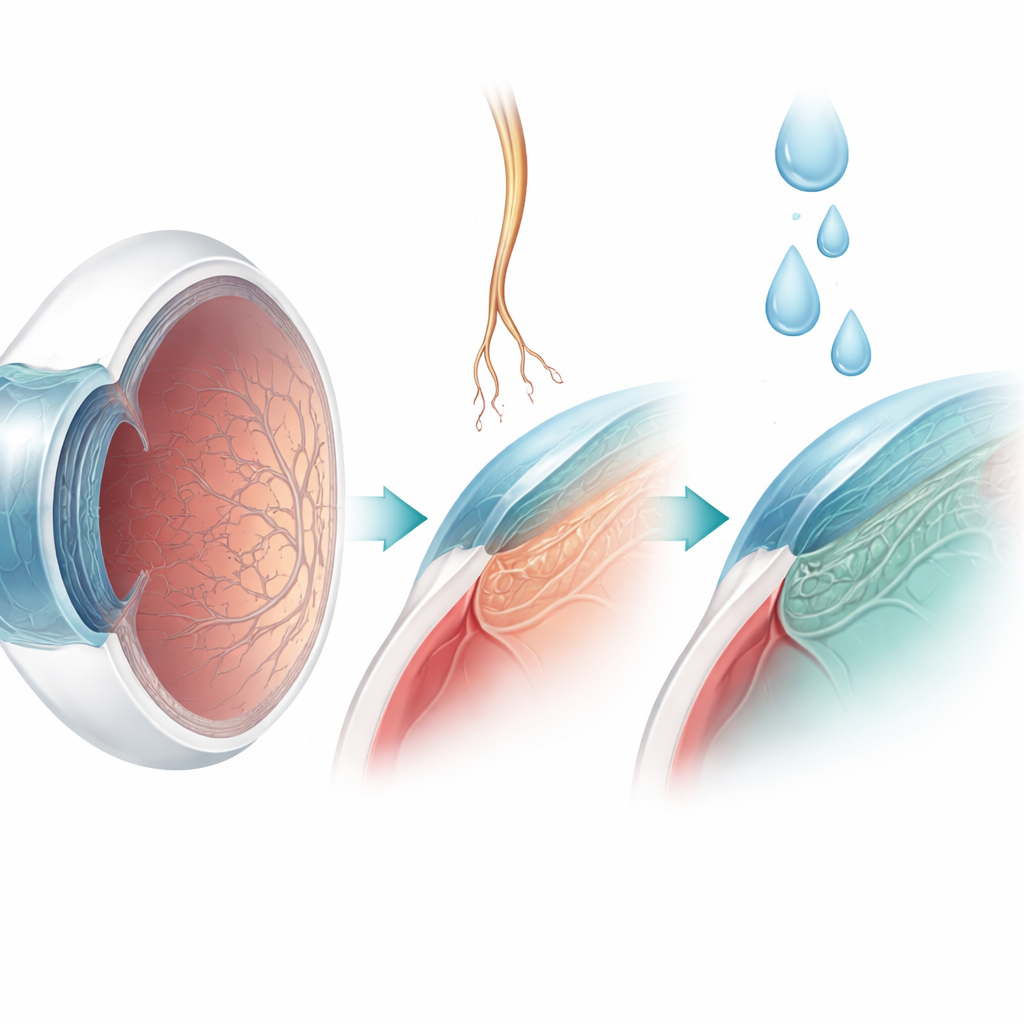
Nouvelles façons de protéger et de restaurer la surface
Le traitement est adapté à l’avancement des modifications cornéennes. Pour les enfants dont la cornée reste intacte, des larmes lubrifiantes fréquentes et un suivi rapproché peuvent suffire à prévenir ulcères et cicatrices. Une fois que la surface commence à se dégrader, des mesures plus actives sont employées, comme la suture partielle des paupières ou l’induction d’un abaissement protecteur de la paupière supérieure pour mettre la cornée à l’abri. Les médecins peuvent également utiliser des gouttes préparées à partir du sérum sanguin du patient ou de l’insuline diluée, qui contiennent des facteurs de croissance naturels nourrissant la surface. Un progrès majeur est la disponibilité de collyres contenant une forme synthétique du facteur de croissance nerveuse. Chez de nombreux adultes et certains enfants, ce traitement aide les ulcères récalcitrants à cicatriser en favorisant la survie et la repousse des nerfs cornéens, bien qu’il soit peu susceptible d’être efficace lorsque le récepteur du nerf fait défaut en raison de certaines mutations génétiques.
Une remise à zéro chirurgicale de la sensibilité cornéenne
Peut‑être la avancée la plus spectaculaire est la neurotisation cornéenne, une technique microchirurgicale qui apporte un nerf sensitif sain à la cornée engourdie. Les chirurgiens déplacent soit directement un nerf frontal proche, soit le connectent à un greffon nerveux qui est ensuite tunnelisé jusqu’à la surface oculaire. Au fil des mois, de nouvelles fibres nerveuses poussent dans la cornée, restaurant la sensibilité et son soutien trophique protecteur. Cette intervention peut réduire les récidives d’ulcères et les cicatrices et est particulièrement attrayante pour les enfants qui affrontent une maladie à vie, y compris ceux avec les deux yeux atteints. Les premiers comptes rendus et une analyse regroupée montrent des améliorations significatives de la sensibilité cornéenne et de la vision, mais des questions demeurent sur la meilleure méthode chirurgicale et le moment idéal pendant le développement visuel.
Perspectives pour les jeunes patients
Les auteurs concluent que, bien que la kératopathie neurotrophique de l’enfance soit rare, elle comporte un risque élevé d’infection, de cicatrices et d’amblyopie si elle n’est pas reconnue rapidement. Avec une imagerie cérébrale améliorée, une stadification cornéenne raffinée, des médicaments soutenant les nerfs et la chirurgie de transfert nerveux, de nombreux enfants peuvent désormais conserver ou retrouver une vision utile. Les travaux futurs se concentreront sur les résultats à long terme de ces traitements, les médicaments de nouvelle génération apparentés au facteur de croissance nerveuse et, à plus long terme, les thérapies géniques visant à corriger les défauts nerveux sous‑jacents. Pour les familles et les cliniciens, le message clé est qu’un œil « silencieux » ou engourdi chez un enfant ne doit jamais être ignoré, car un diagnostic rapide et des soins adaptés peuvent faire la différence entre une vision claire et une perte de vision évitable.
Citation: Jiang, J., Ashton, C.B.J. & Larkin, D.F.P. Neurotrophic keratopathy in childhood: advances in understanding of pathogenesis and management. Eye 40, 758–764 (2026). https://doi.org/10.1038/s41433-026-04278-7
Mots-clés: kératopathie neurotrophique, anesthésie cornéenne, maladie oculaire pédiatrique, facteur de croissance nerveuse, neurotisation cornéenne