Clear Sky Science · de
Maschinelle Lernmodelle zur Vorhersage des Demenzrisikos: Erkenntnisse aus der Sydney Memory and Ageing Study
Warum das für gesundes Altern wichtig ist
Demenz gehört zu den gefürchtetsten Erkrankungen des höheren Alters, doch viele Menschen erhalten die Diagnose erst, wenn Gedächtnis- und Denkprobleme bereits weit fortgeschritten sind. Diese Studie stellt eine hoffnungsvolle Frage: Lässt sich anhand von Informationen, die Kliniken bereits erheben – etwa Alter, einfache Denktests, Blutzucker und Herzgesundheit – erkennen, wer bis zu einem Jahrzehnt später eher an Demenz erkrankt? Wenn ja, könnten Ärztinnen und Ärzte ihre Beobachtung und Präventionsmaßnahmen auf diejenigen konzentrieren, die sie am dringendsten benötigen.
Ein genauerer Blick auf eine lang laufende Altersstudie
Die Forschenden nutzten die Sydney Memory and Ageing Study, die mehr als tausend Australierinnen und Australier im Alter von 70 Jahren oder älter begleitet und nur Teilnehmer ohne Demenz bei Aufnahme einschloss. Über rund zehn Jahre entwickelten einige dieser Teilnehmenden Demenz, andere blieben davon verschont. Zu Beginn absolvierten alle ausführliche Tests zu Gedächtnis und Denken, Fragebögen zur Stimmung und medizinische Untersuchungen einschließlich Bluttests sowie Messungen zur Herz-Kreislauf-Gesundheit. Indem das Team ermittelte, welche Ausgangsmerkmale bei später Erkrankten besonders häufig waren, konnten sie Computer-Modelle trainieren, die Risikoprofile mit höherer Wahrscheinlichkeit erkennen.
Maschinen beibringen, zukünftiges Risiko zu erkennen
Um diese Vorhersagetools zu entwickeln, verglichen die Autorinnen und Autoren mehrere gängige Methoden des maschinellen Lernens. Alle Modelle versuchten dieselbe Frage zu beantworten: Wie wahrscheinlich ist es, dass eine Person zehn Jahre später an Demenz leidet, basierend auf ihren Ausgangsdaten, vorausgesetzt sie lebt noch und wird neu beurteilt? Die Algorithmen wurden mit Daten von etwa 70 Prozent der Teilnehmenden trainiert und anschließend an den verbleibenden 30 Prozent getestet, die als ungesehener Test zurückbehalten wurden. Als Eingaben dienten Alter, Schulbildung, Stimmungssymptome, detaillierte Leistungswerte in Denktests, Taillen-Hüft-Verhältnis, ein standardisierter Herz-Krankheits-Risikowert sowie Blutwerte wie Cholesterin, Triglyceride, Harnsäure, Nierenfunktion, Entzündungsmarker und Nüchternglukose. Ein genetischer Risikomarker, bekannt als APOE ε4, wurde später als optionaler Zusatz untersucht.
Vier einfache Messwerte tragen den Großteil der Aussagekraft
Unter den verschiedenen Ansätzen zeigte sich ein vereinfachtes Verfahren, die LASSO-Regression, als das leistungsfähigste. Obwohl viele Kandidaten berücksichtigt worden waren, behielt dieses Modell nur vier Prädiktoren bei: Alter, allgemeine Denkleistung, Nüchternglukose und ein kombinierter Wert für Herz-Kreislauf-Risiko. Höheres Alter, höhere Glukosewerte und ein ungünstigeres Herz-Kreislauf-Profil erhöhten jeweils das vorhergesagte Risiko, während bessere Denkleistungen es senkten. In der hold-out-Testgruppe konnte dieses Vier-Faktoren-Modell eine Person mit späterer Demenz in etwa drei Vierteln der Fälle über einer Person ohne Demenz korrekt einstufen – ein Niveau, das für klinische Risikowerkzeuge als akzeptabel gilt. Es bot zudem ein gutes Gleichgewicht zwischen dem Erfassen echter zukünftiger Fälle und dem Vermeiden zu vieler Fehlalarme.
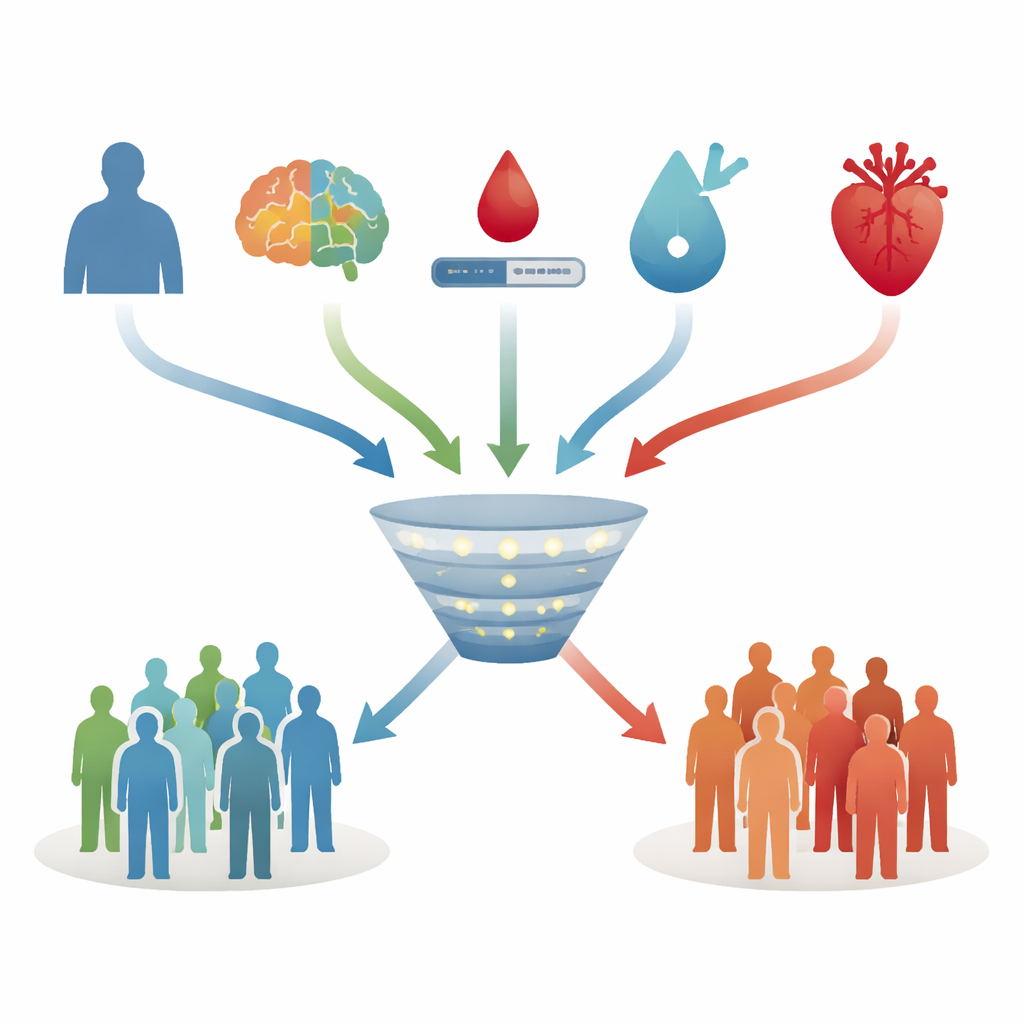
Was wenig beitrug und wie das Werkzeug genutzt werden kann
Überraschenderweise verbesserte die Ergänzung des besten Modells um den APOE-ε4-Status die Genauigkeit nicht, sondern verschlechterte einige Messgrößen leicht, sobald Alter, Denkleistung, Blutzucker und Herzrisiko bereits einbezogen waren. Das deutet darauf hin, dass in dieser Gruppe älterer Erwachsener routinemäßige klinische Informationen wichtiger sind als genetische Tests oder experimentelle Blutmarker. Die Autorinnen und Autoren stellen eine einfache Formel bereit, die sich in eine Tabellenkalkulation implementieren lässt, um aus diesen vier Werten ein geschätztes Zehnjahres-Demenzrisiko zu berechnen; dieses kann dann mit einem vorgeschlagenen Schwellenwert verglichen werden, um jemanden als „erhöhtes Risiko“ oder „niedrigeres Risiko“ einzuordnen. Sie erläutern außerdem, wie Gesundheitssysteme den Basiswert des Modells anpassen könnten, wenn Demenz in ihrer Population oder in anderen Altersgruppen häufiger oder seltener auftritt.
Was das für Patientinnen, Patienten und Klinikteams bedeutet
Zum jetzigen Zeitpunkt ist diese Arbeit ein Proof-of-Concept und kein sofort einsetzbares Screeningprogramm. Sie zeigt, dass eine kleine Gruppe vertrauter Messgrößen – Alter, ein strukturierter Denktest, Nüchternglukose und ein standardisierter Herzrisikowert – ältere Menschen bis zu einem Jahrzehnt vor einer Diagnose sinnvoll in niedrigere und höhere Demenzrisikogruppen einteilen kann. Bevor das Modell breit eingesetzt wird, muss es in anderen Ländern validiert werden, mit einfacheren Denktests, die im Alltag praktikabel sind, und im Zusammenspiel mit Fragen der Praxis, wie Patientinnen, Patienten und Klinikpersonal auf probabilistische Risikoschätzungen reagieren. Dennoch ist die Botschaft ermutigend: Auf Hirngesundheit, Blutzucker und Herzgesundheit gemeinsam zu achten, kann helfen, diejenigen zu identifizieren, die am meisten von engerer Beobachtung und frühen Präventionsmaßnahmen profitieren könnten.
Zitation: Chalmers, R.A., Cervin, M., Choo, C. et al. Machine learning models for dementia risk prediction: evidence from the Sydney Memory and Ageing Study. npj Dement. 2, 27 (2026). https://doi.org/10.1038/s44400-026-00071-1
Schlüsselwörter: Vorhersage des Demenzrisikos, maschinelles Lernen, kognitives Altern, kardiometabolische Gesundheit, Früherkennung