Clear Sky Science · de
Interpretierbare Modelle des maschinellen Lernens zur Schlaganfallrisikovorhersage bei Patienten mit neu diagnostiziertem Vorhofflimmern
Warum die Vorhersage des Schlaganfallrisikos wichtig ist
Vorhofflimmern, eine häufige Herzrhythmusstörung, erhöht die Wahrscheinlichkeit eines Schlaganfalls erheblich. Ärzte verlassen sich derzeit auf eine einfache punktebasierte Skala, um zu entscheiden, wer blutverdünnende Medikamente erhalten sollte, doch diese Skala übersieht häufig Hochrisikopatienten und kann einige Personen mit niedrigerem Risiko fälschlich als behandlungsbedürftig einstufen. Diese Studie untersucht, ob klügere, aber dennoch verständliche Computer‑Modelle die kurzfristige Schlaganfallwahrscheinlichkeit besser schätzen können, und zwar allein mit Informationen, die in jeder Klinik bereits vorliegen: Alter, bestehende Erkrankungen und gebräuchliche Medikamente.
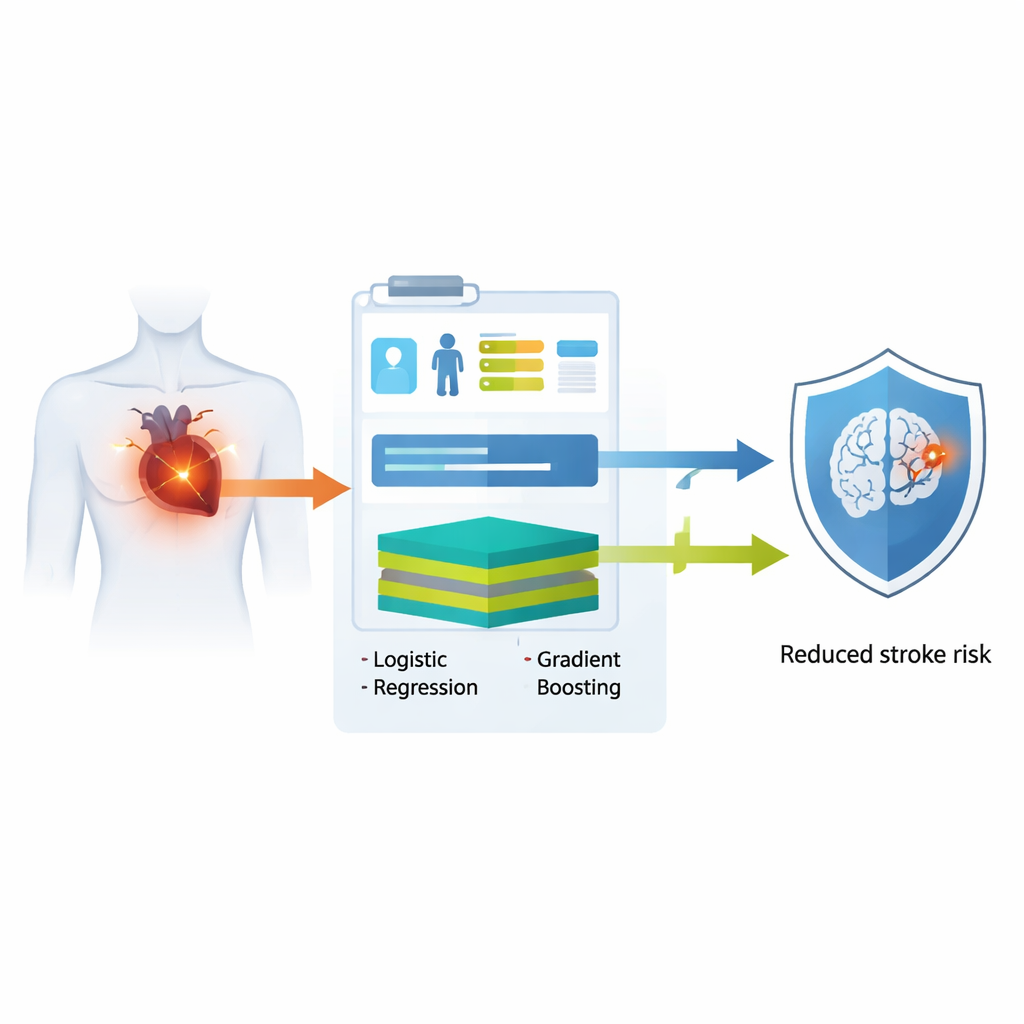
Ein häufiges Herzproblem mit ernsten Folgen
Vorhofflimmern betrifft weltweit mehrere zehn Millionen Menschen und ist eine der Hauptursachen für schwerbehindernde und tödliche Schlaganfälle. Selbst mit modernen Gerinnungshemmern bleiben viele Patienten gefährdet, besonders im ersten Jahr nach der Diagnose der Herzrhythmusstörung. Das derzeit am weitesten verbreitete Instrument, der CHA₂DS₂‑VASc‑Score, vergibt Punkte für Faktoren wie Alter, Bluthochdruck und vorangegangenen Schlaganfall. Zwar ist er einfach, kann aber subtilere Muster in der Krankengeschichte einer Person nicht erfassen und schneidet oft nur mäßig gut darin ab, vorherzusagen, wer im Laufe der Zeit einen Schlaganfall erleiden wird.
Entwicklung intelligenter, aber leicht anwendbarer Risikowerkzeuge
Die Forschenden nutzten elektronische Gesundheitsakten von mehr als 9.500 Erwachsenen in einem großen taiwanesischen Krankenhaus, bei denen gerade erst Vorhofflimmern diagnostiziert worden war. Ihre Modelle testeten sie anschließend in zwei separaten Klinikzweigen mit über 2.500 zusätzlichen Patienten. Anstatt auf komplexe Laborwerte oder Bildgebung zu setzen, beschränkten sie die Eingabedaten bewusst auf Alter, chronische Erkrankungen wie Diabetes und Bluthochdruck sowie die jüngste Einnahme gebräuchlicher Medikamente wie Gerinnungshemmer, Antiarrhythmika und Diabetespräparate. Mit diesen Basisdaten bauten sie zwei Arten von Computermodellen: ein traditionelles logistisches Regressionsmodell, das wie eine transparente, gewichtete Checkliste funktioniert, und ein flexibleres Extreme‑Gradient‑Boosting‑Modell, das komplexe, nichtlineare Zusammenhänge erfassen kann. Beide Modelle wurden so ausgelegt, dass sie eine personalisierte Wahrscheinlichkeit für einen Schlaganfall innerhalb eines Jahres nach der Diagnose ausgeben.
Prüfung von Genauigkeit, Fairness und Praxisnutzen
Im Vergleich mit der Standard‑Skala waren die neuen Modelle deutlich besser darin, Patienten in solche zu unterscheiden, die einen Schlaganfall erleiden würden, und solche, die es nicht würden. Sowohl in der ursprünglichen Kohorte als auch in den externen Krankenhausgruppen hoben die maschinellen Lernmodelle Hoch‑ und Niedrigrisikopatienten in etwa 90 % der Fälle korrekt hervor, während die Genauigkeit der Standard‑Skala näher bei zwei Dritteln lag. Die neuen Werkzeuge lieferten außerdem Risikoabschätzungen, die den beobachteten Schlaganfallraten deutlich näherkamen — eine wichtige Eigenschaft für vertrauenswürdige Entscheidungen. Bedeutend ist auch, dass bei getrennten Auswertungen nach Frauen und Männern keine relevanten Unterschiede festgestellt wurden, was darauf hindeutet, dass die Modelle nicht ein Geschlecht gegenüber dem anderen bevorzugen — im Gegensatz zur älteren Skala, die automatisch einen Punkt für weibliches Geschlecht vergibt.
Von Vorhersagen zu besseren Therapiestrategien
Um zu prüfen, ob die verbesserten Vorhersagen die Versorgung verändern könnten, wandte das Team eine Entscheidungsdiagrammanalyse an, eine Methode, die den Nutzen der Schlaganfallverhütung gegen den Schaden unnötiger Behandlung abwägt. Über einen weiten Bereich von Schwellenwerten für eine Behandlung boten beide Modelle deutlich mehr Nutzen als die Standard‑Skala und identifizierten mehr als 100 zusätzliche tatsächlich hochriskante Patienten pro 1.000, ohne den unnötigen Einsatz von Antikoagulanzien zu erhöhen. Über drei bis fünf Jahre Nachbeobachtung profitierten Patienten, die von den neuen Modellen als Hochrisiko eingestuft wurden, eindeutig von modernen Gerinnungshemmern: Ihre Schlaganfallraten waren niedriger im Vergleich zu ähnlich eingestuften Hochrisikopatienten, die diese Medikamente nicht erhalten hatten, während diejenigen, die als Niedrigrisiko klassifiziert wurden, keinen klaren Vorteil zeigten. Dagegen zeigten Gruppen, die durch die ältere Skala als Hoch‑ oder Niedrigrisiko definiert wurden, mitunter verwirrende oder sogar umgekehrte Muster, was auf Fehlklassifikationen hindeutet. Die Forschenden nutzten außerdem visuelle Erklärtechniken, um zu zeigen, wie bestimmte Faktoren — etwa ein früherer Schlaganfall, Alter oder die Einnahme bestimmter Antiarrhythmika — die individuelle Risikoabschätzung nach oben oder unten beeinflussen und so die Entscheidungswege für Kliniker nachvollziehbarer machen.
Was das für Patienten und Ärztinnen und Ärzte bedeutet
Diese Studie zeigt, dass es möglich ist, genaue, verständliche Werkzeuge zur Abschätzung des Schlaganfallrisikos zu entwickeln, die nur Informationen verwenden, die bereits zum Zeitpunkt der Vorhofflimmerndiagnose vorliegen. Indem sie besser erkennen, wer tatsächlich ein hohes kurzfristiges Schlaganfallrisiko trägt, können diese Modelle Ärzten helfen, Blutverdünner sicherer denjenigen zu verschreiben, die sie am dringendsten benötigen, und gleichzeitig unnötige Behandlungen bei Personen mit geringerem Risiko zu vermeiden. Obwohl weitere Tests in anderen Ländern und Gesundheitssystemen nötig sind, weist diese Arbeit in Richtung einer Zukunft, in der alltägliche klinische Entscheidungen von intuitiven, datengetriebenen Instrumenten geleitet werden, die die Schlaganfallprävention individuell auf jede Patientin und jeden Patienten zuschneiden.
Zitation: Lin, J.CW., Chang, CM., Pan, HY. et al. Interpretable machine learning models for stroke risk prediction in patients with newly diagnosed atrial fibrillation. npj Digit. Med. 9, 289 (2026). https://doi.org/10.1038/s41746-026-02470-3
Schlüsselwörter: Vorhofflimmern, Schlaganfallvorhersage, maschinelles Lernen, Risikostratifizierung, Antikoagulationstherapie