Clear Sky Science · de
18F-FDG-PET/CT-negative Magenkrebs nutzt glutaminbasierte Glukoneogenese und Fettsäureoxidation zur Unterstützung des Tumorwachstums
Warum manche Magen-Tumoren im Verborgenen bleiben
Moderne Krebsbildgebung basiert häufig darauf, dass zuckerhungrige Tumoren auf PET/CT-Aufnahmen aufleuchten. Dennoch erscheinen viele gefährliche Magenkrebse kaum sichtbar, sodass Ärzte nur ein schwaches Bild davon bekommen, wo sich die Erkrankung verbirgt und wie schnell sie wächst. Diese Studie stellt eine scheinbar einfache Frage: Wenn diese Tumoren sich nicht am Zucker laben, wovon leben sie dann? Die Antwort offenbart einen metabolischen Taschenspielertrick, der nicht nur erklärt, warum die Aufnahmen dunkel bleiben, sondern auch auf neue Wege hinweist, diese Krebserkrankungen auszuhungern.
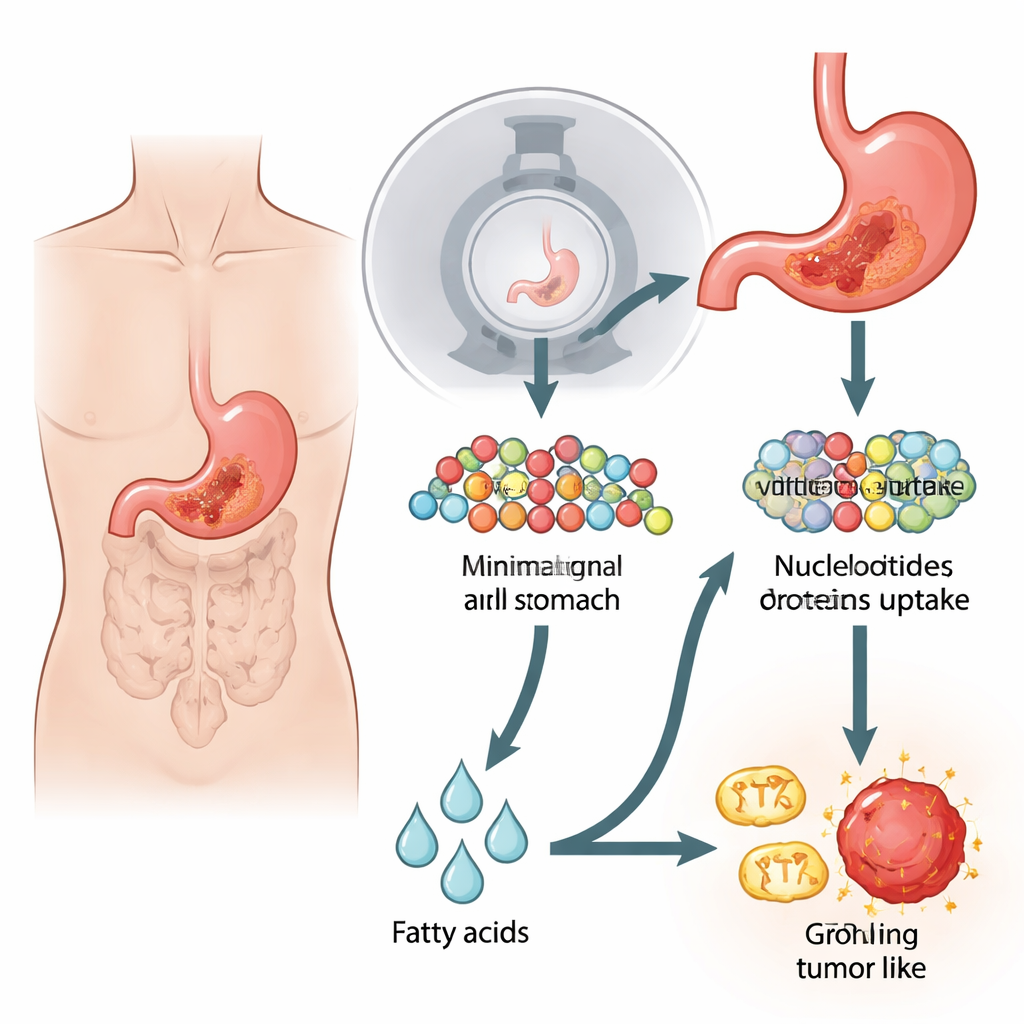
Wenn das übliche Zuckersignal fehlt
Die meisten Krebserkrankungen verdrahten ihren Stoffwechsel so um, dass sie Glukose — einen einfachen Zucker — verbrennen, selbst wenn ausreichend Sauerstoff vorhanden ist. Dieser „Warburg-Effekt“ ist die Grundlage für die standardmäßigen 18F-FDG-PET/CT-Scans, die ein radioaktives Zuckermolekül verfolgen, das sich in Tumoren anreichert. Bestimmte Formen des Magenkrebses, insbesondere aggressive diffuse und Siegelring-Typen, erscheinen jedoch oft negativ oder nur schwach auf diesen Aufnahmen. Die Autoren rekonstituierten diese rätselhafte Situation im Labor, indem sie Magenkrebszelllinien und Maus-Tumoren untersuchten, die deutlich weniger Glukose aufnahmen und schwache PET/CT-Signale zeigten. Überraschenderweise teilten sich diese Zellen trotz ihres geringen Zuckerverbrauchs genauso schnell wie zuckerfreudige Krebszellen und wurden weitgehend unbeeinträchtigt toleriert, wenn die Glykolyse — der klassische Zuckerabbauweg — blockiert wurde.
Eine geheime Zuckerfabrik, angetrieben von Glutamin
Bei tiefergehender Untersuchung betrachteten die Forschenden, wie diese niedrig-glukose Tumoren die Rohstoffe für DNA-Replikation und Wachstum bereitstellten. Sie entdeckten, dass die Zellen die Aminosäure Glutamin in stark erhöhtem Maße aufnahmen, deutlich mehr als andere Aminosäuren. Mithilfe von Markierungs-Experimenten mit markiertem Glutamin verfolgten sie die Kohlenstoffatome durch das zentrale Stoffwechselnetz und in einen umgekehrten Weg, der dem rückwärts laufenden Glykolyse-Prozess ähnelt. Dieser Vorgang, Glukoneogenese genannt, erlaubte den Zellen, aus Glutamin zuckerähnliche Zwischenprodukte wiederherzustellen, die dann in die Synthese von DNA-Bausteinen einflossen. Ein Schlüsselenzym dieser Umleitung, PCK2, war in PET-negativen Zellen und Patienten-Tumoren in hohen Mengen vorhanden. Als das Team PCK-Enzyme mit Medikamenten oder genetischen Mitteln blockierte, sanken die Spiegel dieser wichtigen Zuckerzwischenprodukte, die DNA-Synthese verlangsamte sich und das Tumorzellwachstum nahm deutlich ab.
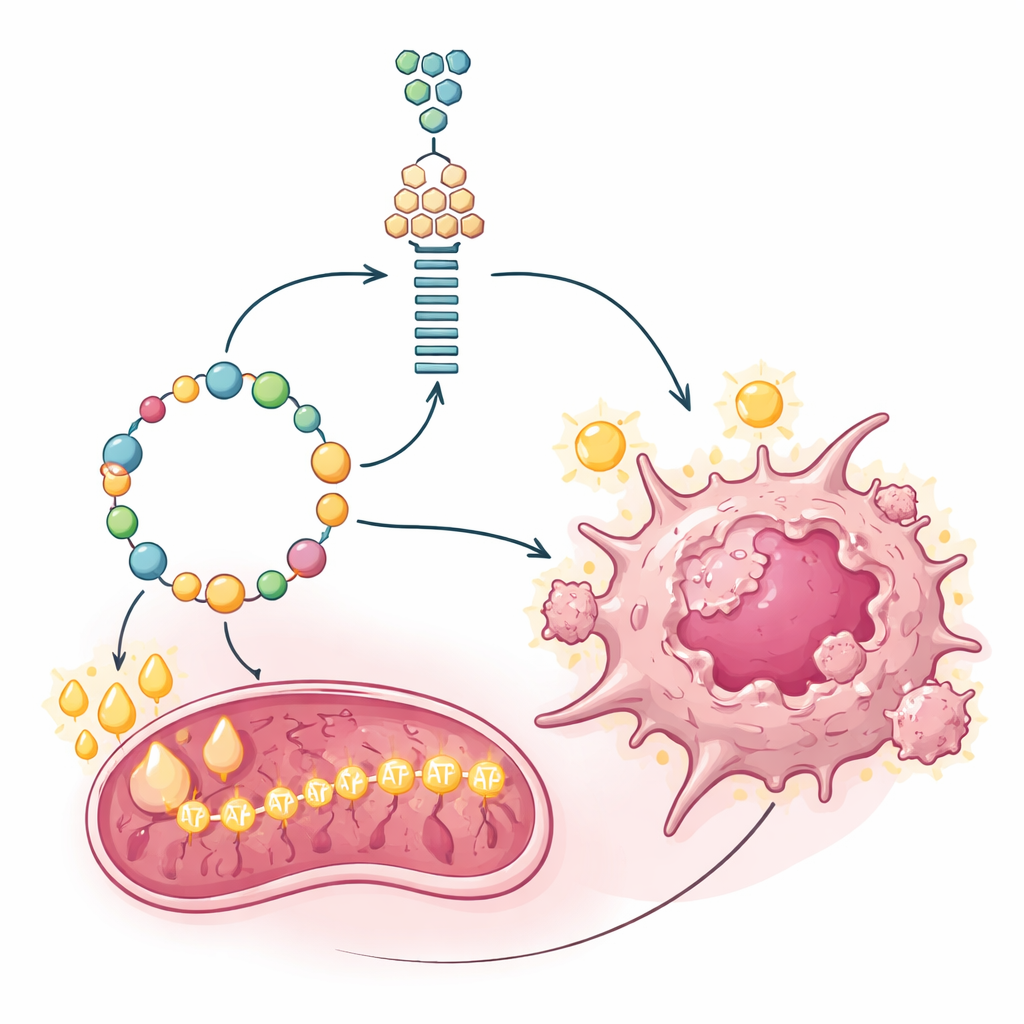
Fett als Treibstoff für das Krebs-Kraftwerk
Der Aufbau von Molekülen ist nur die halbe Miete; schnell wachsende Tumoren benötigen auch große Energiemengen. Glukoneogenese selbst ist energieintensiv und verbraucht Energie statt sie zu erzeugen. Die Forschenden maßen, wie die verdächtigen Krebszellen ATP, die Energiewährung der Zelle, erzeugten, und stellten fest, dass ihre Mitochondrien ungewöhnlich aktiv waren. Anstatt vorwiegend auf Zucker oder Glutamin zur Versorgung dieser Kraftwerke zu bauen, setzten die Zellen stark auf Fettsäureoxidation — den Abbau von Fetten. Ein Schlüsselenzym für den Import von Fetten in die Mitochondrien, CPT1A, war in PET-negativen Zellen und Tumoren deutlich erhöht. Die Hemmung von CPT1A mit einem spezifischen Inhibitor entleerte ATP-Vorräte und verlangsamte die Zellproliferation, was zeigte, dass Fettverbrennung der Hauptmotor für Energieproduktion und die kostenintensive glukoneogene Umgehung war.
Ein Hauptschalter und ein molekularer Fingerabdruck
Um zu verstehen, was dieses metabolische Programm einschaltet, suchten die Autoren nach Transkriptionsfaktoren — Hauptschaltern, die die Genexpression steuern — die sowohl Glukoneogenese als auch Fettoxidation antreiben könnten. Sie fokussierten sich auf PPARγ, das in PET-negativen Magenkrebserkrankungen deutlich erhöht war. Dieser Faktor band sich direkt an die Kontrollregionen der Gene PCK2 und CPT1A und steigerte deren Aktivität, während der wichtigste Glukosetransporter GLUT1 weitgehend unbeeinflusst blieb. Über Patientensamples und Einzelzell-Datensätze hinweg zeigten Tumoren mit niedrigem GLUT1 (schlechte Zuckeraufnahme) konsistent hohe PCK2- und CPT1A-Spiegel. Klinisch war dieses Muster am ausgeprägtesten in aggressiven Magenkrebs-Subtypen, die häufig der PET-Bildgebung entgehen und mit schlechterer Überlebensprognose verknüpft sind. Dies deutet darauf hin, dass dieser metabolische Fingerabdruck besonders gefährliche, zuckerstille Tumoren kennzeichnet.
Die metabolische Schwäche in ein Therapiefenster verwandeln
Schließlich prüfte das Team, ob diese ungewöhnliche Brennstoffwahl gegen den Krebs genutzt werden kann. In Mausmodellen, die sowohl aus Zelllinien als auch direkt aus Patiententumoren gewonnen wurden, verlangsamten Medikamente, die PCK-getriebene Glukoneogenese oder CPT1A-abhängige Fettverbrennung hemmten, jeweils das Wachstum von PET-negativen Magen-Tumoren. In Kombination hatten die beiden Behandlungen eine noch stärkere Wirkung: Tumoren schrumpften und Marker der Zellteilung sanken, während PET-positive, zuckerfreudige Tumoren deutlich weniger betroffen waren. Vereinfacht zeigt die Studie, dass einige Magenkrebse nicht durch das Verbrennen des Zuckers überleben, nach dem wir in Bildgebungsverfahren suchen, sondern indem sie Glutamin in zuckerähnliche Bausteine umwandeln und ihre Motoren mit Fett betreiben. Indem man diese Backup-Versorgungen abschneidet, könnte es möglich sein, Tumoren zu entlarven und effektiv zu behandeln, die derzeit im Schatten der Standardbildgebung verborgen sind.
Zitation: Liu, J., Xia, M., Zhao, Z. et al. 18F-FDG-PET/CT-negative gastric cancer employs glutamine-based gluconeogenesis and fatty acid oxidation to support tumor growth. Cell Death Dis 17, 365 (2026). https://doi.org/10.1038/s41419-026-08662-9
Schlüsselwörter: Stoffwechsel von Magenkrebs, FDG-PET negative Tumoren, Glutamin-Glukoneogenese, Fettsäureoxidation, PPARgamma PCK2 CPT1A