Clear Sky Science · ru
Биомаркёры ответа хозяина при рецидиве туберкулёза и неэффективности лечения
Почему важно отслеживать реакцию организма на ТБ
Туберкулёз (ТБ) остаётся одним из самых смертельных инфекционных заболеваний в мире: даже при видимом успехе терапии некоторые люди снова заболевают или не полностью освобождаются от инфекции. Сегодня врачи в основном опираются на мокроту — выделения, откашливаемые из лёгких — чтобы понять, действует ли лечение. Однако тесты мокроты могут быть медленными, труднодоступными и порой вводящими в заблуждение. В этом исследовании изучается иной подход: могут ли простые анализы крови, фиксирующие иммунный и генетический ответ организма, раньше и надёжнее показать, кто действительно вылечен, а кто под угрозой неудачи лечения или рецидива ТБ?
Наблюдение пациентов после окончания лечения
Исследователи опирались на большую африканскую когорту TB Sequel, которая отслеживала более тысячи взрослых, лечившихся от лёгочного ТБ в Танзании, Мозамбике, Гамбии и ЮАР в течение до пяти лет. Из этой когорты они выделили 40 человек, у которых либо не было эффекта лечения, либо позже возник рецидив, и 37 сопоставимых пациентов, которые были вылечены и оставались здоровыми. У всех была лекарственно-чувствительная форма ТБ, и они получили стандартную терапию. Команда регулярно брала образцы крови — с начала лечения и в течение года и далее — и сравнивала их с обычными результатами посева и мазка мокроты, чтобы оценить, насколько хорошо сигналы в крови отражают течение болезни.
Чтение предупреждающих знаков на иммунных клетках
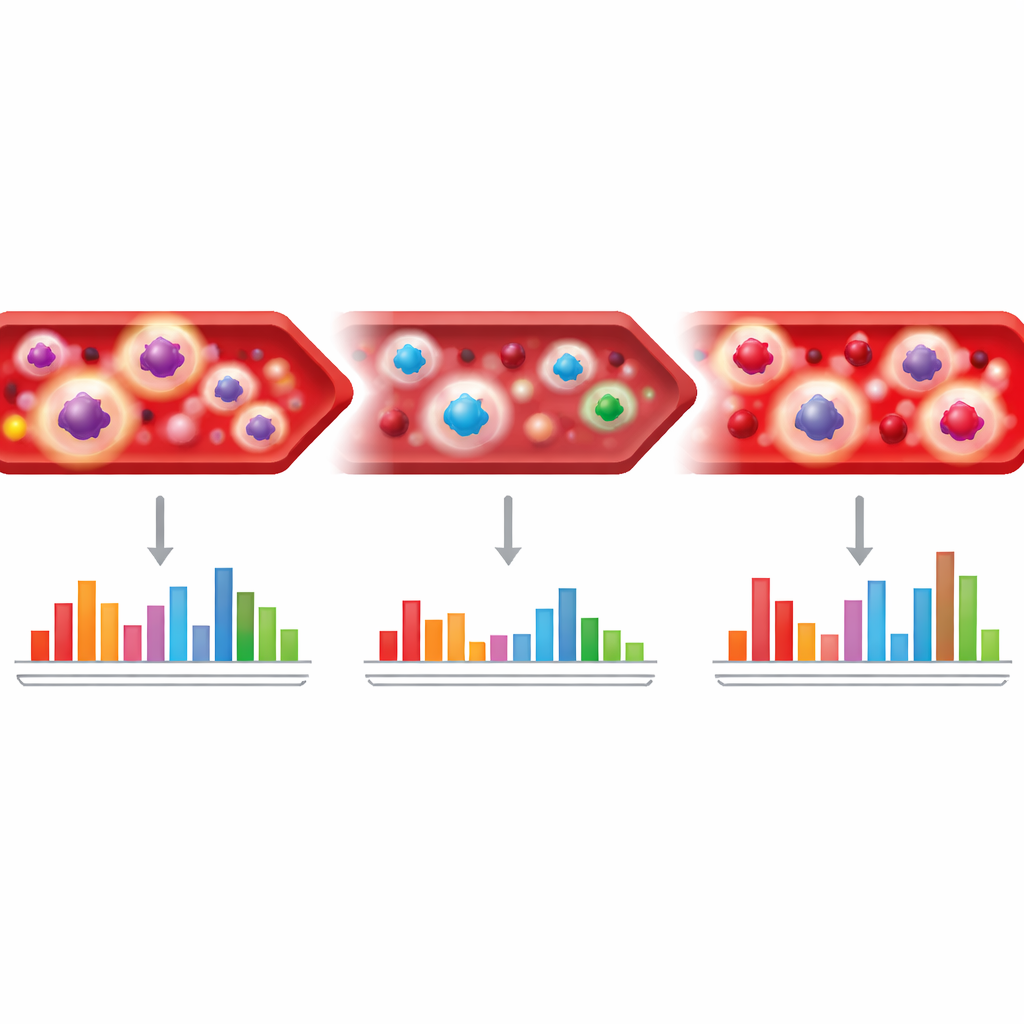
Один набор анализов крови был сосредоточен на CD4 Т-клетках, специфичных к ТБ — типе лейкоцитов, координирующем иммунную атаку на возбудителя. Когда эти клетки сильно «активированы», они проявляют определённые поверхностные и внутриклеточные маркеры, в том числе CD38, HLA-DR, Ki67 и CD27. С помощью лабораторной методики, профилирующей эти маркеры после экспозиции клеток крови белкам ТБ, учёные могли оценить интенсивность иммунного ответа на бактерию. Они обнаружили, что у большинства пациентов маркеры активации были очень высоки при диагностике, резко снижались через два месяца лечения и продолжали падать по мере контроля инфекции. У людей, у которых мокрота так и не становилась отрицательной — так называемых неконвертеров — уровни активации оставались необычно высокими, что указывало на возможное наличие живых бактерий несмотря на проводимую терапию.
Сигналы крови, отражающие возврат ТБ
Команда затем проверила, может ли возрастание этих иммунных сигналов выявить возвращение ТБ после завершения лечения. Действительно, среди пациентов, у которых болезнь рецидивировала через девять—двенадцать месяцев после начала терапии, уровень маркера CD38 на Т-клетках, специфичных к ТБ, снова повышался и чётко отделял их от излеченных контролей. При использовании заранее установленного порога CD38 правильно идентифицировал все случаи рецидива в этом временном окне и редко давал ложноположительные результаты у здоровых контролей. У некоторых пациентов повышенная активация появлялась за месяцы до официальной диагностики по мокроте, что подразумевает раннее обнаружение возвращающихся бактерий иммунной системой. Напротив, у людей с единичным положительным результатом мокроты в самом конце лечения — группы, которую авторы называют «ревертеры» — не наблюдалось столь выраженного иммунного сигнала, что даёт основание полагать: некоторые из этих поздних положительных результатов могут отражать очень низкую бактериальную нагрузку или даже ложноположительные находки, а не клинически значимое заболевание.
Шаблоны активності генов как второе окно
Второй подход изучал паттерны активности генов в цельной крови. Вместо измерения тысяч генов исследователи сосредоточились на трёх небольших «подписях», каждая из которых состоит всего из нескольких генов, чьё совместное поведение ранее ассоциировалось с риском ТБ и ответом на лечение. Эти показатели были высоки (или низки, в зависимости от конструкции подписи) при диагностике и в целом возвращались к норме по мере прогрессирования лечения. У пациентов, у которых ТБ не было полностью искоренено, показатели оставались аномальными. На девятом—двенадцатом месяце эти геновые подписи снова позволяли отличить людей с рецидивом ТБ от тех, кто оставался здоровым, с достаточно высокой чувствительностью и специфичностью. Однако, как и маркеры Т-клеток, они не могли надёжно предсказать будущие неудачи или рецидивы в самом начале лечения и не умели чётко выявлять «ревертеров» в конце терапии.
Что это означает для будущей помощи при ТБ
В совокупности результаты показывают: простые показатели в крови, отражающие ответ организма на ТБ — либо через отслеживание активированных иммунных клеток, либо через измерение небольших подпечатей экспрессии генов — могут выявлять продолжающуюся болезнь, отсутствие конверсии мокроты и клинически значимые рецидивы после того, как лечение, по-видимому, завершено. Эти тесты пока не заменяют мокроту во всех ситуациях и испытывают трудности с интерпретацией пограничных случаев в самом конце терапии. Но они указывают на будущее, в котором простой забор крови сможет помочь врачам определить пациентов, требующих более тщательного наблюдения или коррекции лечения, даже когда результаты мокроты отрицательны или недоступны. Такие независимые от мокроты инструменты могут быть особенно полезны для детей, людей с внелёгочной формой болезни и клиник с ограниченными лабораторными возможностями, в конечном счёте помогая предотвратить рецидивы, сократить передачу и улучшить долгосрочные исходы у пациентов с ТБ.
Цитирование: Bauer, B., Ahmed, M.I.M., Baranov, O. et al. Host response biomarkers of tuberculosis recurrence and treatment failure. Commun Med 6, 184 (2026). https://doi.org/10.1038/s43856-026-01424-w
Ключевые слова: биомаркёры туберкулёза, неэффективность лечения, рецидив заболевания, диагностика по крови, иммунный ответ хозяина