Clear Sky Science · fr
Biomarqueurs de la réponse hôte pour la réapparition et l’échec du traitement de la tuberculose
Pourquoi il est important de surveiller la réponse de l’organisme à la TB
La tuberculose (TB) reste l’une des maladies infectieuses les plus mortelles au monde, et même lorsque le traitement semble efficace, certaines personnes retombent malades ou n’éliminent jamais complètement l’infection. Aujourd’hui, les médecins s’appuient principalement sur les expectorations—le mucus craché depuis les poumons—pour suivre l’efficacité de la thérapie. Mais les tests sur expectoration peuvent être lents, difficiles à obtenir et parfois trompeurs. Cette étude explore une idée différente : des analyses sanguines simples, lisant les réponses immunitaires et génétiques de l’organisme, peuvent-elles révéler plus tôt et de façon plus fiable qui est réellement guéri et qui risque un échec de traitement ou une réapparition de la TB ?
Suivre les patients au-delà de la fin du traitement
Les chercheurs se sont appuyés sur une large cohorte africaine nommée TB Sequel, qui a suivi plus d’un millier d’adultes traités pour une tuberculose pulmonaire en Tanzanie, au Mozambique, en Gambie et en Afrique du Sud pendant jusqu’à cinq ans. À partir de cette cohorte, ils ont sélectionné 40 personnes qui ont soit échoué au traitement, soit développé une TB de nouveau plus tard, et 37 patients comparables qui ont été guéris et sont restés en bonne santé. Tous avaient une TB sensible aux médicaments et ont reçu la thérapie standard. L’équipe a prélevé régulièrement des échantillons de sang—du début du traitement jusqu’à un an et au-delà—et les a comparés aux résultats standards de cultures et de frottis d’expectorations pour voir dans quelle mesure les signaux sanguins suivaient le cours de la maladie.
Lire les signaux d’alerte sur les cellules immunitaires
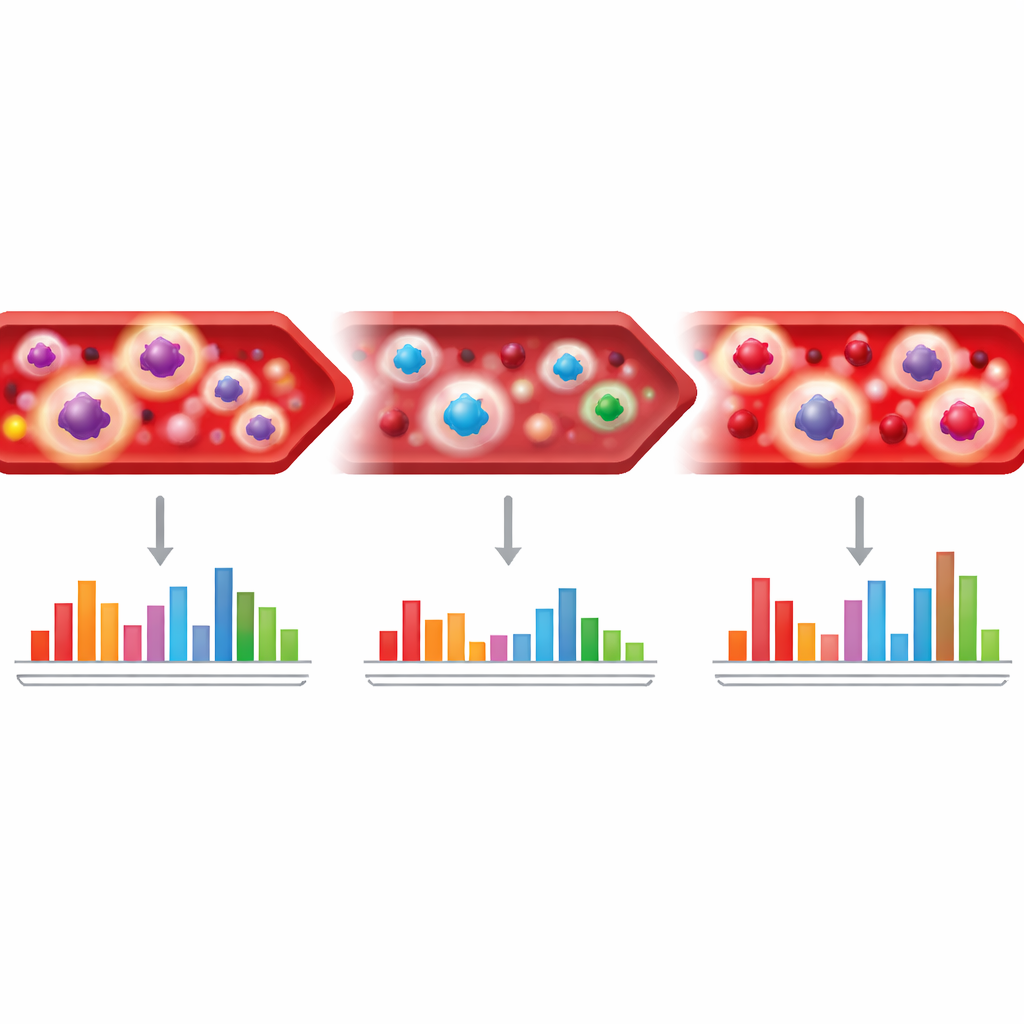
Un ensemble de tests sanguins s’est concentré sur les lymphocytes T CD4 spécifiques de la TB, un type de globule blanc qui coordonne l’attaque immunitaire contre les germes. Lorsque ces cellules sont fortement « activées », elles présentent certaines caractéristiques de surface et internes, notamment des marqueurs appelés CD38, HLA-DR, Ki67 et CD27. En utilisant une technique de laboratoire qui profile ces marqueurs après exposition des cellules sanguines à des protéines de la TB, les scientifiques pouvaient évaluer l’intensité de la réponse immunitaire face à la bactérie. Ils ont constaté que, chez la plupart des patients, les marqueurs d’activation étaient très élevés au diagnostic, baissaient fortement après deux mois de traitement et continuaient de diminuer à mesure que l’infection était maîtrisée. Chez les personnes dont les expectorations ne devenaient jamais négatives—un groupe appelé non-converters—ces niveaux d’activation restaient anormalement élevés, suggérant la présence de bactéries vivantes malgré la thérapie en cours.
Des signaux sanguins qui reflètent la réapparition de la TB
L’équipe a ensuite examiné si une recrudescence de ces signaux immunitaires pouvait révéler une réapparition de la TB après la fin du traitement. En effet, chez les patients dont la maladie a réapparu neuf à douze mois après le début de la thérapie, les niveaux du marqueur CD38 sur les lymphocytes T spécifiques de la TB ont de nouveau augmenté et les ont clairement distingués des témoins guéris. En utilisant un seuil prédéfini, le CD38 a correctement identifié tous les cas de récidive dans cette fenêtre temporelle et a rarement signalé les témoins sains. Chez certains individus, l’augmentation de l’activation est apparue des mois avant que la TB ne soit officiellement diagnostiquée par expectoration, suggérant que le système immunitaire percevait tôt le retour des bactéries. En revanche, les personnes ayant eu un résultat d’expectoration positif isolé juste à la fin du traitement—groupe que les auteurs appellent les révertis—n’ont pas montré un signal immunitaire aussi marqué, ce qui soulève la possibilité que certains de ces résultats tardifs positifs reflètent une charge bactérienne très faible voire des faux positifs plutôt qu’une maladie significative.
Les profils d’activité génique comme seconde fenêtre
La seconde approche a examiné des motifs d’activité génique dans le sang total. Plutôt que de mesurer des milliers de gènes, les chercheurs se sont concentrés sur trois « signatures » de petite taille, chacune composée de quelques gènes dont le comportement combiné a été précédemment associé au risque de TB et à la réponse au traitement. Ces scores étaient élevés (ou bas, selon la conception de la signature) au moment du diagnostic et revenaient généralement vers la normale au fur et à mesure du traitement. Chez les patients dont la TB ne s’est jamais complètement résolue, les scores restaient anormaux. À neuf à douze mois, ces scores basés sur les gènes ont de nouveau distingué les personnes avec une TB récurrente de celles qui sont restées en bonne santé, avec une sensibilité et une spécificité raisonnablement élevées. Cependant, comme pour les marqueurs des cellules T, ils n’ont pas permis d’identifier de manière fiable les futurs échecs ou récidives dès le tout début du traitement, et ils n’ont pas non plus su détecter clairement les révertis à la fin de la thérapie.
Ce que cela signifie pour la prise en charge future de la TB
Pris ensemble, les résultats montrent que des lectures sanguines simples de la réponse de l’organisme à la TB—soit en suivant des cellules immunitaires activées, soit en mesurant de petites signatures d’expression génique—peuvent détecter une maladie persistante, l’absence de conversion des expectorations et des récidives cliniquement importantes après la fin supposée du traitement. Ces tests ne remplacent pas encore l’examen des expectorations dans toutes les situations, et ils peinent à interpréter les cas limites exactement à la fin de la thérapie. Mais ils ouvrent la voie à un avenir où une simple prise de sang pourrait aider les médecins à identifier les patients nécessitant un suivi plus étroit ou un ajustement du traitement, même lorsque leurs tests d’expectoration sont négatifs ou indisponibles. De tels outils indépendants des expectorations pourraient être particulièrement précieux pour les enfants, les personnes atteintes de formes extra-pulmonaires de la maladie et les cliniques disposant de capacités de laboratoire limitées, contribuant en fin de compte à prévenir les rechutes, réduire la transmission et améliorer les résultats à long terme pour les personnes atteintes de TB.
Citation: Bauer, B., Ahmed, M.I.M., Baranov, O. et al. Host response biomarkers of tuberculosis recurrence and treatment failure. Commun Med 6, 184 (2026). https://doi.org/10.1038/s43856-026-01424-w
Mots-clés: biomarqueurs de la tuberculose, échec thérapeutique, récurrence de la maladie, diagnostics sanguins, réponse immunitaire de l'hôte