Clear Sky Science · de
Biomarkerantwort des Wirts bei Tuberkulose-Rezidiv und Therapieversagen
Warum es wichtig ist, die Reaktion des Körpers auf TB zu beobachten
Tuberkulose (TB) gehört weiterhin zu den tödlichsten Infektionskrankheiten weltweit, und selbst wenn die Behandlung zunächst erfolgreich erscheint, erkranken manche Menschen erneut oder schaffen es nicht, die Infektion vollständig zu beseitigen. Heute verlassen sich Ärztinnen und Ärzte überwiegend auf Sputum—aus den Lungen abgehusteter Schleim—um zu verfolgen, ob eine Therapie wirkt. Sputumtests können jedoch langsam sein, schwierig zu gewinnen und mitunter irreführend. Diese Studie untersucht eine andere Idee: Können einfache Bluttests, die die immunologischen und genetischen Reaktionen des Körpers ablesen, früher und verlässlicher anzeigen, wer tatsächlich geheilt ist und wer ein Risiko für Therapieversagen oder ein Wiederauftreten der TB trägt?
Patienten über das Ende der Behandlung hinaus verfolgen
Die Forschenden nutzten einen großen afrikanischen Kohortenstamm namens TB Sequel, der mehr als tausend Erwachsene mit Lungentuberkulose in Tansania, Mosambik, Gambia und Südafrika bis zu fünf Jahre lang begleitete. Aus dieser Kohorte wählten sie 40 Personen aus, bei denen entweder die Behandlung versagte oder die später erneut an TB erkrankten, sowie 37 vergleichbare Patientinnen und Patienten, die geheilt wurden und gesund blieben. Alle hatten eine medikamentensensible TB und erhielten die Standardtherapie. Das Team sammelte regelmäßig Blutproben—von Behandlungsbeginn bis zu einem Jahr später und darüber hinaus—und verglich diese mit den standardmäßigen Sputumkultur- und –färbeergebnissen, um zu prüfen, wie gut blutbasierte Signale den Krankheitsverlauf nachzeichneten.
Warnzeichen an Immunzellen lesen
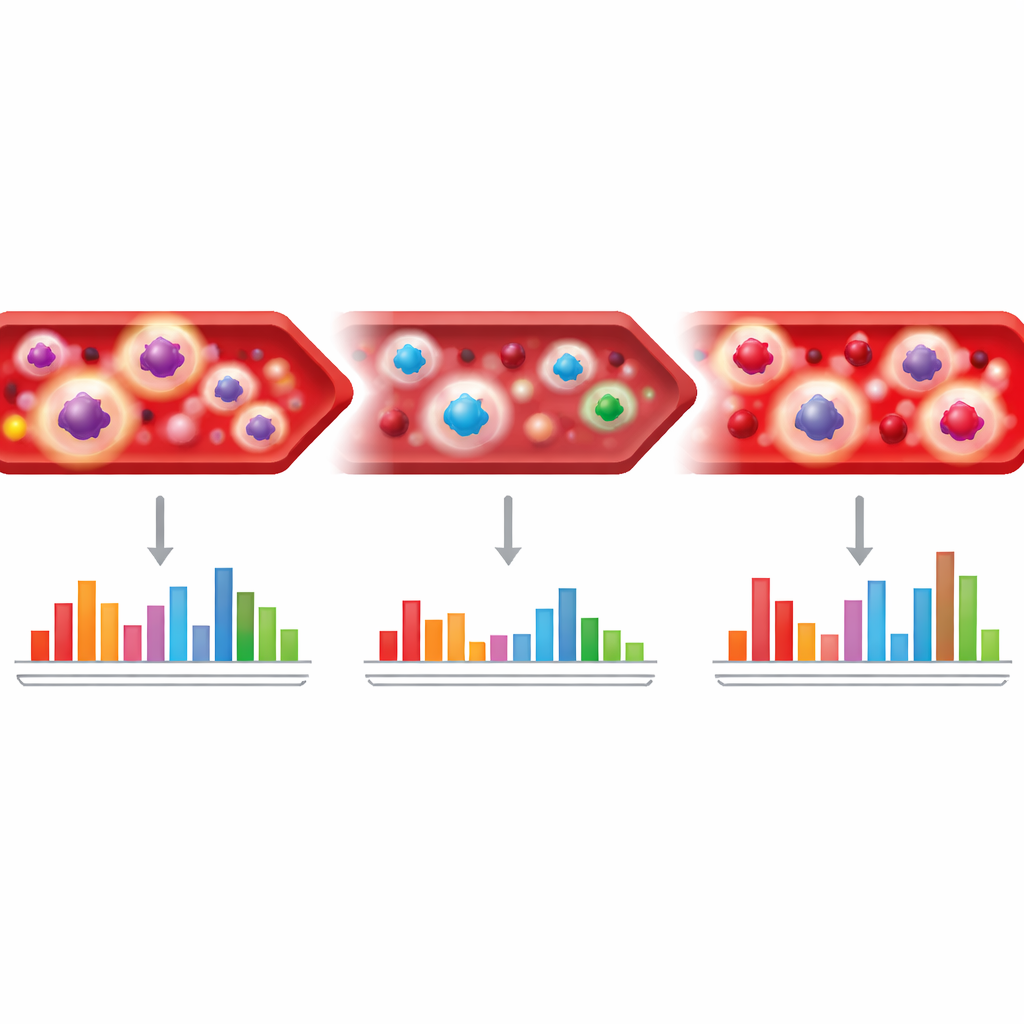
Eine Reihe von Bluttests konzentrierte sich auf TB-spezifische CD4-T-Zellen, eine Art weißer Blutkörperchen, die die Immunabwehr gegen Erreger koordiniert. Wenn diese Zellen stark „aktiviert“ sind, zeigen sie bestimmte Oberflächen- und Innenmerkmale, darunter Marker wie CD38, HLA-DR, Ki67 und CD27. Mit einer Labortechnik, die diese Marker nach Exposition der Blutzellen gegenüber TB-Proteinen profiliert, konnten die Wissenschaftlerinnen und Wissenschaftler abschätzen, wie stark das Immunsystem auf die Bakterien reagierte. Sie fanden heraus, dass bei den meisten Patienten die Aktivierungsmarker bei der Diagnose sehr hoch waren, nach zwei Monaten Behandlung stark abfielen und weiter sanken, während die Infektion unter Kontrolle geriet. Bei Personen, deren Sputum nie negativ wurde—einer Gruppe, die als Non-Converter bezeichnet wird—blieben diese Aktivierungsniveaus ungewöhnlich hoch, was darauf hindeutet, dass lebende Bakterien trotz laufender Therapie noch vorhanden waren.
Blutsignale, die ein Wiederauftreten der TB widerspiegeln
Das Team fragte dann, ob ein Wiederanstieg dieser Immunzeichen ein Wiederauftreten der TB nach Beendigung der Behandlung aufdecken könnte. Tatsächlich stiegen bei Patientinnen und Patienten, deren Erkrankung neun bis zwölf Monate nach Beginn der Therapie rezidivierte, die CD38-Werte auf TB-spezifischen T-Zellen erneut an und hoben sie deutlich von den geheilten Kontrollen ab. Mithilfe einer vorgegebenen Schwelle identifizierte CD38 in diesem Zeitfenster alle Rezidivfälle korrekt und markierte nur selten gesunde Kontrollen fälschlich. Bei einigen Personen traten erhöhte Aktivierungswerte Monate vor der offiziellen Sputumdiagnose auf, was darauf hindeutet, dass das Immunsystem die zurückkehrenden Bakterien früh wahrnahm. Im Gegensatz dazu zeigten Menschen, die am Ende der Behandlung nur einmalig ein positives Sputum hatten—eine Gruppe, die die Autoren als Reverter bezeichnen—nicht ein derart starkes Immunfenomen, was die Möglichkeit nahelegt, dass einige dieser späten positiven Befunde sehr niedrige Keimzahlen oder sogar falsch positive Ergebnisse und nicht eine klinisch relevante Krankheit widerspiegeln.
Genaktivitätsmuster als zweites Fenster
Der zweite Ansatz betrachtete Muster der Genaktivität im Vollblut. Anstatt Tausende von Genen zu messen, konzentrierten sich die Forschenden auf drei kleine „Signaturen“, die jeweils nur aus wenigen Genen bestehen, deren kombiniertes Verhalten zuvor mit TB-Risiko und Therapieansprech verbunden worden war. Diese Scores waren bei der Diagnose hoch (oder niedrig, je nach Aufbau der Signatur) und näherten sich im Verlauf der Behandlung im Allgemeinen wieder dem Normalbereich an. Bei Patienten, deren TB sich nie vollständig beseitigen ließ, blieben die Scores abnormal. Nach neun bis zwölf Monaten konnten diese genbasierten Scores erneut zwischen Personen mit wiederkehrender TB und solchen, die gesund blieben, unterscheiden—mit relativ hoher Sensitivität und Spezifität. Ähnlich wie die T‑Zell‑Marker gelang es ihnen jedoch nicht verlässlich, künftige Therapieausfälle oder Rezidive gleich zu Beginn der Behandlung vorherzusagen, und sie konnten die Reverter am Ende der Therapie nicht eindeutig detektieren.
Was das für die künftige TB-Versorgung bedeutet
In der Summe zeigen die Ergebnisse, dass einfache blutbasierte Messungen der Reaktion des Körpers auf TB—entweder durch das Nachverfolgen aktivierter Immunzellen oder durch die Messung kleiner Genexpressionssignaturen—anhaltende Erkrankung, das Ausbleiben der Sputumkonversion und klinisch relevante Rezidive nach vermeintlichem Behandlungsende erkennen können. Diese Tests ersetzen das Sputum noch nicht in allen Situationen und haben Schwierigkeiten bei der Interpretation von Grenzfällen genau am Ende der Therapie. Sie weisen jedoch auf eine Zukunft hin, in der eine einfache Blutentnahme Ärztinnen und Ärzten helfen könnte, Patientinnen und Patienten zu identifizieren, die engmaschigere Nachsorge oder eine angepasste Behandlung benötigen—selbst wenn ihre Sputumtests negativ sind oder nicht vorliegen. Solche sputumunabhängigen Werkzeuge könnten besonders wertvoll für Kinder, Menschen mit extrapulmonaler Erkrankung und Kliniken mit begrenzter Laborinfrastruktur sein und letztlich dazu beitragen, Rückfälle zu verhindern, die Übertragung zu verringern und langfristig bessere Outcomes für Menschen mit TB zu erzielen.
Zitation: Bauer, B., Ahmed, M.I.M., Baranov, O. et al. Host response biomarkers of tuberculosis recurrence and treatment failure. Commun Med 6, 184 (2026). https://doi.org/10.1038/s43856-026-01424-w
Schlüsselwörter: Tuberkulose-Biomarker, Therapieversagen, Krankheitsrezidiv, blutbasierte Diagnostik, Immunantwort des Wirts