Clear Sky Science · ru
Геномная и фенотипическая характеристика плазмидно‑опосредованного экстенсивно‑резистентного Salmonella Typhi из Лахора (Пакистан), несущего репликоны IncY, IncQ1 и IncC
Почему эта история о брюшном тифе важна именно сейчас
Брюшной тиф — древнее заболевание, но в некоторых районах Пакистана оно возвращается в куда более опасном виде — таком, что игнорирует многие из наших стандартных лекарств. В этом исследовании, проведённом в крупной больнице Лахора, подробно рассмотрены эти трудноизлечимые инфекции: кто заболевает, какие препараты ещё эффективны и что происходит внутри бактерий, делающих их настолько устойчивыми. Полученные данные — предупреждение для всех, кого волнует антибиотикорезистентность и будущее обычных инфекций.
Растущая угроза в повседневной жизни
Брюшной тиф вызывается бактерией Salmonella Typhi и распространяется через заражённую пищу и воду. Во всём мире она поражает миллионы людей и уносит более ста тысяч жизней ежегодно, наибольшая нагрузка приходится на Южную Азию. Пакистан стал глобальным очагом с особенно высокими показателями заболеваемости. В последние годы врачи там сталкиваются с тревожным ростом «экстенсивно‑резистентных» (XDR) штаммов — устойчивых почти ко всем обычным препаратам, что вынуждает больницы полагаться на несколько лекарств последней инстанции. 
Кто болеет и какие лекарства ещё действуют
Исследователи проанализировали 384 образца крови от людей с подозрением на брюшной тиф в крупной государственной больнице Лахора в период с 2021 по 2024 год. Большинство пациентов были мужчинами, почти половина — дети до десяти лет, что подчёркивает, насколько сильно болезнь поражает молодёжь. При тестировании бактерий на чувствительность к антибиотикам результаты были резкими: 38% изолятов классифицировали как XDR и 35% как множественно‑резистентные, оставив чуть более четверти как в основном поддающиеся лечению «дикого типа». Резистентные бактерии почти всегда были невосприимчивы к старым препаратам — ампициллину, хлорамфениколу, ко‑тримоксазолу — а также к широко используемым лекарствам, таким как ципрофлоксацин и инъекционный цефтриаксон. Обнадёживающе, все исследованные штаммы оставались чувствительны к азитромицину и к сильным препаратам, применяемым только в стационарах, карбапенемам, но это — одни из последних доступных опций.
Почему эти микробы так трудно уничтожить
Чтобы понять, почему эти штаммы тифа столь устойчивы, учёные вышли за рамки рутинных лабораторных тестов и исследовали генетический материал бактерий. Они сосредоточились на XDR‑образцах и секвенировали их полные геномы, уделяя особое внимание маленьким кольцевым молекулам ДНК, называемым плазмидами. Плазмиды действуют как мобильные «пакеты» генов, которыми бактерии могут обмениваться друг с другом, часто перенося инструкции по резистентности к лекарствам. В исследовании обнаружили, что большинство XDR‑штаммов имели два ключевых типа плазмид — известные как IncY и IncQ1, а некоторые несли дополнительные плазмиды, такие как IncC или IncA/C2. Эти плазмиды были нагружены генами резистентности, включая те, которые деактивируют современные цефалоспорины третьего поколения, а также другие, снижающие эффективность сразу нескольких классов антибиотиков. 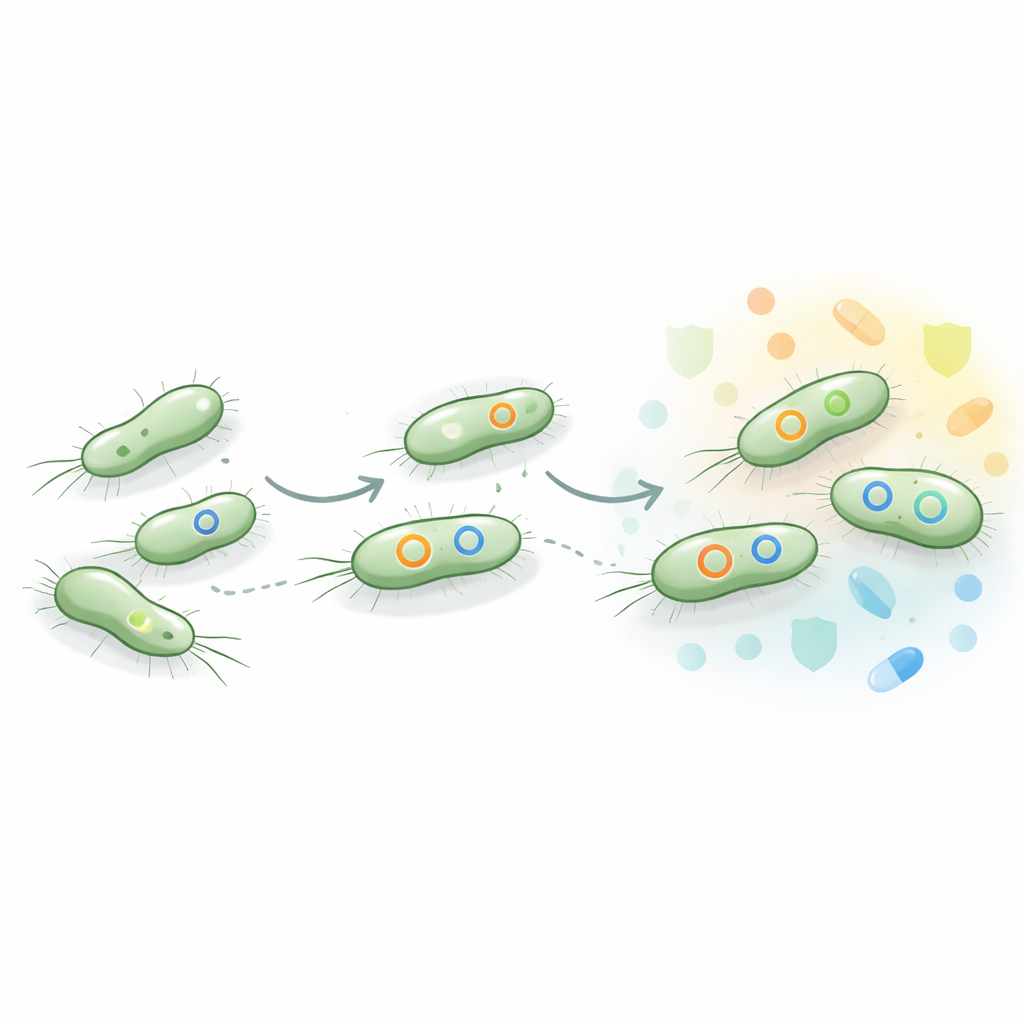
Как распространяется резистентность и почему она различается в разных местах
Схема распределения плазмид в лахорских бактериях напоминает то, что наблюдали при более ранних вспышках в провинции Синд и у путешественников, возвращавшихся из Пакистана в другие страны, что указывает на то, что успешная резистентная линия распространяется по регионам и даже через границы. В то же время тонкие различия в сочетаниях плазмид из города в город намекают на то, что локальные привычки в применении препаратов и практики здравоохранения формируют эволюцию этих штаммов. Поскольку плазмиды могут перескакивать между разными бактериями, резистентность может быстро распространяться по сообществам и больницам, особенно там, где антибиотики чрезмерно используются или доступны без рецепта.
Что это значит для лечения и профилактики
Авторы делают вывод, что XDR‑тиф стал серьёзной и растущей угрозой в Лахоре, делая когда‑то надёжные схемы лечения неэффективными и подталкивая врачей к узкому набору препаратов последней инстанции. Они рекомендуют избегать старых антибиотиков и цефалоспоринов третьего поколения в качестве первоочередных средств и сохранять карбапенемы для самых тяжёлых пациентов. В то же время они подчёркивают необходимость лучшего надзора, бережного использования антибиотиков, вакцинации и улучшения водоснабжения и санитарии, чтобы предотвратить дальнейшее распространение. Для широкой публики послание ясно: чем более небрежно мы полагаемся на антибиотики, тем больше мы даём микробам, таким как эти плазмидно‑вооружённые штаммы тифа, возможность перехитрить наши лекарства.
Цитирование: Jamil, I., Rehman, A.U., Rehman, M.F.U. et al. Genomic and phenotypic characterization of plasmid-mediated extensively drug-resistant Salmonella Typhi from Lahore Pakistan carrying IncY IncQ1 and IncC replicons. Sci Rep 16, 13606 (2026). https://doi.org/10.1038/s41598-026-37560-5
Ключевые слова: брюшной тиф, антибиотикорезистентность, Salmonella Typhi, Пакистан, плазмиды