Clear Sky Science · de
Genomische und phänotypische Charakterisierung plasmidvermittelter, extensiv medikamentenresistenter Salmonella Typhi aus Lahore, Pakistan, mit IncY-, IncQ1- und IncC-Replikonen
Warum diese Typhus‑Geschichte jetzt wichtig ist
Typhus ist eine antike Krankheit, doch in Teilen Pakistans tritt sie in einer weitaus gefährlicheren Form wieder auf – einer Form, die vielen unserer Standardmedikamente standhält. Diese Studie aus einem großen Krankenhaus in Lahore untersucht diese schwer behandelbaren Infektionen genau: Wer erkrankt, welche Medikamente noch wirken und was sich im Inneren der Bakterien abspielt, das sie so widerstandsfähig macht. Die Ergebnisse sind eine Warnung für alle, die sich um Antibiotikaresistenz und die Zukunft routinemäßiger Infektionen sorgen.
Eine wachsende Bedrohung im Alltag
Typhus wird durch das Bakterium Salmonella Typhi verursacht und über kontaminierte Nahrung und Wasser übertragen. Weltweit erkranken Millionen und deutlich über hunderttausend Menschen sterben jährlich, wobei die Hauptlast in Südasien liegt. Pakistan hat sich zu einem globalen Hotspot entwickelt, mit besonders hohen Infektionsraten. In den letzten Jahren sahen Ärztinnen und Ärzte dort einen beunruhigenden Anstieg an „extensiv medikamentenresistenten“ (XDR) Typhus‑Stämmen – Erreger, die gegen nahezu alle gebräuchlichen Wirkstoffe resistent sind und Krankenhäuser zwingen, auf wenige Reservepräparate zurückzugreifen. 
Wer erkrankt und welche Medikamente noch helfen
Die Forschenden untersuchten 384 Blutproben von Personen mit Verdacht auf Typhus in einem großen öffentlichen Krankenhaus in Lahore zwischen 2021 und 2024. Die meisten Patienten waren männlich, und fast die Hälfte waren Kinder unter zehn Jahren, was verdeutlicht, dass diese Krankheit besonders junge Menschen hart trifft. Als das Team die Bakterien gegen verschiedene Antibiotika testete, waren die Ergebnisse eindrücklich: 38 % der Isolate wurden als XDR und 35 % als multiresistent eingestuft, sodass nur etwas mehr als ein Viertel weitgehend behandelbare „Wildtyp“-Stämme blieben. Die resistenten Bakterien zeigten sich fast stets unbeeindruckt von älteren Wirkstoffen wie Ampicillin, Chloramphenicol, Cotrimoxazol sowie von weitverbreiteten Medikamenten wie Ciprofloxacin und dem intravenös verabreichten Ceftriaxon. Ermutigend war, dass alle untersuchten Stämme noch empfindlich gegenüber Azithromycin und gegenüber starken, nur im Krankenhaus eingesetzten Wirkstoffen namens Carbapeneme waren – diese gehören jedoch zu den letzten verfügbaren Optionen.
Was diese Erreger so schwer zu töten macht
Um zu verstehen, warum diese Typhus‑Stämme so resistent sind, gingen die Wissenschaftler über routinemäßige Labortests hinaus und untersuchten das genetische Material der Bakterien. Sie konzentrierten sich auf XDR‑Proben und sequenzierten deren gesamte Genome, mit besonderem Augenmerk auf kleine DNA‑Schleifen, sogenannte Plasmide. Plasmide fungieren als mobile Genpakete, die Bakterien untereinander austauschen können und häufig Gene für Resistenzen tragen. Die Studie zeigte, dass die meisten XDR‑Stämme zwei Schlüsseltplasmidtypen gemeinsam hatten, bekannt als IncY und IncQ1, und einige zusätzlich Plasmide wie IncC oder IncA/C2 trugen. Diese Plasmide waren mit Resistenzgenen beladen, darunter solche, die moderne „dritte Generation“ Cephalosporin‑Antibiotika unwirksam machen, sowie Gene, die die Wirkung mehrerer verschiedener Wirkstoffklassen gleichzeitig abschwächen. 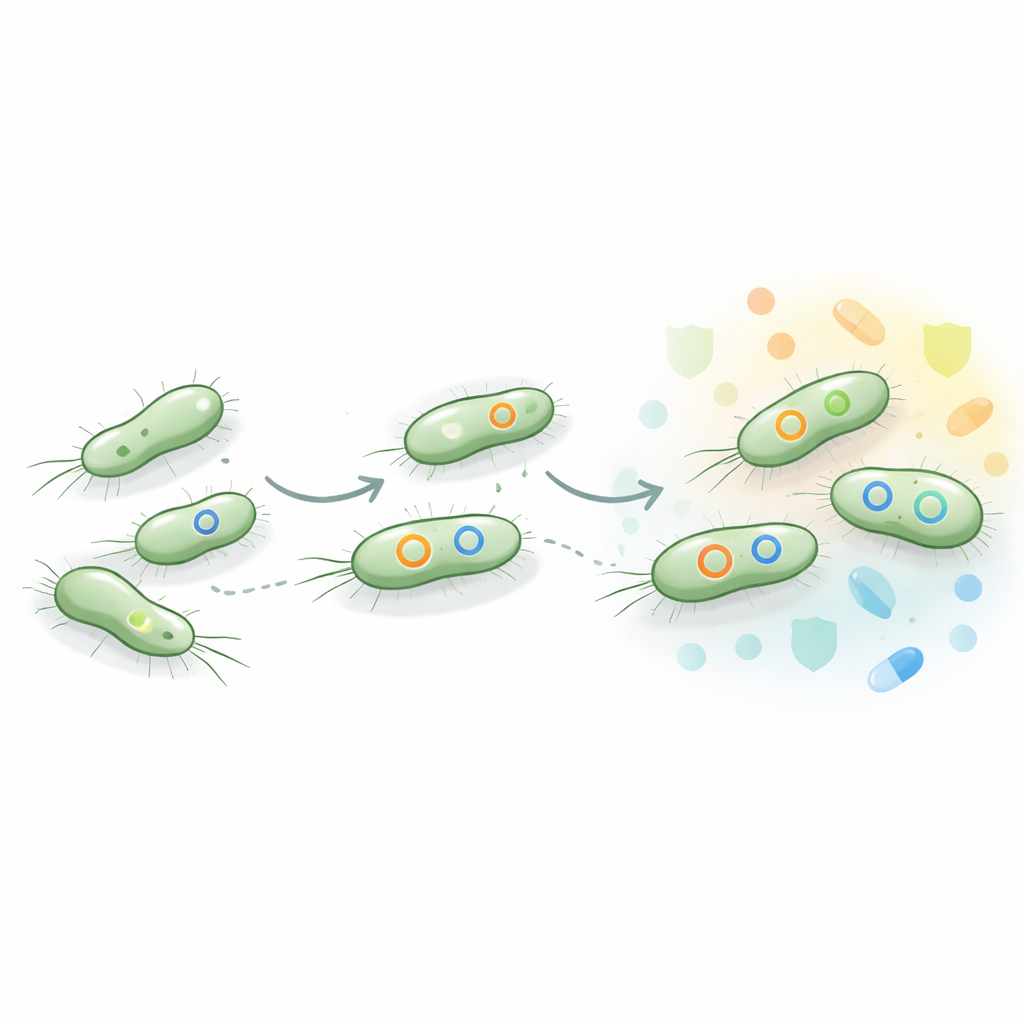
Wie sich Resistenzen ausbreiten und warum sie je nach Ort variieren
Das Muster der Plasmide in Lahoreshes Bakterien spiegelt das wider, was bereits bei früheren Ausbrüchen in der Provinz Sindh und bei Reisenden, die aus Pakistan zurückkehrten, beobachtet wurde, was darauf hindeutet, dass sich eine besonders erfolgreiche resistente Linie regionen‑ und sogar grenzüberschreitend ausbreitet. Gleichzeitig deuten subtile Unterschiede in den Plasmidkombinationen von Stadt zu Stadt darauf hin, dass lokale Arzneimittelgewohnheiten und Versorgungspraktiken die Evolution dieser Stämme mitformen. Da Plasmide zwischen verschiedenen Bakterien „springen“ können, kann sich Resistenz schnell durch Gemeinschaften und Krankenhäuser ausbreiten – besonders dort, wo Antibiotika übermäßig eingesetzt oder ohne Rezept verfügbar sind.
Was das für Behandlung und Prävention bedeutet
Die Autorinnen und Autoren kommen zu dem Schluss, dass XDR‑Typhus in Lahore zu einer ernsten und wachsenden Bedrohung geworden ist, die einst verlässliche Behandlungen unwirksam macht und Ärztinnen und Ärzte auf ein enges Spektrum an Notfallmedikamenten zwingt. Sie empfehlen, ältere Antibiotika und Cephalosporine der dritten Generation nicht mehr als Erstwahl zu verwenden und Carbapeneme für die schwersten Fälle zu reservieren. Zugleich betonen sie, dass bessere Überwachung, sorgfältige Antibiotikastewardship, Impfungen und Verbesserungen bei Wasser- und Sanitärversorgung essenziell sind, um eine weitere Ausbreitung zu verhindern. Für die breite Öffentlichkeit ist die Botschaft klar: Je gedankenloser wir Antibiotika einsetzen, desto mehr stärken wir Mikroben wie diese plasmidbewaffneten Typhus‑Bakterien darin, unsere Medikamente zu überlisten.
Zitation: Jamil, I., Rehman, A.U., Rehman, M.F.U. et al. Genomic and phenotypic characterization of plasmid-mediated extensively drug-resistant Salmonella Typhi from Lahore Pakistan carrying IncY IncQ1 and IncC replicons. Sci Rep 16, 13606 (2026). https://doi.org/10.1038/s41598-026-37560-5
Schlüsselwörter: Typhus, Antibiotikaresistenz, Salmonella Typhi, Pakistan, Plasmide