Clear Sky Science · pl
Różne trajektorie bilansu płynów w ciągu 72 godzin wiążą się ze śmiertelnością w ciągu 28 dni w wieloośrodkowej kohorcie pacjentów z sepsą
Dlaczego płyny szpitalne mają znaczenie w zabójczych zakażeniach
Gdy u osoby rozwija się sepsa — zagrażająca życiu reakcja na zakażenie — lekarze pilnie podają płyny dożylnie, aby utrzymać ciśnienie krwi i funkcję narządów. Ile płynów wystarczy, a kiedy staje się ich za dużo, wciąż budzi ożywioną dyskusję. W badaniu śledzono tysiące pacjentów na oddziałach intensywnej terapii z sepsą, aby sprawdzić, jak ich bilans płynów przez pierwsze trzy dni pobytu na OIT wpływa na szanse przeżycia.
Różne ścieżki przyrostu i utraty płynów
Zamiast robić jednorazowe zdjęcie stanu nawodnienia pacjentów, badacze śledzili netto bilans płynów każdej osoby przez 72 godziny po rozpoznaniu sepsy. Wykorzystując dane z trzech dużych amerykańskich baz szpitalnych, pogrupowali ponad 16 000 pacjentów według tego, jak zmieniało się ich nawodnienie w czasie. Wyodrębniło się pięć wyraźnych wzorców, od pacjentów zmierzających ku równowadze bądź ujemnemu bilansowi, po tych, którzy pozostawali silnie przewodnieni.
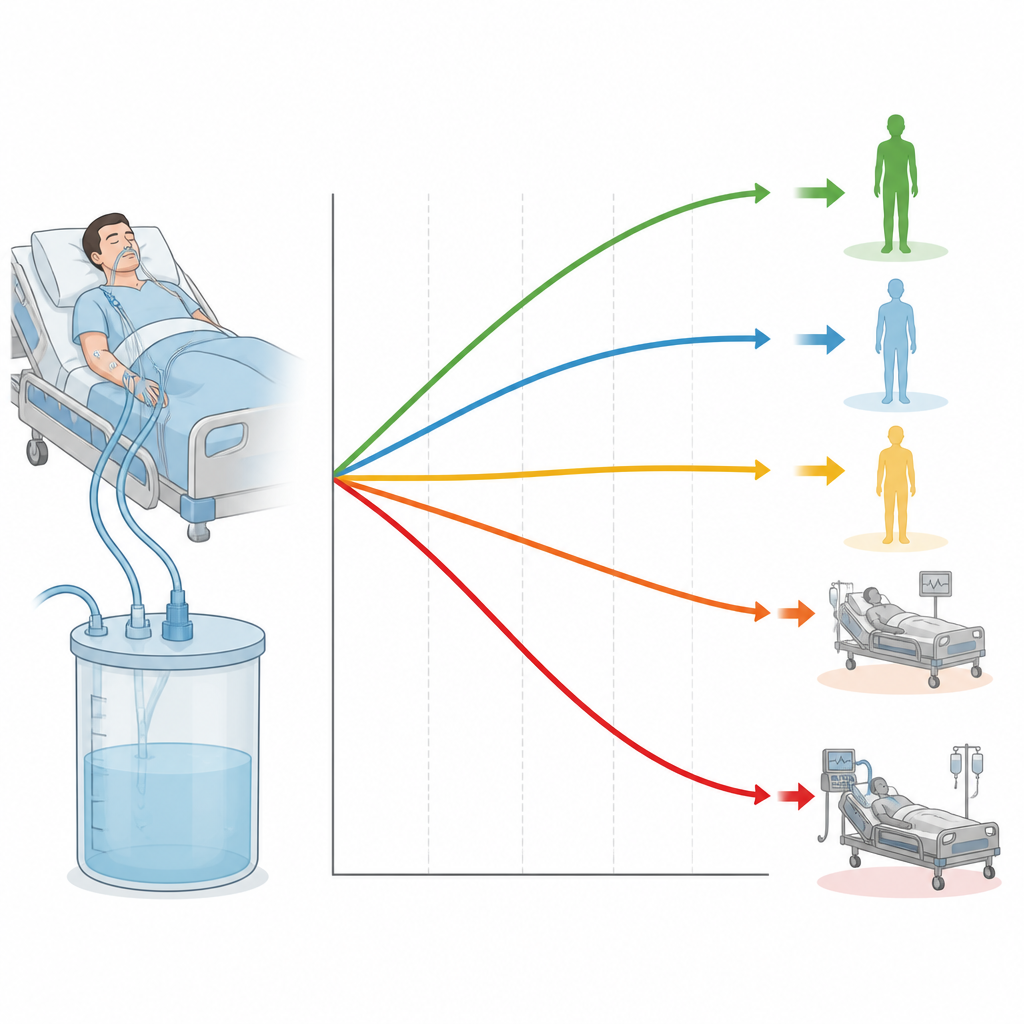
Pięć wzorców płynowych o bardzo różnych ryzykach
Jedna grupa, nazwana „Utrwalony ujemny bilans”, zaczynała z niewielkim nadmiarem, a następnie stopniowo przechodziła do bilansu równego lub lekko ujemnego. Inna utrzymywała niski lub średni, stały dodatni bilans. Czwartej grupie, największej, towarzyszyło początkowo wysokie dodatnie obciążenie płynami, po czym następował gwałtowny i stały spadek w miarę usuwania nadmiaru. Ostateczna grupa przez całe 72 godziny pozostawała przy bardzo wysokim dodatnim bilansie, czyli wciąż dźwigała dużą objętość płynów. Te wzorce nie były rzadkimi anomaliami jednego szpitala; pojawiły się ponownie w dwóch oddzielnych kohortach walidacyjnych z różnych czasów i ośrodków.
Kto radził sobie lepiej, a kto gorzej
Po powiązaniu tych ścieżek płynowych ze zgonami w ciągu 28 dni kontrasty były uderzające. Pacjenci, którzy pozostawali silnie przewodnieni, mieli najwyższą śmiertelność, więcej dni na respiratorze i większe zapotrzebowanie na wsparcie nerek. Natomiast ci, którzy pozostawali blisko równowagi lub poniżej jej poziomu, albo zaczynali wysoko, a potem szybko pozbywali się nadmiaru, mieli najlepsze przeżycia. Co istotne, te zależności utrzymywały się nawet po uwzględnieniu stopnia ciężkości choroby na początku, innych chorób towarzyszących, parametrów życiowych, wyników badań laboratoryjnych i terapii takich jak respirator czy leki podnoszące ciśnienie.
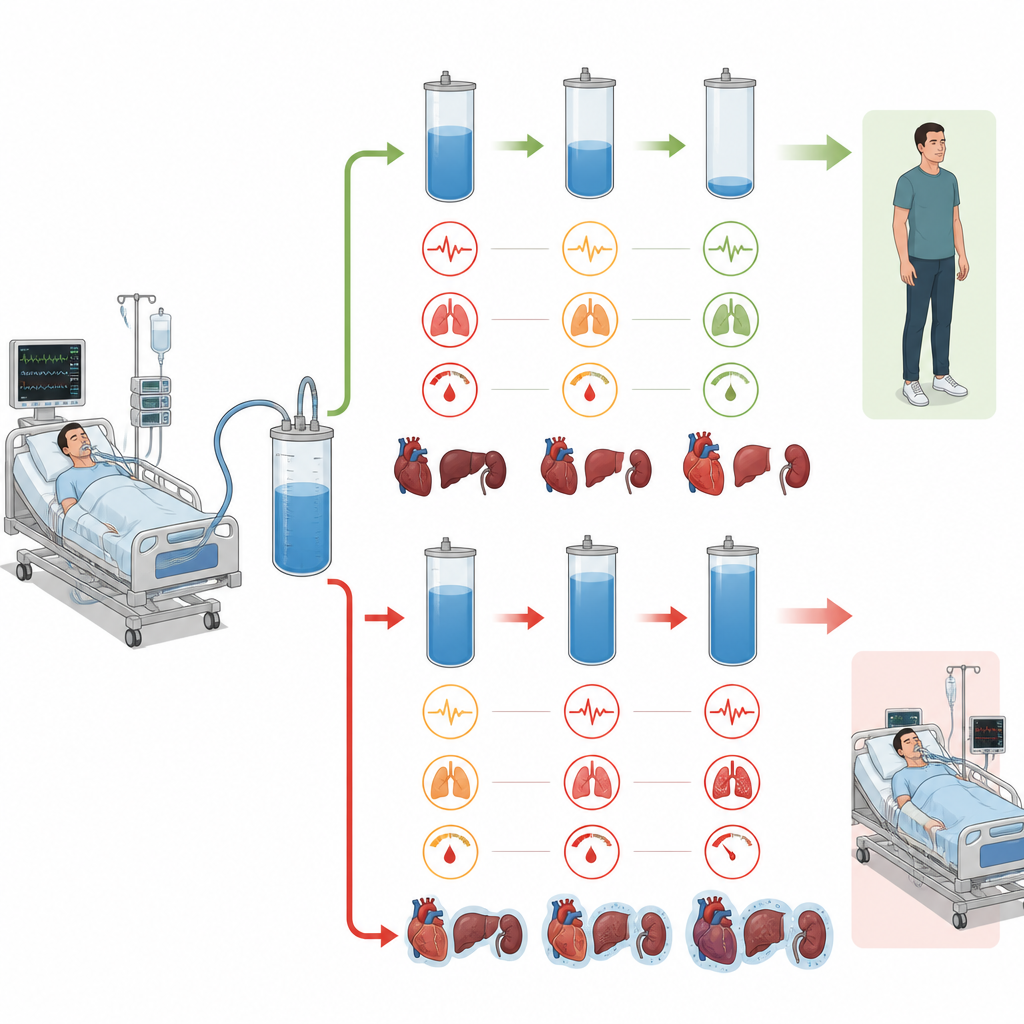
Wskazówki z narządów pod obciążeniem
Najciężej chorująca, wysoko przepłynowa grupa wykazywała też uporczywie niskie ciśnienie krwi, przyspieszoną akcję serca oraz pogarszającą się funkcję nerek i serca w ciągu tych trzech dni. Sugeruje to, że u niektórych pacjentów nadmiar płynów nie jest tylko wskaźnikiem ciężkiej choroby, lecz częścią błędnego koła: narządy zawodzą, organizm nie usuwa płynów, a dodatkowy płyn może jeszcze bardziej obciążać serce, płuca i nerki. Natomiast pacjenci, których można było bezpiecznie „odresuscytować” po początkowej fazie ratunkowej, wydawali się unikać tej spirali i mieli wyniki podobne do tych, którzy nigdy nie byli mocno przepłynięci.
Wykorzystanie inteligentnych narzędzi do wczesnego wykrywania zagrożeń
Aby te obserwacje mogły być użyteczne przy łóżku chorego, badacze wytrenowali modele uczenia maszynowego do przewidywania, w ciągu pierwszych 24 godzin, którzy pacjenci trafią do najbardziej niebezpiecznej grupy z utrwalonym wysokim bilansem płynów. Najlepszy model osiągnął dobrą dokładność we wszystkich trzech zestawach danych i wskazał łatwe do pozyskania cechy kliniczne, takie jak ogólna ciężkość choroby, poziom mleczanów we krwi oraz stężenie wapnia, jako kluczowe sygnały ryzyka. Otwiera to możliwość wczesnego systemu ostrzegania, który alarmowałby lekarzy, gdy pacjent prawdopodobnie pozostanie przewodniony, jeśli nie zmienią strategii opieki.
Co to oznacza dla pacjentów i klinicystów
Dla osób z sepsą i ich rodzin badanie nie daje prostej recepty na płyny. Pokazuje jednak, że wzorzec przyrostu i ubytku płynów w ciągu kilku dni ma co najmniej tak samo duże znaczenie jak całkowita objętość podana jednorazowo. Pacjenci, którzy przez dni pozostają obrzęknięci płynami, radzą sobie znacznie gorzej niż ci, których zespoły potrafią odwrócić ten trend i łagodnie usunąć nadmiar po ustabilizowaniu krążenia. Innymi słowy: podanie płynów wcześnie może ratować życie, ale nieumiejętność ograniczenia ich podaży i umożliwienia organizmowi „wysuszenia się” może być śmiertelna. Monitorowanie bilansu płynów jako krzywej zmieniającej się w czasie, a nie jako stałej liczby, może pomóc w prowadzeniu bardziej spersonalizowanej i bezpieczniejszej opieki w sepsie.
Cytowanie: Wang, K., Xiong, H., Zhu, Y. et al. Distinct 72-hour fluid balance trajectories are associated with 28-day mortality in a multicenter cohort of sepsis patients. Sci Rep 16, 15126 (2026). https://doi.org/10.1038/s41598-026-46063-2
Słowa kluczowe: sepsa, bilans płynów, intensywna opieka, niewydolność narządów, uczenie maszynowe