Clear Sky Science · pl
Epigenetyczne, neuroplastyczne i adrenergiczne cele związane z ciężką depresją w komórkach układu odpornościowego
Dlaczego Twoje komórki odpornościowe mają znaczenie w depresji
Ciężką depresję zwykle postrzega się jako problem nastroju i mózgu, ale rosnące dowody sugerują, że system odpornościowy organizmu jest również głęboko zaangażowany. To badanie bada, jak pewne „przełączniki” wewnątrz komórek odpornościowych — chemiczne znaczniki, które mogą włączać lub wyłączać geny — są zmienione u osób z umiarkowaną do ciężkiej depresją. Koncentrując się na komórkach krążących we krwi, badacze mają nadzieję zidentyfikować mierzalne sygnały, które mogłyby pomóc we wcześniejszym diagnozowaniu depresji lub przewidywaniu, kto odpowie na leczenie.
Patrząc do wnętrza komórek krwi, nie tylko do mózgu
Zespół badał 56 dorosłych z długotrwałą ciężką depresją i porównywał ich z 51 zdrowymi ochotnikami o podobnym wieku i płci. Zamiast badać mózg bezpośrednio, wyizolowali określone białe krwinki — trzy typy monocytów i szeroką grupę komórek T — z próbek krwi. Komórki te odgrywają kluczowe role zarówno w szybkie działających, jak i długotrwałych odpowiedziach immunologicznych, a także mają receptory dla substancji chemicznych mózgu, takich jak serotonina i adrenalina. To sprawia, że stanowią użyteczne okno na to, jak umysł i ciało komunikują się w depresji.
Przełączniki epigenetyczne przechylone w stronę pozycji „włączone”
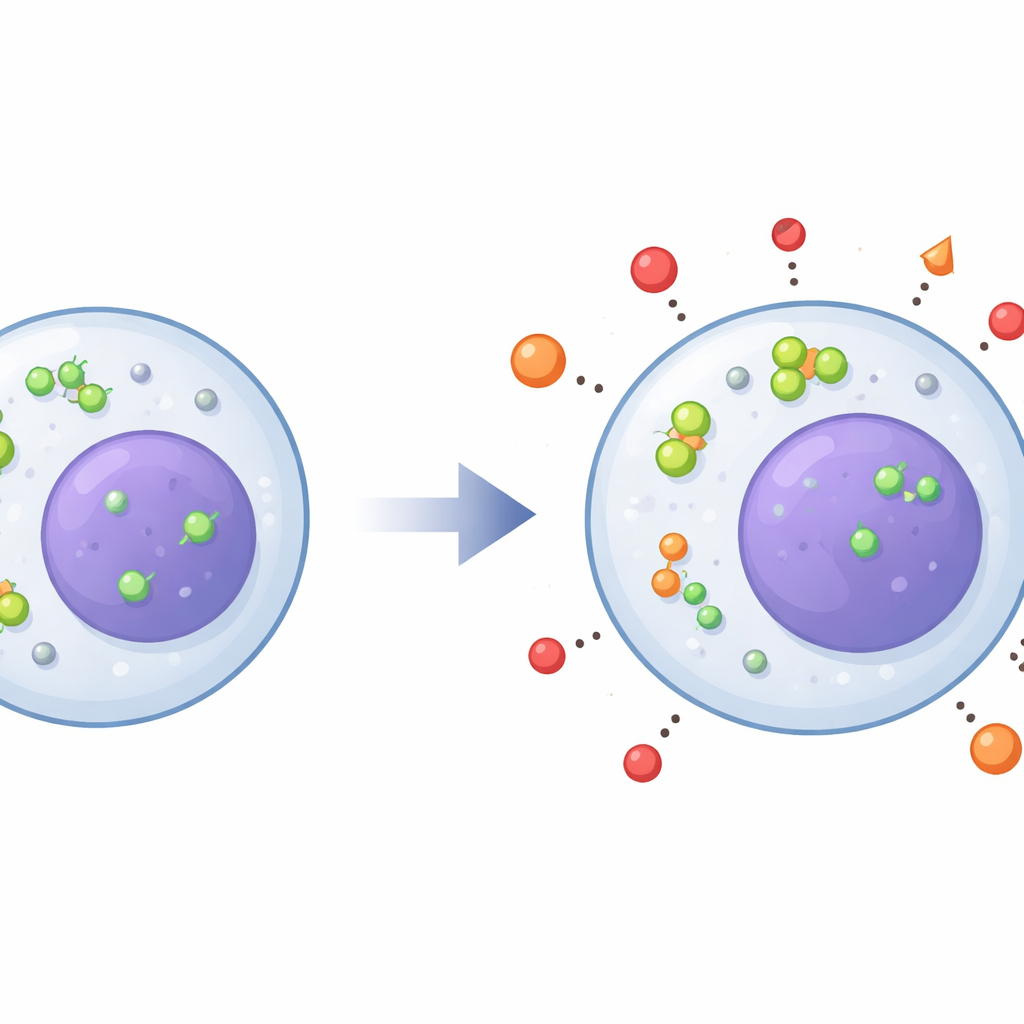
Badacze skupili się na dwóch rodzinach enzymów, HDAC5 i SIRT2, które działają jako przełączniki epigenetyczne kontrolujące wiele genów związanych z zapaleniem i plastycznością mózgu. Przy użyciu mikroskopii stwierdzili, że u pacjentów z depresją te enzymy były bardziej skoncentrowane w jądrze komórkowym — centrum dowodzenia komórki — zamiast w otaczającej cytoplazmie. To wzbogacenie jądrowe obserwowano we wszystkich typach monocytów i w komórkach T, a przesunięcie było silniejsze u pacjentów z bardziej nasilonymi objawami. Jednocześnie geny kodujące HDAC5 i SIRT2 były bardziej aktywne w niektórych podzbiorach monocytów i w komórkach T, co sugeruje szerokie przesunięcie w kierunku stanu, który może sprzyjać zapaleniu i zmniejszać zdolność mózgu do adaptacji.
Sygnały wspierające wzrost nerwów spadają, sygnały stresu rosną
Badanie przyjrzało się również czynnikowi neurotroficznemu pochodzącemu z mózgu (BDNF), cząsteczce wspierającej wzrost i elastyczność komórek nerwowych. W monocytach pośrednich i komórkach T od pacjentów z depresją gen BDNF był mniej aktywny niż u zdrowych osób, co jest zgodne z wcześniejszymi pracami łączącymi niski poziom BDNF z depresją. Jednocześnie w klasycznych monocytach uczestników z depresją zaobserwowano wyższą aktywność genu dla receptora beta-2 adrenergicznego — kluczowego czujnika hormonów stresu — oraz wyższe poziomy zapalnego przekaźnika IL-6. Zmiany te wiązały się z jądrowym przesunięciem HDAC5: gdy więcej HDAC5 gromadziło się w jądrze, sygnały receptora beta-2 i IL-6 miały tendencję do wzrostu, co sugeruje łańcuch zdarzeń łączący sygnalizację stresu, zmiany epigenetyczne i zapalenie w tych samych komórkach.
W kierunku krwiopochodnych wskazówek diagnostycznych
Aby sprawdzić, czy te molekularne zmiany mogłyby pomóc odróżnić pacjentów z depresją od zdrowych osób, autorzy zastosowali modele statystyczne podobne do tych używanych w kalkulatorach ryzyka medycznego. Stwierdzili, że zwiększona aktywność genu receptora beta-2 w klasycznych monocytach, wyższe SIRT2 w monocytach pośrednich oraz wyższe HDAC5 w komórkach T każde z osobna odróżniały osoby z depresją od zdrowych uczestników z umiarkowaną dokładnością. Miara łączona, która obejmowała HDAC5, BDNF i inny gen o nazwie KLF2 w komórkach T, dawała jeszcze lepsze wyniki. Choć te testy nie są jeszcze gotowe do zastosowań klinicznych, sugerują, że niewielki panel markerów krwi mógłby pewnego dnia wspierać diagnozę lub pomagać w doborze leczenia.
Co to oznacza dla osób żyjących z depresją
Mówiąc prosto, praca ta pokazuje, że ciężka depresja zostawia wyraźny odcisk na krążących komórkach odpornościowych. Kluczowe przełączniki epigenetyczne przemieszczają się do jądra i stają się bardziej aktywne, sygnały wspierające wzrost, takie jak BDNF, maleją, a sygnały stresu i zapalne rosną, zwłaszcza w niektórych podzbiorach monocytów. Zmiany te mogą pomóc wyjaśnić, dlaczego depresji często towarzyszy niskiego stopnia stan zapalny i dlaczego niektórzy pacjenci słabo odpowiadają na standardowe leki przeciwdepresyjne. Przy większych badaniach te same molekularne wzorce mierzone w rutynowym badaniu krwi mogłyby stać się użytecznymi biomarkerami — obiektywnymi, biologicznymi wskazówkami — do rozpoznawania depresji, monitorowania jej przebiegu i być może dostosowywania terapii ukierunkowanych zarówno na mózg, jak i układ odpornościowy.
Cytowanie: Cortés-Erice, M., Garayo-Larrea, A., Fernández-Ovejero, R. et al. Epigenetic, neuroplasticity, and adrenergic targets associated with major depression in immune cells. Sci Rep 16, 12318 (2026). https://doi.org/10.1038/s41598-026-36954-9
Słowa kluczowe: ciężka depresja, komórki odpornościowe, epigenetyka, zapalenie, BDNF