Clear Sky Science · de
Epigenetische, neuroplastische und adrenerge Zielstrukturen, die mit Major Depression in Immunzellen assoziiert sind
Warum Ihre Immunzellen bei Depressionen wichtig sind
Major Depression wird meist als ein Problem der Stimmung und des Gehirns verstanden, doch zunehmend deutet vieles darauf hin, dass das Abwehrsystem des Körpers ebenfalls eng eingebunden ist. In dieser Studie wird untersucht, wie bestimmte Schalter in Immunzellen — chemische Markierungen, die Gene an- oder ausschalten können — bei Menschen mit mäßiger bis schwerer Depression verändert sind. Indem die Forschenden Zellen aus dem zirkulierenden Blut fokussieren, hoffen sie, messbare Signale zu finden, die eine frühere Diagnose erleichtern oder vorhersagen könnten, wer auf eine Behandlung ansprechen wird.
Blick in die Blutzellen, nicht nur ins Gehirn
Das Team untersuchte 56 Erwachsene mit langanhaltender Major Depression und verglich sie mit 51 gesunden Freiwilligen ähnlichen Alters und Geschlechts. Statt das Gehirn direkt zu untersuchen, isolierten sie bestimmte weiße Blutkörperchen — drei Monozyten-Typen und eine breite Gruppe von T‑Zellen — aus den Blutproben. Diese Zellen spielen eine Schlüsselrolle sowohl in schnellen als auch in langanhaltenden Immunreaktionen und tragen außerdem Rezeptoren für Gehirnchemikalien wie Serotonin und Adrenalin. Das macht sie zu einem nützlichen Fenster dafür, wie Geist und Körper bei Depressionen miteinander kommunizieren.
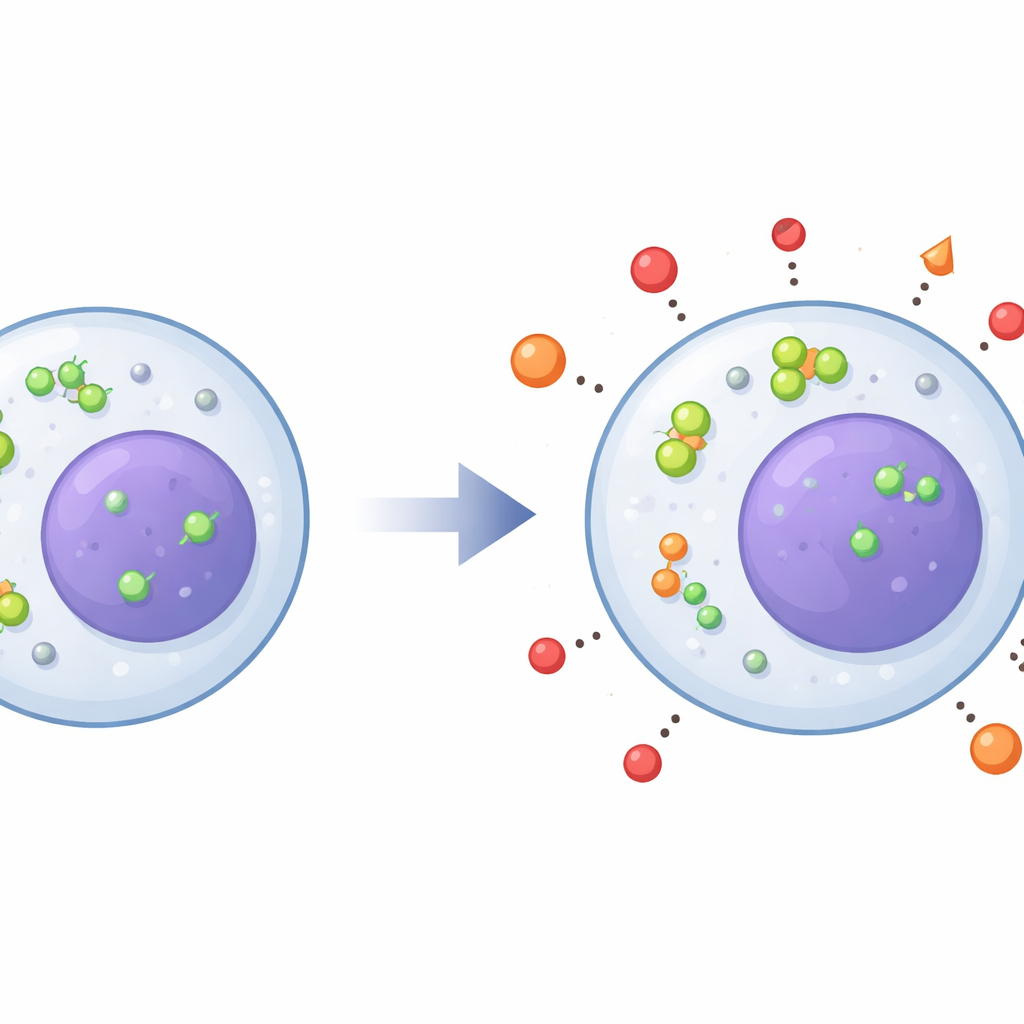
Epigenetische Schalter kippen eher in die „An“-Position
Die Forschenden konzentrierten sich auf zwei Enzymfamilien, HDAC5 und SIRT2, die als epigenetische Schalter viele Gene steuern, die mit Entzündung und neuronaler Plastizität zusammenhängen. Mittels Mikroskopie zeigten sie, dass diese Enzyme bei depressiven Patientinnen und Patienten stärker im Zellkern — dem Kommandoraum der Zelle — angereichert waren statt im umliegenden Zytoplasma. Diese nukleäre Anreicherung wurde in allen Monozyten-Typen und in T‑Zellen beobachtet und war bei Betroffenen mit stärker ausgeprägten Symptomen intensiver. Gleichzeitig waren die Gene, die HDAC5 und SIRT2 kodieren, in bestimmten Monozyten-Untergruppen und in T‑Zellen aktiver, was auf eine generelle Verschiebung hin zu einem Zustand hindeutet, der Entzündung begünstigen und die Anpassungsfähigkeit des Gehirns vermindern kann.
Wachstumsfördernde Nerven-Signale nehmen ab, Stresssignale zu
Die Studie betrachtete auch das brain-derived neurotrophic factor (BDNF), ein Molekül, das das Wachstum und die Flexibilität von Nervenzellen unterstützt. In intermediären Monozyten und in T‑Zellen von depressiven Patientinnen und Patienten war das Gen für BDNF weniger aktiv als bei gesunden Personen, was zu früheren Befunden passt, die niedrige BDNF‑Werte mit Depression in Verbindung bringen. Gleichzeitig zeigten klassische Monozyten von depressiven Teilnehmenden eine höhere Aktivität des Gens für den Beta-2-Adrenozeptor, einen wichtigen Sensor für Stresshormone, sowie höhere Werte des Entzündungsmediators IL‑6. Diese Veränderungen standen in Zusammenhang mit der nukleären Verschiebung von HDAC5: Je mehr HDAC5 sich im Kern ansammelte, desto eher waren Beta‑2-Rezeptor- und IL‑6‑Signale erhöht, was auf eine Kaskade hinweist, die Stresssignalisierung, epigenetische Veränderungen und Entzündung innerhalb derselben Zellen verknüpft.
Auf dem Weg zu blutbasierten Hinweisen für die Diagnose
Um zu prüfen, ob diese molekularen Veränderungen dabei helfen könnten, depressive Patientinnen und Patienten von Gesunden zu unterscheiden, verwendeten die Autorinnen und Autoren statistische Modelle ähnlich denen, die in medizinischen Risikorechnern genutzt werden. Sie fanden heraus, dass erhöhte Beta‑2‑Rezeptor‑Genaktivität in klassischen Monozyten, höhere SIRT2‑Werte in intermediären Monozyten und höheres HDAC5 in T‑Zellen jeweils mit moderater Genauigkeit Depressive von Gesunden trennten. Eine kombinierte Messung, die HDAC5, BDNF und ein weiteres Gen namens KLF2 in T‑Zellen einschloss, zeigte noch bessere Ergebnisse. Zwar sind diese Tests noch nicht für den klinischen Einsatz bereit, doch deuten sie darauf hin, dass ein kleines Panel von Blutmarkern eines Tages die Diagnose unterstützen oder Behandlungsentscheidungen leiten könnte.
Was das für Menschen mit Depression bedeutet
Einfach ausgedrückt zeigt diese Arbeit, dass Major Depression einen klaren Fingerabdruck in zirkulierenden Immunzellen hinterlässt. Wichtige epigenetische Schalter verlagern sich in den Zellkern und werden aktiver, wachstumsfördernde Signale wie BDNF gehen zurück, und Stress‑ sowie Entzündungssignale nehmen zu — besonders in bestimmten Monozyten‑Untergruppen. Diese Verschiebungen könnten erklären, warum Depressionen häufig mit niedriggradiger Entzündung einhergehen und warum einige Patientinnen und Patienten schlecht auf Standardantidepressiva ansprechen. Mit größeren Studien könnten dieselben molekularen Muster, gemessen in einer routinemäßigen Blutentnahme, zu nützlichen Biomarkern werden — objektive, biologische Hinweise, um Depression zu identifizieren, ihren Verlauf zu überwachen und möglicherweise Therapien zu individualisieren, die sowohl Gehirn als auch Immunsystem ansprechen.
Zitation: Cortés-Erice, M., Garayo-Larrea, A., Fernández-Ovejero, R. et al. Epigenetic, neuroplasticity, and adrenergic targets associated with major depression in immune cells. Sci Rep 16, 12318 (2026). https://doi.org/10.1038/s41598-026-36954-9
Schlüsselwörter: Major Depression, Immunzellen, Epigenetik, Entzündung, BDNF