Clear Sky Science · es
Objetivos epigenéticos, de neuroplasticidad y adrenérgicos asociados con la depresión mayor en células inmunitarias
Por qué importan tus células inmunitarias en la depresión
La depresión mayor suele considerarse un problema del estado de ánimo y del cerebro, pero pruebas crecientes indican que el sistema de defensa del cuerpo también está profundamente implicado. Este estudio explora cómo ciertos interruptores dentro de las células inmunitarias —marcas químicas que pueden encender o apagar genes— están alterados en personas con depresión de moderada a grave. Al centrarse en células que circulan en la sangre, los investigadores esperan identificar señales medibles que puedan ayudar a diagnosticar la depresión antes o a predecir quién responderá al tratamiento.
Mirando dentro de las células sanguíneas, no solo del cerebro
El equipo estudió a 56 adultos con depresión mayor de larga duración y los comparó con 51 voluntarios sanos de edad y sexo similares. En lugar de examinar el cerebro directamente, aislaron tipos específicos de glóbulos blancos —tres tipos de monocitos y un amplio grupo de células T— a partir de muestras de sangre. Estas células son actores clave tanto en respuestas inmunitarias de acción rápida como a largo plazo y también llevan receptores para químicos cerebrales como la serotonina y la adrenalina. Esto las convierte en una ventana útil para entender cómo se comunican mente y cuerpo en la depresión.
Los interruptores epigenéticos se inclinan hacia la posición de “encendido”
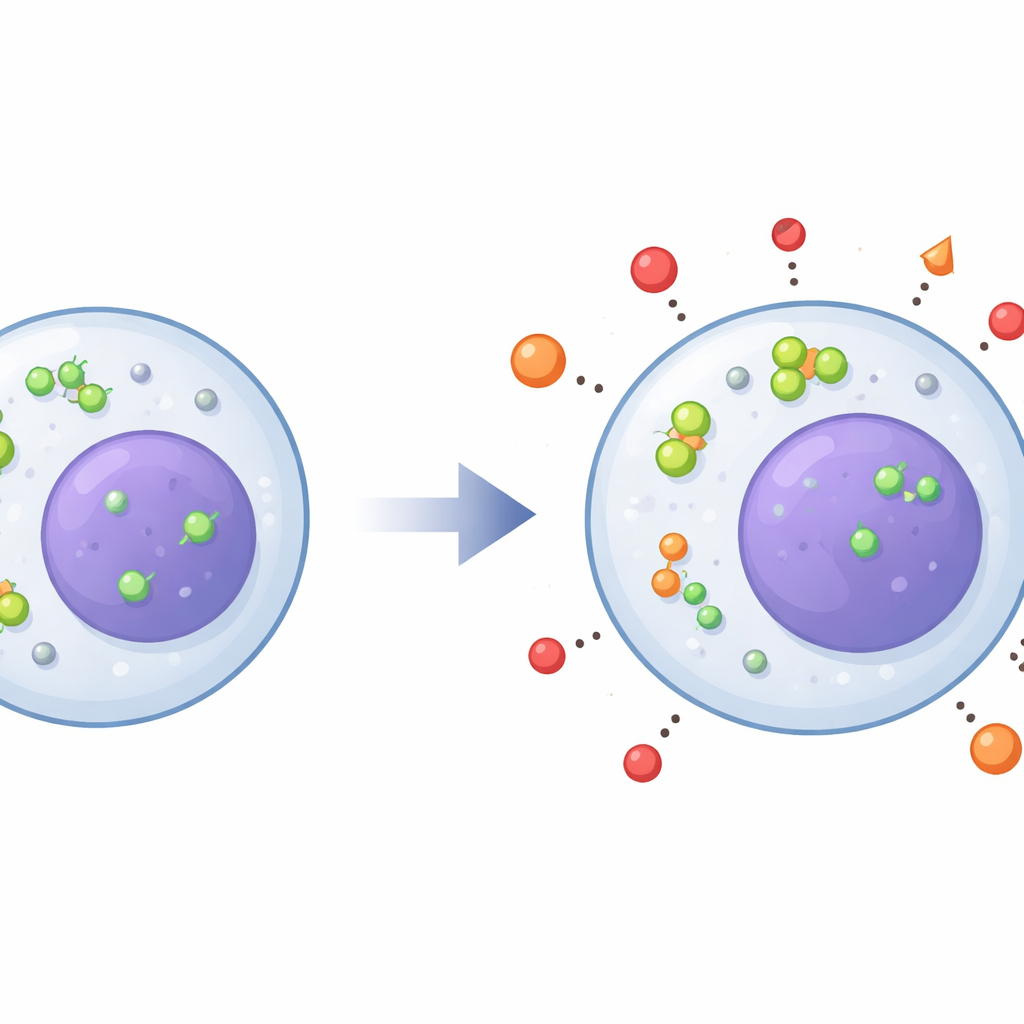
Los investigadores se centraron en dos familias de enzimas, HDAC5 y SIRT2, que actúan como interruptores epigenéticos controlando muchos genes relacionados con la inflamación y la plasticidad cerebral. Mediante microscopía, hallaron que en pacientes deprimidos estas enzimas estaban más concentradas en el núcleo —el centro de mando de la célula— en lugar del citoplasma circundante. Este enriquecimiento nuclear se observó en todos los tipos de monocitos y en las células T, y el cambio fue más marcado en pacientes con síntomas más severos. Al mismo tiempo, los genes que codifican HDAC5 y SIRT2 estaban más activos en ciertos subconjuntos de monocitos y en células T, lo que sugiere un empuje general hacia un estado que puede favorecer la inflamación y reducir la capacidad del cerebro para adaptarse.
Las señales de crecimiento nervioso disminuyen, las señales de estrés aumentan
El estudio también examinó el factor neurotrófico derivado del cerebro (BDNF), una molécula que apoya el crecimiento y la flexibilidad de las neuronas. En monocitos intermedios y en células T de pacientes deprimidos, el gen de BDNF era menos activo que en personas sanas, acorde con trabajos previos que vinculan el BDNF bajo con la depresión. Al mismo tiempo, los monocitos clásicos de participantes deprimidos mostraron mayor actividad del gen del receptor adrenérgico beta-2, un sensor clave de las hormonas del estrés, y niveles superiores del mensajero inflamatorio IL-6. Estos cambios se relacionaron con el desplazamiento nuclear de HDAC5: cuando más HDAC5 se acumulaba en el núcleo, las señales del receptor beta-2 y de IL-6 tendían a ser mayores, lo que sugiere una cadena de eventos que conecta la señalización de estrés, los cambios epigenéticos y la inflamación dentro de las mismas células.
Hacia pistas diagnósticas basadas en sangre
Para probar si estos cambios moleculares podrían ayudar a distinguir a pacientes deprimidos de personas sanas, los autores utilizaron modelos estadísticos similares a los empleados en calculadoras de riesgo médicas. Encontraron que el aumento de la actividad del gen del receptor beta-2 en monocitos clásicos, niveles más altos de SIRT2 en monocitos intermedios y mayores niveles de HDAC5 en células T separaban a los deprimidos de los sanos con una precisión moderada. Una medida combinada que incluía HDAC5, BDNF y otro gen llamado KLF2 en células T rindió aún mejor. Aunque estas pruebas no están listas para uso clínico, sugieren que un pequeño panel de marcadores en sangre podría algún día apoyar el diagnóstico o guiar la elección de tratamientos.
Qué significa esto para las personas que viven con depresión
En términos sencillos, este trabajo muestra que la depresión mayor deja una huella clara en las células inmunitarias circulantes. Interruptores epigenéticos clave se desplazan al núcleo y se vuelven más activos, las señales que favorecen el crecimiento como BDNF disminuyen, y las señales de estrés e inflamación aumentan, especialmente en ciertos subconjuntos de monocitos. Estos cambios pueden ayudar a explicar por qué la depresión a menudo va acompañada de inflamación de bajo grado y por qué algunos pacientes responden mal a los antidepresivos estándar. Con estudios más amplios, los mismos patrones moleculares medidos en un análisis de sangre rutinario podrían convertirse en biomarcadores útiles —pistas biológicas objetivas— para identificar la depresión, monitorizar su evolución y, posiblemente, personalizar terapias que apunten tanto al cerebro como al sistema inmunitario.
Cita: Cortés-Erice, M., Garayo-Larrea, A., Fernández-Ovejero, R. et al. Epigenetic, neuroplasticity, and adrenergic targets associated with major depression in immune cells. Sci Rep 16, 12318 (2026). https://doi.org/10.1038/s41598-026-36954-9
Palabras clave: depresión mayor, células inmunitarias, epigenética, inflamación, BDNF