Clear Sky Science · pl
Nadmierna pyroptoza pośredniczy w zaostrzeniu zapalenia płuc wywołanego przez niskoletalny wirus grypy i wtórne współzakażenie MRSA
Kiedy grypa i bakterie łączą siły
Przez większość zim myślimy o sezonowej grypie jako o krótkotrwałej chorobie. Jednak gdy grypa współdziała z niektórymi bakteriami opornymi na leki, rutynowa infekcja może przerodzić się w zagrażające życiu zapalenie płuc. W tym badaniu użyto myszy, by zbadać, dlaczego łagodny szczep wirusa grypy A, a następnie zakażenie metycylino-opornym Staphylococcus aureus (MRSA), powoduje tak poważne uszkodzenia płuc i co to może oznaczać dla przyszłych terapii.
Groźne podwójne uderzenie w płuca
Naukowcy stworzyli model współzakażenia u myszy, podając im najpierw niską dawkę wirusa grypy A, a trzy dni później eksponując je na MRSA. Same w sobie te łagodne infekcje powodowały ograniczoną chorobowość. Wspólnie wywołały zapalenie płuc gorsze niż przy wysokiej dawce samej grypy czy samego MRSA. Myszy z współzakażeniem traciły więcej masy ciała, miały wyższą wagę płuc w stosunku do masy ciała i wykazywały silne zapalenie w przekrojach tkanki płucnej, w tym zapadnięte pęcherzyki płucne, intensywną infiltrację komórek układu odpornościowego oraz krwawienia. Co ciekawe, ilość wirusa grypy w płucach nie wzrosła znacząco podczas współzakażenia, natomiast poziom MRSA rósł, co sugeruje, że wcześniejsze zakażenie grypą osłabiło zdolność płuc do usuwania bakterii.
Standardowe leki nie gaszą w pełni burzy
Ponieważ lekarze zwykle leczą takich pacjentów środkiem przeciwwirusowym na grypę i antybiotykiem na bakterie, zespół przetestował to podejście u myszy. Podawali oseltamiwir, powszechny lek na grypę, razem z linezolidem, antybiotykiem stosowanym przeciw MRSA, po pojawieniu się objawów. Chociaż to leczenie atakowało zarówno wirusa, jak i bakterię, myszy nadal wykazywały poważne uszkodzenia płuc. Wskaźniki zdrowia płuc pozostały wysokie, uszkodzenia tkanki były wyraźne, a kluczowe cząsteczki sygnalizacyjne zapalenia pozostały podwyższone. Wyniki te sugerują, że gdy burza zapalna się rozpocznie, samo usunięcie patogenów nie wystarcza, aby przywrócić zdrowie płuc.
Komórki, które samobójczo się rozpadają i napędzają zapalenie
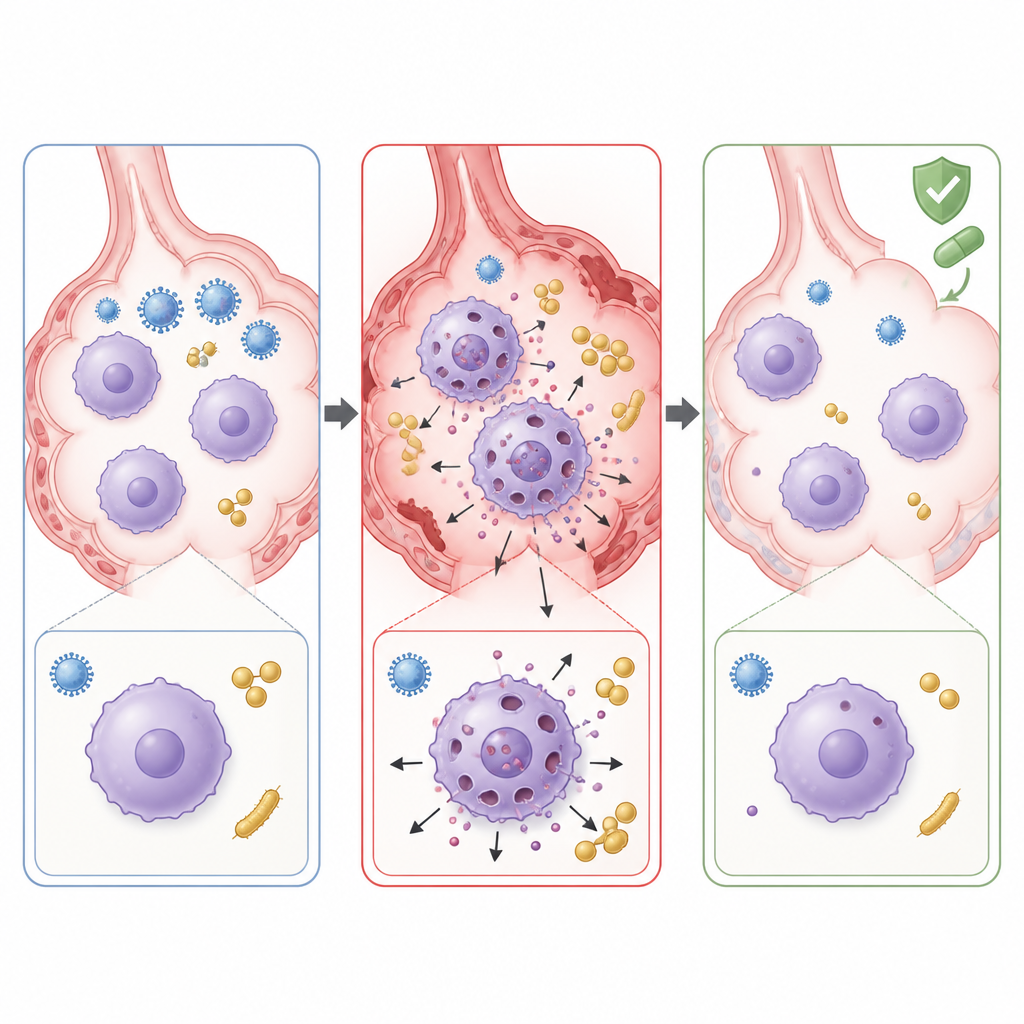
Aby zrozumieć, co napędza tę niekontrolowaną szkodę, naukowcy zbadali, które geny są włączone w zakażonych płucach. Stwierdzili silną aktywację szlaków związanych z ogniistą formą śmierci komórki zwaną pyroptozą. W tym procesie komórki odpornościowe, takie jak makrofagi, aktywują białko zwane kaspazą 1, które tnie inne białko, gasderminę D, na fragment tworzący otwory w błonie komórkowej. Umierająca komórka następnie wypuszcza cząsteczki prozapalne, które mogą uszkadzać otaczającą tkankę. U myszy z współzakażeniem geny i białka związane z tym szlakiem, w tym gasdermina D i interleukina 1β, były wyraźnie podwyższone. Mikroskopia i eksperymenty na hodowlach komórkowych wykazały, że makrofagi płucne, komórki porządkujące pęcherzyków płucnych, masowo przechodziły tę śmierć tworzącą pory podczas współzakażenia.
Blokowanie szkodliwej śmierci komórek w celu ochrony płuca
Zespół zapytał następnie, czy zatrzymanie pyroptozy może złagodzić skutki współzakażenia. Użyli disulfiramu, starego leku znanego głównie z leczenia alkoholizmu, który może blokować pory gasderminy D. Podany bezpośrednio do nosa myszy z współzakażeniem, disulfiram zmniejszył widoczne uszkodzenia płuc, obniżył poziomy cząsteczek zapalnych i pomógł przywrócić populację rezydentnych makrofagów tkankowych. Liczby bakterii w płucach także spadły, co sugeruje, że zachowanie funkcji makrofagów poprawiło eliminację bakterii. Wreszcie, gdy disulfiram dodano do standardowego zestawu oseltamiwiru i linezolidu, uszkodzenia płuc i zapalenie zmniejszyły się bardziej niż przy samym leczeniu przeciwwirusowym i przeciwbakteryjnym.
Co to oznacza dla leczenia ciężkiego zapalenia płuc
Ta praca sugeruje, że w przypadku współzakażenia grypą i MRSA zagrożenie pochodzi nie tylko od samych drobnoustrojów, lecz także od „przyjaznego ognia”, gdy makrofagi umierają w wysoce prozapalny sposób i uszkadzają tkankę płuc. Standardowe leki ukierunkowane na wirusa i bakterie mogą nie chronić pacjentów w pełni, gdy ten autodestrukcyjny proces jest już w toku. Blokując gasderminę D i tłumiąc pyroptozę, leki takie jak disulfiram mogłyby w przyszłości służyć jako dodatek do istniejących terapii, pomagając uspokoić zapalenie płuc, zachować pomocne komórki odpornościowe i poprawić wyniki w ciężkich zapaleniach płuc wywołanych mieszanymi infekcjami.
Cytowanie: Tian, ZC., Liu, Y., Niu, YJ. et al. Excessive pyroptosis mediates the exacerbation of pneumonia caused by low-lethality influenza virus and secondary MRSA co-infection. Cell Death Discov. 12, 216 (2026). https://doi.org/10.1038/s41420-026-03031-z
Słowa kluczowe: grypa, współzakażenie MRSA, zapalenie płuc, pyroptoza makrofagów, zapalenie płuc