Clear Sky Science · es
La piroptosis excesiva media la exacerbación de la neumonía causada por un virus de influenza de baja letalidad y la coinfección secundaria por MRSA
Cuando la gripe y las bacterias se ponen de acuerdo
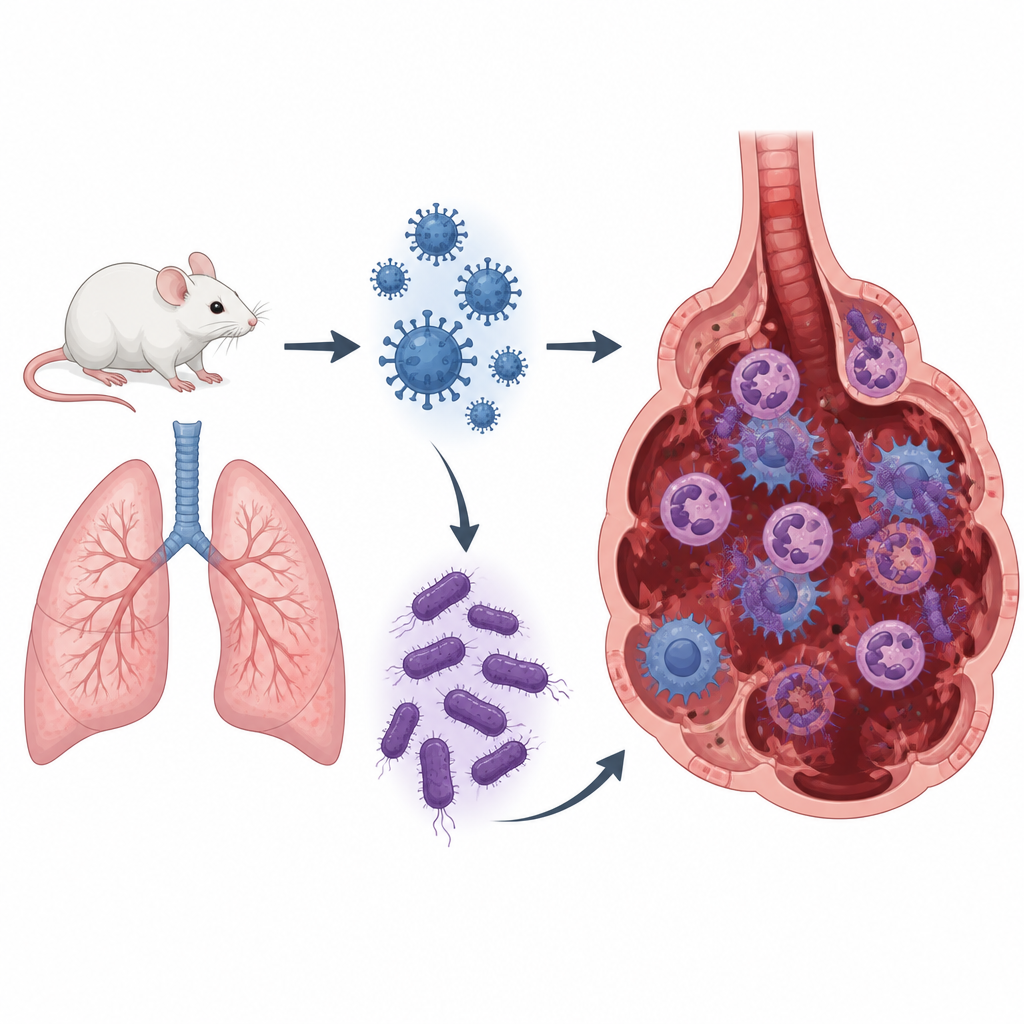
La mayoría de los inviernos pensamos en la gripe estacional como una enfermedad de corta duración. Pero cuando la gripe se alía con ciertas bacterias resistentes a los fármacos, una infección rutinaria puede convertirse en una neumonía potencialmente mortal. Este estudio utiliza ratones para explorar por qué una cepa leve del virus de la influenza A, seguida de una infección por Staphylococcus aureus resistente a la meticilina (MRSA), puede causar tanto daño pulmonar y qué podría significar esto para tratamientos futuros.
Un doble golpe peligroso para los pulmones
Los investigadores desarrollaron un modelo de coinfección en ratones administrándoles primero una dosis baja de virus de influenza A y, tres días después, exponiéndolos a MRSA. Por separado, estas infecciones leves causaron enfermedad limitada. Juntas, produjeron una neumonía más grave que la causada por una dosis alta de gripe o una dosis alta de MRSA por sí solas. Los ratones coinfectados perdieron más peso corporal, presentaron un mayor peso pulmonar relativo al tamaño corporal y mostraron una intensa inflamación en las secciones de tejido pulmonar, incluyendo alvéolos colapsados, fuerte invasión de células inmunitarias y sangrado. Curiosamente, la cantidad de virus de la gripe en los pulmones no aumentó mucho durante la coinfección, pero sí los niveles de MRSA, lo que sugiere que la infección gripal previa debilitó la capacidad de los pulmones para eliminar las bacterias.
Los fármacos estándar no pueden calmar totalmente la tormenta
Dado que los médicos suelen tratar a esos pacientes con un antiviral para la gripe y antibióticos para la bacteria, el equipo probó este enfoque en sus ratones. Administraron oseltamivir, un fármaco común contra la gripe, junto con linezolid, un antibiótico usado contra MRSA, después de que aparecieron los síntomas. Si bien este tratamiento atacó tanto al virus como a la bacteria, los ratones continuaron mostrando lesiones pulmonares importantes. Los valores del índice pulmonar permanecieron altos, el daño tisular fue evidente y las principales moléculas señalizadoras de la inflamación siguieron elevadas. Estos hallazgos sugieren que, una vez iniciada la tormenta inflamatoria, simplemente eliminar los gérmenes no es suficiente para restaurar la salud pulmonar.
Células que se autodestruyen y alimentan la inflamación
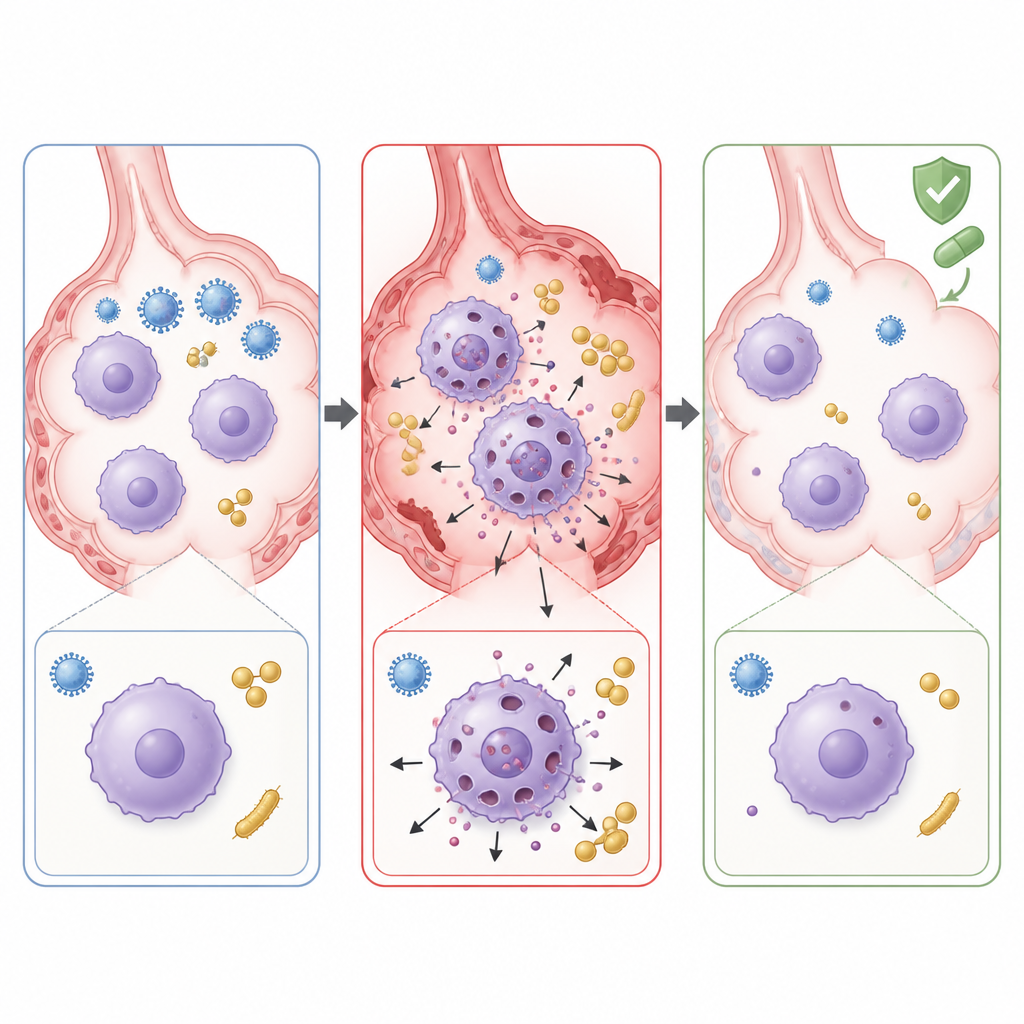
Para comprender qué impulsaba este daño descontrolado, los científicos examinaron qué genes estaban activados en los pulmones infectados. Encontraron una fuerte activación de vías vinculadas a una forma inflamatoria de muerte celular llamada piroptosis. En este proceso, células inmunitarias como los macrófagos activan una proteína llamada caspasa 1, que corta otra proteína, gasdermina D, en un fragmento que perfora la membrana celular. La célula moribunda vierte entonces moléculas inflamatorias que pueden dañar el tejido circundante. En los ratones coinfectados, los genes y proteínas relacionados con esta vía, incluida la gasdermina D y la interleucina 1β, aumentaron de forma notable. La microscopía y experimentos en cultivos celulares mostraron que los macrófagos pulmonares, las células locales encargadas de la limpieza de los alvéolos, estaban sufriendo esta muerte por formación de poros en gran número durante la coinfección.
Bloquear la muerte celular dañina para proteger el pulmón
El equipo se preguntó entonces si detener la piroptosis podría atenuar el impacto de la coinfección. Usaron disulfiram, un fármaco antiguo más conocido por el tratamiento de la dependencia del alcohol, que puede bloquear los poros de gasdermina D. Cuando se administró directamente por vía nasal a los ratones coinfectados, el disulfiram redujo el daño pulmonar visible, disminuyó los niveles de moléculas inflamatorias y ayudó a restaurar la población de macrófagos residentes en el tejido. También bajaron los recuentos bacterianos en los pulmones, lo que sugiere que preservar la función de los macrófagos mejoró la eliminación bacteriana. Finalmente, cuando el disulfiram se añadió a la combinación habitual de oseltamivir y linezolid, la lesión pulmonar y la inflamación disminuyeron más que con el tratamiento antiviral y antibiótico solo.
Qué significa esto para el tratamiento de la neumonía grave
Este trabajo sugiere que, en la coinfección por gripe y MRSA, parte del peligro proviene no solo de los microbios en sí, sino del fuego amigo: los macrófagos mueren de una manera altamente inflamatoria y dañan el tejido pulmonar. Los fármacos estándar que atacan virus y bacterias pueden no proteger completamente a los pacientes una vez que este proceso autodestructivo está en marcha. Al bloquear la gasdermina D y atenuar la piroptosis, fármacos como el disulfiram podrían algún día servir como complementos de las terapias existentes, ayudando a calmar la inflamación pulmonar, preservar las células inmunitarias útiles y mejorar los resultados en la neumonía grave causada por infecciones mixtas.
Cita: Tian, ZC., Liu, Y., Niu, YJ. et al. Excessive pyroptosis mediates the exacerbation of pneumonia caused by low-lethality influenza virus and secondary MRSA co-infection. Cell Death Discov. 12, 216 (2026). https://doi.org/10.1038/s41420-026-03031-z
Palabras clave: influenza, coinfección por MRSA, neumonía, piroptosis de macrófagos, inflamación pulmonar