Clear Sky Science · fr
Une pyroptose excessive médie l’aggravation de la pneumonie causée par un virus grippal peu létal et une co-infection secondaire à MRSA
Quand la grippe et les bactéries font équipe
La plupart des hivers, on considère la grippe saisonnière comme une maladie de courte durée. Mais lorsque la grippe s’allie à certaines bactéries résistantes aux antibiotiques, une infection banale peut dégénérer en une pneumonie mettant la vie en danger. Cette étude utilise des souris pour explorer pourquoi une souche peu virulente du virus influenza A, suivie d’une infection par Staphylococcus aureus résistant à la méthicilline (MRSA), peut provoquer des lésions pulmonaires aussi sévères et ce que cela pourrait signifier pour de futurs traitements.
Un double coup dangereux pour les poumons
Les chercheurs ont mis au point un modèle de co-infection chez la souris en leur administrant d’abord une faible dose du virus influenza A, puis en les exposant au MRSA trois jours plus tard. Pris séparément, ces agents peu virulents provoquaient une maladie limitée. Ensemble, ils ont entraîné une pneumonie plus sévère que celle observée après une forte dose de grippe ou une forte dose de MRSA seule. Les souris co-infectées ont perdu plus de poids corporel, avaient un poids pulmonaire plus élevé par rapport à la taille corporelle et montraient une inflammation intense dans les coupes de tissus pulmonaires, y compris des alvéoles effondrées, une forte invasion de cellules immunitaires et des hémorragies. Fait intéressant, la quantité de virus grippal dans les poumons n’augmentait pas notablement pendant la co-infection, mais les niveaux de MRSA oui, ce qui suggère que l’infection grippale préalable affaiblissait la capacité des poumons à éliminer les bactéries.
Les médicaments standards ne calment pas complètement la tempête
Parce que les cliniciens traitent généralement ces patients par un antiviral pour la grippe et des antibiotiques pour les bactéries, l’équipe a testé cette stratégie chez leurs souris. Ils ont administré de l’oseltamivir, un antivirale courant, en association avec du linézolide, un antibiotique utilisé contre le MRSA, après l’apparition des symptômes. Bien que ce traitement ait ciblé à la fois le virus et la bactérie, les souris présentaient encore des lésions pulmonaires sévères. Leur indice pulmonaire restait élevé, les dommages tissulaires étaient évidents et les principales molécules de signalisation inflammatoire demeuraient élevées. Ces résultats suggèrent qu’une fois la tempête inflammatoire déclenchée, se contenter d’éliminer les agents infectieux ne suffit pas à restaurer la santé pulmonaire.
Des cellules qui s’autodétruisent et alimentent l’inflammation
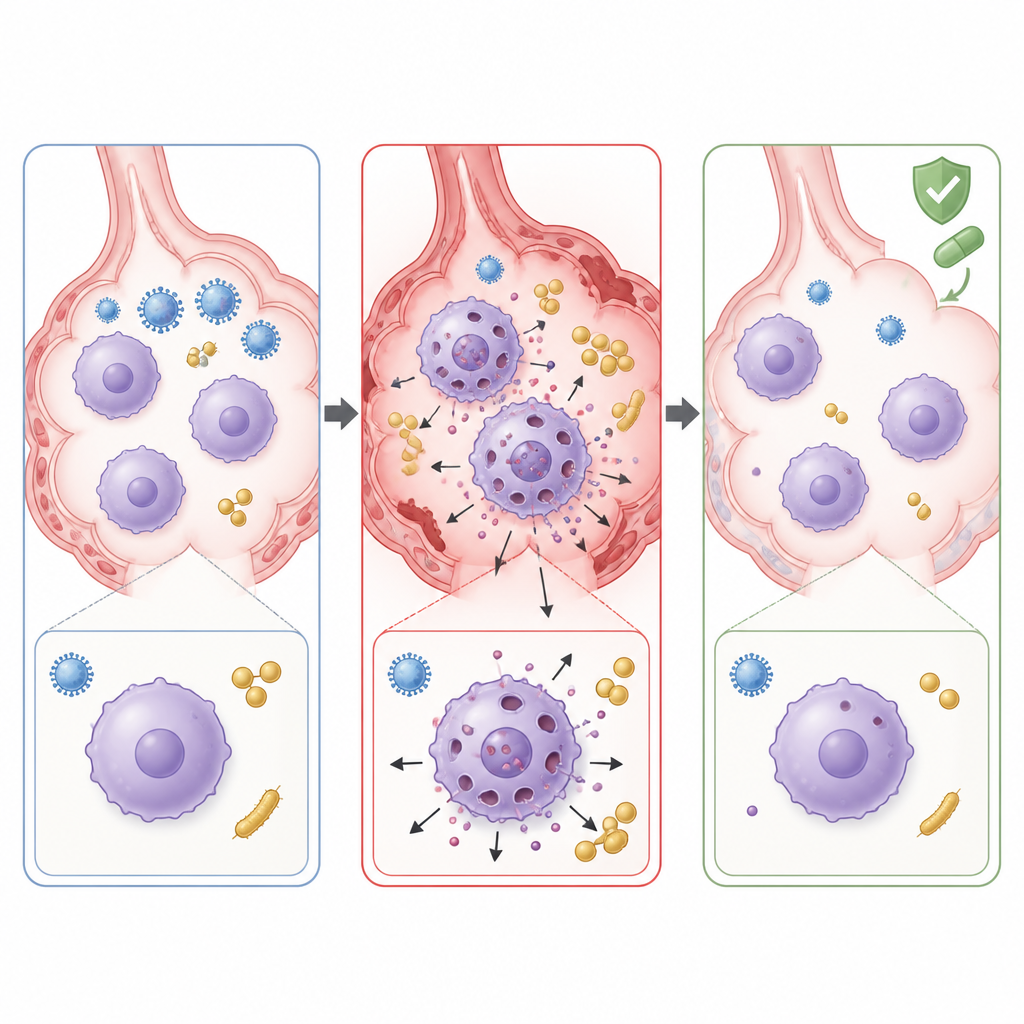
Pour comprendre ce qui alimentait ces lésions hors de contrôle, les scientifiques ont examiné quels gènes étaient activés dans les poumons infectés. Ils ont observé une forte activation des voies liées à une forme inflammatoire de mort cellulaire appelée pyroptose. Dans ce processus, des cellules immunitaires comme les macrophages activent une protéine appelée caspase 1, qui clive une autre protéine, la gasdermine D, en un fragment qui perce des trous dans la membrane cellulaire. La cellule mourante libère alors des molécules inflammatoires qui peuvent endommager les tissus environnants. Chez les souris co-infectées, les gènes et protéines associés à cette voie, dont la gasdermine D et l’interleukine 1β, étaient fortement augmentés. La microscopie et des expériences en culture cellulaire ont montré que les macrophages pulmonaires, les cellules résidentes chargées du nettoyage des alvéoles, subissaient massivement cette mort par formation de pores lors de la co-infection.
Bloquer une mort cellulaire nocive pour protéger le poumon
L’équipe s’est alors demandé si empêcher la pyroptose pouvait atténuer l’impact de la co-infection. Ils ont utilisé le disulfirame, un vieux médicament mieux connu pour le traitement de la dépendance à l’alcool, qui peut bloquer les pores formés par la gasdermine D. Lorsqu’il était administré directement par voie nasale aux souris co-infectées, le disulfirame réduisait les lésions pulmonaires visibles, abaissait les niveaux de molécules inflammatoires et aidait à restaurer la population de macrophages tissulaires résidents. Les charges bactériennes dans les poumons ont également diminué, ce qui suggère que la préservation de la fonction des macrophages améliorait l’élimination bactérienne. Enfin, lorsque le disulfirame était ajouté au traitement standard d’oseltamivir et de linézolide, les lésions et l’inflammation pulmonaires diminuaient davantage que sous l’antiviral et l’antibiotique seuls.
Que cela signifie-t-il pour le traitement des pneumonies sévères
Ce travail suggère que, dans la co-infection grippe–MRSA, une partie du danger provient non seulement des microbes eux-mêmes mais aussi d’un feu ami : les macrophages meurent de façon fortement inflammatoire et endommagent le tissu pulmonaire. Les médicaments standards ciblant virus et bactéries peuvent ne pas protéger pleinement les patients une fois ce processus d’autodestruction engagé. En bloquant la gasdermine D et en atténuant la pyroptose, des médicaments comme le disulfirame pourraient, à l’avenir, servir d’appoints aux thérapies existantes, contribuant à calmer l’inflammation pulmonaire, à préserver les cellules immunitaires utiles et à améliorer les résultats dans les pneumonies sévères causées par des infections mixtes.
Citation: Tian, ZC., Liu, Y., Niu, YJ. et al. Excessive pyroptosis mediates the exacerbation of pneumonia caused by low-lethality influenza virus and secondary MRSA co-infection. Cell Death Discov. 12, 216 (2026). https://doi.org/10.1038/s41420-026-03031-z
Mots-clés: influenza, co-infection MRSA, pneumonie, pyroptose des macrophages, inflammation pulmonaire