Clear Sky Science · nl
Karakterisering, fenotypering van immuuncellen en differentiële genexpressieanalyse van hersenmetastasen en primaire borstkankermonsters
Waarom de uitzaaiing van borstkanker naar de hersenen ertoe doet
Naarmate de behandelingen voor borstkanker verbeteren, leven veel vrouwen langer — maar die extra levensduur heeft een ernstig probleem aan het licht gebracht. Meer patiënten ontwikkelen tumoren in de hersenen, zogenaamde hersenmetastasen, die moeilijk te behandelen zijn en vaak leiden tot ernstige klachten. Deze studie stelt een eenvoudige maar cruciale vraag: hoe verschillend zijn deze hersentumoren vergeleken met de oorspronkelijke borsttumoren waaruit ze zijn voortgekomen, met name in hun interactie met het immuunsysteem? De antwoorden kunnen toekomstige therapieën vormen voor een van de meest gevreesde complicaties van borstkanker. 
Een gepaarde blik in het lichaam
De onderzoekers onderzochten tumormonsters van tien vrouwen bij wie zowel een primaire borsttumor als een hersenmetastase was verwijderd. Deze gepaarde benadering stelde hen in staat om per patiënt te vergelijken hoe de kanker in de loop van de tijd en na behandeling veranderd was. Ze gebruikten meerdere laboratoriumtechnieken: traditionele kleuringen om kernmerken te zien die behandelingskeuzes sturen; metingen van immuuncellen binnen en rond de tumor; en moderne RNA-sequencing om uit te lezen welke genen aan- of uitstaan. Samen boden deze methoden een gelaagde kijk op zowel de kankercellen als de omringende immuun-‘buurt’.
Veranderende identiteit van de tumorcellen
Een belangrijke bevinding was dat de identiteit van de kanker, zoals artsen die gewoonlijk definiëren, kan veranderen wanneer ze de hersenen bereikt. Bij vier van de tien patiënten kwam de hersenmetastase niet langer overeen met de oorspronkelijke borsttumor in belangrijke markers zoals oestrogeenreceptor en HER2. In sommige gevallen verloren tumoren hormoonsensitiviteit; in andere kregen de hersenletsels HER2, een verandering die deuren naar gerichte middelen kan openen of sluiten. Toen het team gengebaseerde classificatie gebruikte, een meer globale manier om borstkankers in te delen, zagen ze opnieuw dat sommige tumoren van subtype veranderden tussen borst en hersenen. Deze veranderingen benadrukken dat alleen op de oorspronkelijke tumor vertrouwen bij behandelbeslissingen cruciale informatie kan missen zodra de ziekte is uitgezaaid.
Een immuunlandschap dat kouder wordt
Het meest opvallende verschil kwam naar voren in de immuunomgeving. Met behulp van RNA-data schatte het team welke soorten immuuncellen in elk monster aanwezig waren. Primaire borsttumoren herbergden doorgaans meer B-cellen, plasmacellen en CD8‑‘killer’ T‑cellen — cellen die over het algemeen geassocieerd worden met het vermogen van het lichaam om kanker te herkennen en aan te vallen. In de hersenmetastasen waren deze behulpzame cellen veel schaars. In plaats daarvan was er relatief meer van cellen die geassocieerd worden met een gedempte of ‘vreedzame’ immuunstatus, zoals M2‑type macrofagen en bepaalde helper‑T‑cellen. Dit patroon suggereert dat zodra borstkankercellen zich in de hersenen vestigen, ze een omgeving betrekken of mede creëren die de immuunaanval afzwakt. 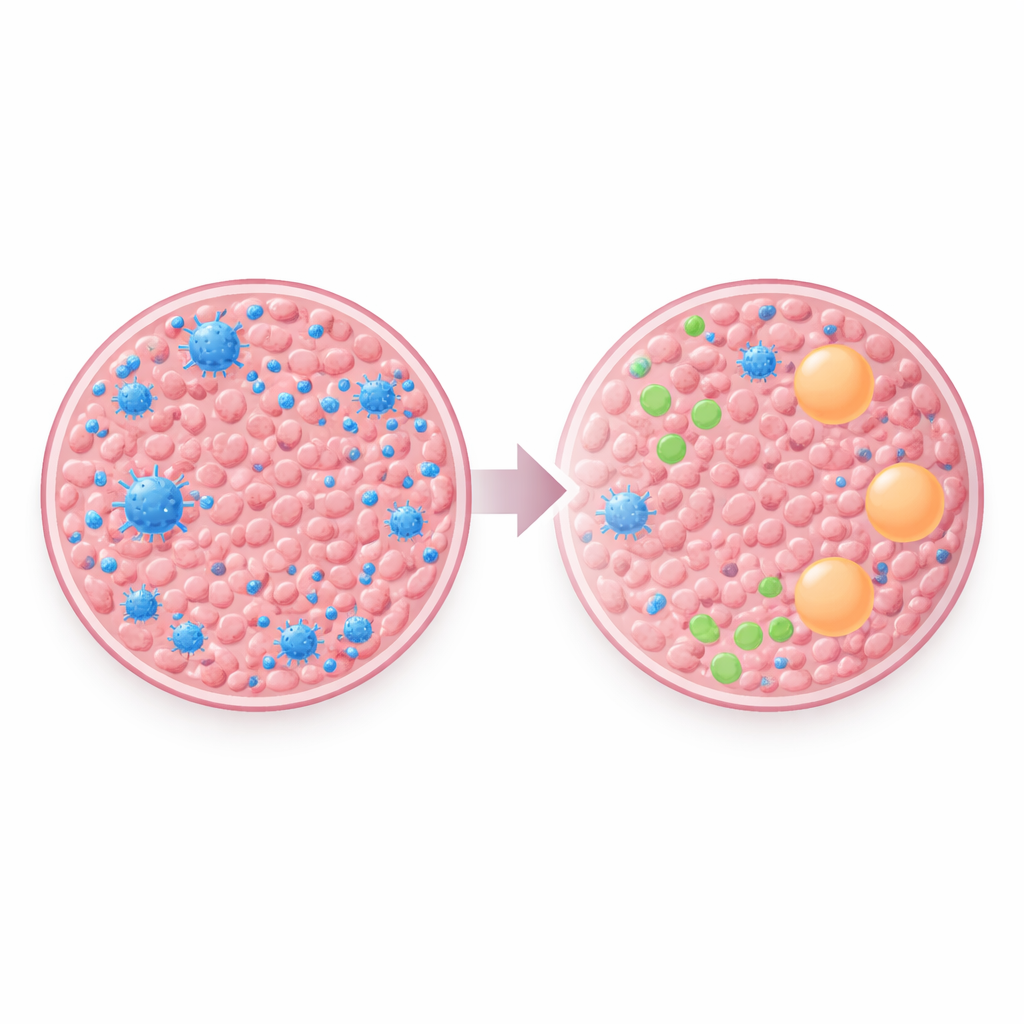
Ook veranderingen in energiegebruik en signaalgeving
Patronen van genactiviteit vertelden een aanvullend verhaal. In primaire borsttumoren waren de meest actieve genengroepen gekoppeld aan immuun- en ontstekingssignalen, wat de rijkere aanwezigheid van strijdende immuuncellen weerspiegelt. In hersenmetastasen waren daarentegen genen die betrokken zijn bij cellulaire energieproductie — zoals die welke mitochondriale energiepaden aansturen — prominenter. Hoewel de studie de stofwisseling niet rechtstreeks testte, wijst deze verschuiving erop dat hersenmetastasen mogelijk hun manier van energievoorziening herbedraden, misschien om zich aan te passen aan de unieke omgeving van de hersenen of om hun groei onder immuundruk te ondersteunen.
Wat dit betekent voor toekomstige behandelingen
Voor een niet‑specialist helpen deze bevindingen te verklaren waarom huidige immunotherapieën, zoals middelen die de remmen op immuuncellen wegnemen, nog geen sterke resultaten hebben laten zien bij borstkanker die de hersenen heeft bereikt. De tumoren die daar worden aangetroffen lijken te leven in een meer immuunsilente, of zelfs actief immunosuppressieve, omgeving met minder van de cellen waarop deze medicijnen afhankelijk zijn. Omdat de studie slechts tien patiënten omvatte en grotendeels observationele methoden gebruikte, zijn de conclusies voorlopig. Toch suggereert ze sterk dat hersenmetastasen van borstkanker geen simpele kopieën zijn van de oorspronkelijke tumoren: ze verschillen in belangrijke markers, in hoe ze met het immuunsysteem communiceren, en mogelijk in hoe ze zichzelf van energie voorzien. Het begrijpen en gericht behandelen van dit veranderde landschap zal essentieel zijn voor het ontwerpen van toekomstige therapieën die de hersenen echt kunnen beschermen.
Bronvermelding: Gassner, F.J., Rinnerthaler, G., Castagnaviz, V. et al. Characterization, immune cell phenotyping and differential gene expression analysis of brain metastases and primary breast cancer samples. Sci Rep 16, 10721 (2026). https://doi.org/10.1038/s41598-026-45607-w
Trefwoorden: borstkanker hersenmetastasen, tumormicro-omgeving, immuunontwijking, resistentie tegen immunotherapie, RNA-sequencing