Clear Sky Science · de
Charakterisierung, Immunzell-Phänotypisierung und differentieller Expressionsanalyse von Hirnmetastasen und primären Brustkrebsproben
Warum die Ausbreitung von Brustkrebs ins Gehirn wichtig ist
Da die Behandlungen von Brustkrebs besser werden, leben viele Frauen länger – aber diese zusätzliche Zeit hat ein ernstes Problem offengelegt. Immer mehr Patientinnen entwickeln Tumoren im Gehirn, sogenannte Hirnmetastasen, die schwer zu behandeln sind und häufig zu schweren Symptomen führen. Diese Studie stellt eine einfache, aber entscheidende Frage: Wie unterschiedlich sind diese Hirntumoren im Vergleich zu den ursprünglichen Brusttumoren, aus denen sie hervorgegangen sind, insbesondere in ihrer Interaktion mit dem Immunsystem? Die Antworten könnten künftige Therapien für eine der gefürchtetsten Komplikationen von Brustkrebs beeinflussen. 
Ein gepaarter Blick in den Körper
Die Forschenden untersuchten Tumorproben von zehn Frauen, bei denen sowohl ein primärer Brusttumor als auch eine Hirnmetastase entfernt worden waren. Dieser gepaarte Ansatz ermöglichte es, für jede Patientin zu vergleichen, wie sich der Krebs im Laufe der Zeit und nach Therapien verändert hatte. Sie verwendeten mehrere Labormethoden: traditionelle Färbungen, um Schlüsselenzyme und -proteine sichtbar zu machen, die Therapieentscheidungen leiten; Messungen der Immunzellen innerhalb und um den Tumor; und moderne RNA-Sequenzierung, um abzulesen, welche Gene ein- oder ausgeschaltet waren. Zusammen boten diese Methoden eine geschichtete Sicht sowohl auf die Krebszellen als auch auf die umgebende immunologische „Nachbarschaft”.
Veränderung der Identität der Tumorzellen
Ein wichtiges Ergebnis war, dass die Identität des Krebses, wie Ärztinnen und Ärzte sie üblicherweise definieren, sich ändern kann, wenn er das Gehirn erreicht. Bei vier von zehn Patientinnen entsprach die Hirnmetastase nicht mehr dem ursprünglichen Brusttumor in wichtigen Markern wie Östrogenrezeptor und HER2. In einigen Fällen verloren Tumoren die Hormonempfindlichkeit; in anderen entwickelten die Hirnläsionen HER2, eine Veränderung, die Türen für zielgerichtete Medikamente öffnen oder schließen könnte. Als das Team eine genbasierte Klassifikation anwendete, eine globalere Methode zur Kategorisierung von Brustkrebs, zeigte sich erneut, dass einige Tumoren zwischen Brust und Gehirn den Subtyp wechselten. Diese Veränderungen machen deutlich, dass allein auf den ursprünglichen Tumor gestützte Therapieentscheidungen wichtige Informationen übersehen können, sobald sich die Erkrankung ausgebreitet hat.
Eine Immunszene, die kälter wird
Der auffälligste Unterschied zeigte sich in der Immunumgebung. Mithilfe von RNA-Daten schätzte das Team, welche Arten von Immunzellen in den jeweiligen Proben vorhanden waren. Primäre Brusttumoren wiesen tendenziell mehr B‑Zellen, Plasmazellen und CD8‑„Killer“-T‑Zellen auf – Zellen, die allgemein mit der Fähigkeit des Körpers verbunden sind, Krebs zu erkennen und anzugreifen. In den Hirnmetastasen waren diese hilfreichen Zellen deutlich seltener. Stattdessen gab es einen relativen Anstieg von Zellen, die mit einem gedämpften oder «friedensstiftenden» Immunzustand assoziiert sind, wie M2‑artige Makrophagen und bestimmte Helfer‑T‑Zellen. Dieses Muster legt nahe, dass Brustkrebszellen, wenn sie sich im Gehirn ansiedeln, in einem Umfeld leben oder ein solches schaffen, das die Immunabwehr abschwächt. 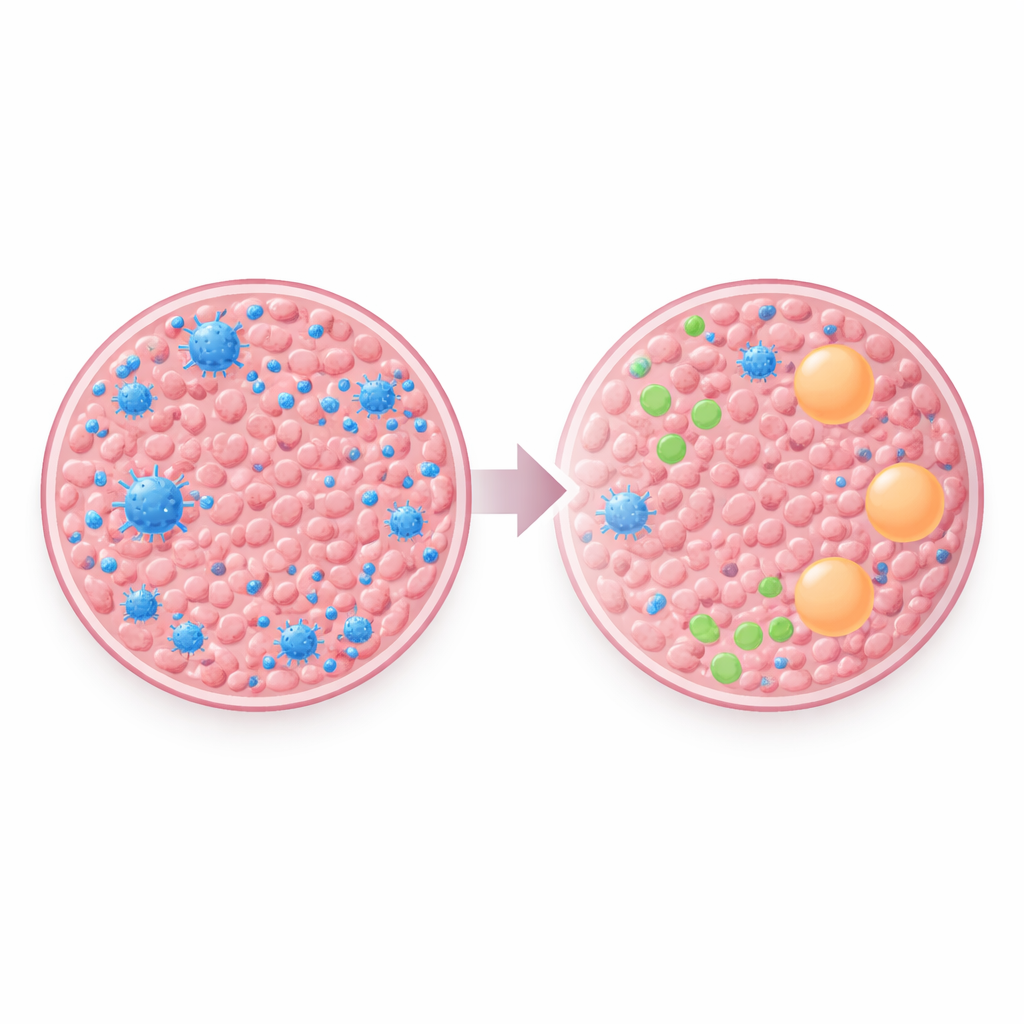
Energieverbrauch und Signalübertragung verändern sich ebenfalls
Auch die Genaktivitätsmuster erzählten eine zusätzliche Geschichte. In primären Brusttumoren waren die aktivsten Genfamilien mit Immun‑ und Entzündungssignalen verbunden, was die reichere Präsenz kämpfender Immunzellen widerspiegelt. In den Hirnmetastasen dagegen waren Gene, die an der zellulären Energieproduktion beteiligt sind – etwa solche, die mitochondriale Energiewege steuern – stärker ausgeprägt. Zwar testete die Studie den Stoffwechsel nicht direkt, doch deutet diese Verschiebung darauf hin, dass Hirnmetastasen möglicherweise umstellen, wie sie Energie erzeugen, möglicherweise um sich an die spezifische Umgebung des Gehirns anzupassen oder ihr Wachstum unter immunologischem Druck zu unterstützen.
Was das für künftige Therapien bedeutet
Für Laien erklären diese Ergebnisse, warum aktuelle Immuntherapien, etwa Wirkstoffe, die die Bremse auf Immunzellen lösen, bislang noch keine durchschlagenden Erfolge bei Brustkrebs mit Hirnbefall gezeigt haben. Die dortigen Tumoren scheinen in einer immunleiseren oder sogar aktiv immununterdrückenden Nische zu leben, mit weniger der Zellen, auf die diese Therapien angewiesen sind. Da die Studie nur zehn Patientinnen einschloss und überwiegend beobachtende Methoden nutzte, sind die Schlussfolgerungen vorläufig. Dennoch deutet sie deutlich darauf hin, dass Hirnmetastasen von Brustkrebs keine einfachen Kopien der ursprünglichen Tumoren sind: Sie unterscheiden sich in Schlüsselmarkern, in ihrer Kommunikation mit dem Immunsystem und möglicherweise in ihrer Energieversorgung. Das Verständnis und die gezielte Bekämpfung dieses veränderten Umfelds werden entscheidend sein, um künftige Therapien zu entwickeln, die das Gehirn tatsächlich schützen können.
Zitation: Gassner, F.J., Rinnerthaler, G., Castagnaviz, V. et al. Characterization, immune cell phenotyping and differential gene expression analysis of brain metastases and primary breast cancer samples. Sci Rep 16, 10721 (2026). https://doi.org/10.1038/s41598-026-45607-w
Schlüsselwörter: Hirnmetastasen von Brustkrebs, Tumormikroumgebung, Immunflucht, Resistenz gegen Immuntherapie, RNA-Sequenzierung