Clear Sky Science · nl
Bijdrage van 3D-beelden in pediatrische oncologische chirurgie: een multi-stakeholder beoordelingsonderzoek
Inzicht in het lichaam in drie dimensies
Wanneer een kind een operatie nodig heeft voor een tumor diep in het bekken, staan families en artsen voor beslissingen die zowel dringend als beangstigend zijn. Toch verschijnen de medische beelden die deze ingrepen begeleiden meestal als platte zwart‑wit doorsneden die moeilijk te interpreteren kunnen zijn — zelfs voor chirurgen en zeker voor ouders. Deze studie onderzoekt of levensechte driedimensionale (3D) modellen, opgebouwd uit MRI-scans, bekkentumoren en omliggende organen voor iedereen begrijpelijker kunnen maken, van families in de poli tot ervaren chirurgen in de operatiekamer.
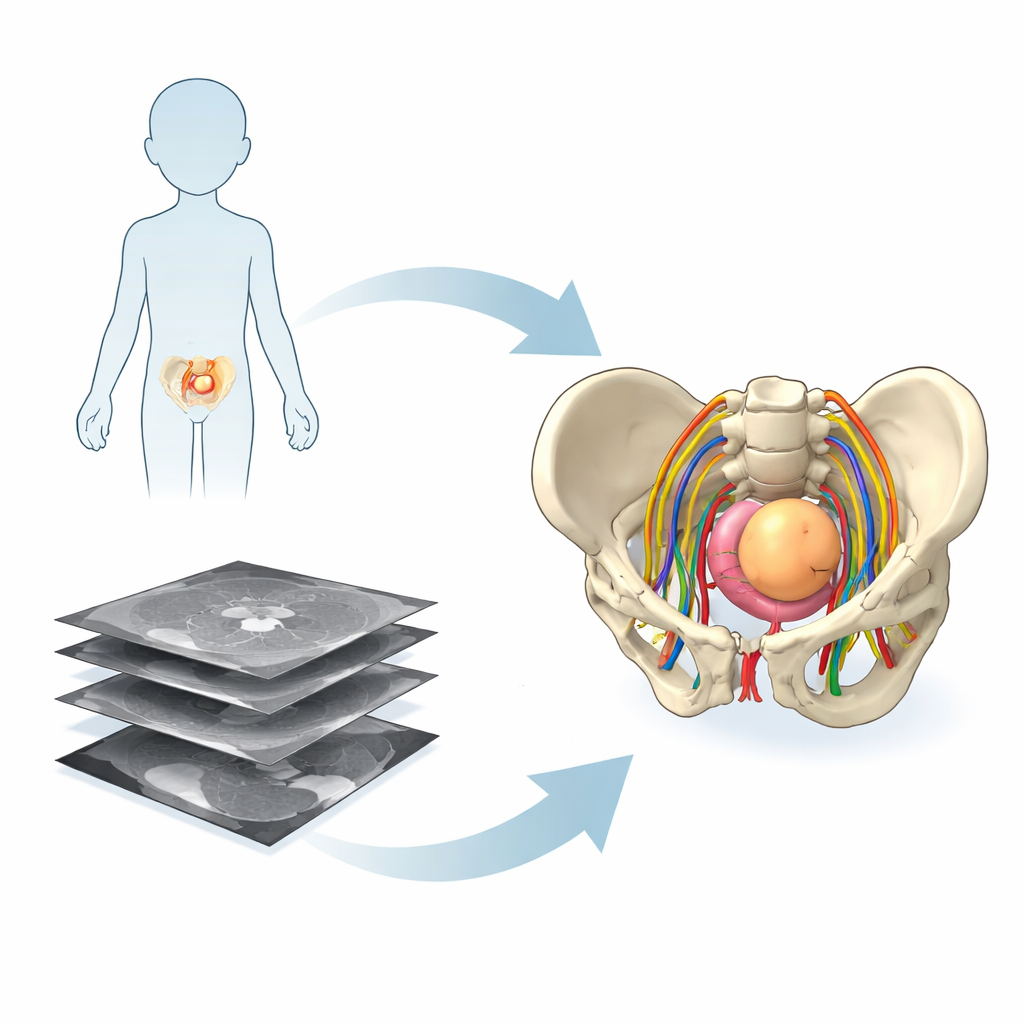
Van platte doorsneden naar 3D‑modellen
Traditionele scans zoals MRI tonen het lichaam als een stapel dunne tweedimensionale beelden. Radiologen zijn getraind om deze doorsneden mentaal tot een 3D‑beeld samen te voegen, maar dat “puzzelwerk” is veeleisend, zeker in de krappe anatomie van het bekken van een kind waar zenuwen, bloedvaten, blaas, rectum, botten en de tumor elkaar verdringen. Het onderzoeksteam in Frankrijk gebruikte geavanceerde beeldverwerkings- en kunstmatige‑intelligentiehulpmiddelen om standaard MRI en een speciale zenuw‑mappingsequentie om te zetten in patiëntspecifieke 3D‑modellen. Deze modellen omvatten niet alleen botten en organen, maar ook de fijne zenuwvezels die cruciaal zijn om blaas-, darm- en beenfunctie na de operatie te behouden.
Stemmen van patiënten, studenten en experts
Om te begrijpen hoe nuttig deze 3D‑modellen in de praktijk kunnen zijn, bevroegen de onderzoekers drie groepen in Frankrijk: volwassenen zonder medische opleiding, chirurgische opleidingsoefenenden en enkele niet‑chirurgische artsen, en ervaren kinderchirurgen. Alle deelnemers bekeken korte video‑presentaties van vijf echte gevallen van bekkentumoren bij kinderen. Elk geval werd twee keer getoond — eerst met conventionele 2D‑MRI‑beelden en daarna met 3D‑reconstructies, of omgekeerd in willekeurige volgorde. Na elk formaat beoordeelden kijkers hoe goed ze de anatomie, de chirurgische doelen en risico’s begrepen, en voor niet‑experts hoe gerustgesteld of juist angstig de beelden hen maakten.
Heldere beelden, beter begrip
In alle drie de groepen verbeterde het zelfgerapporteerde begrip duidelijk wanneer 3D‑beelden werden gebruikt. Mensen zonder medische achtergrond gingen van middelmatige scores met 2D‑scans naar bijna maximale scores met 3D‑modellen, vooral wat betreft het begrijpen van wat de aandoening was, wat chirurgen van plan waren te doen en welke complicaties konden optreden. Belangrijk is dat het zien van meer details hun angst niet verhoogde; in plaats daarvan voelden zij zich meer gerustgesteld. Oefenenden meldden ook duidelijkere beelden van belangrijke structuren — vaten, zenuwen en tumorranden — en een sterker beeld van hoe de ingreep zou verlopen. Senior chirurgen, die met 2D‑beelden al hoog scoorden, meldden nog steeds zinvolle verbeteringen bij het plannen van operaties, het inschatten van risico’s, het voorstellen van de anatomie voor en tijdens de operatie en het praten met families over wat te verwachten.
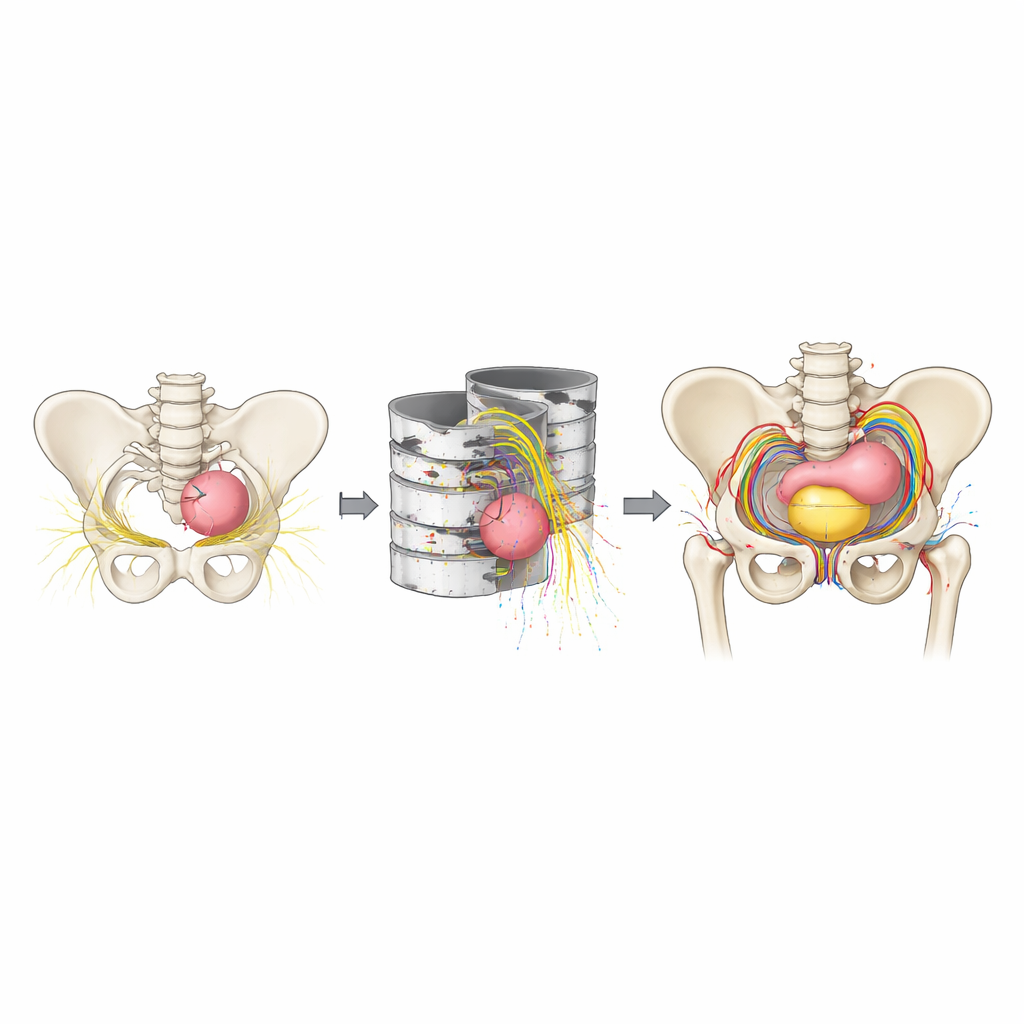
Het speelveld egaliseren in de operatiekamer
Een intrigerend patroon kwam naar voren toen de onderzoekers de groepen vergeleken. Met alleen 2D‑beeldvorming rapporteerden opleidende chirurgen en ervaren chirurgen vergelijkbaar vertrouwen in het herkennen van bekkenanatomie, ondanks grote verschillen in praktijkervaring. Met 3D‑modellen stegen de scores van alle drie de groepen — van leken tot experts — en convergeerden ze naar vergelijkbaar hoge niveaus. De auteurs suggereren dat 3D‑visualisatie kan fungeren als een soort “gemeenschappelijke taal”, die de kloof tussen nieuwelingen en experts verkleint en gesprekken tussen families, studenten en chirurgen meer baseert op een gedeeld mentaal beeld van de anatomie van het kind. Chirurgen gaven ook sterke bereidheid aan om deze technologie te leren en te adopteren, vooral nu nieuwere geautomatiseerde tools de tijd en kosten voor het genereren van dergelijke modellen hebben verlaagd.
Wat dit betekent voor kinderen en hun families
De studie toont aan dat mensen 3D‑modellen van pediatrische bekkentumoren als duidelijker en nuttiger ervaren dan standaard platte beelden voor het begrijpen van anatomie, het plannen van de operatie en het communiceren van risico’s en doelen. De auteurs benadrukken echter dat deze resultaten gebaseerd zijn op vragenlijsten en niet op harde klinische uitkomsten: de studie meet niet of operaties daadwerkelijk veiliger, sneller of preciezer werden. Toekomstig onderzoek zal moeten testen of het gebruik van 3D‑beeldvorming complicatiepercentages, zenuwbehoud of herstel verandert, en of de extra kosten gerechtvaardigd zijn. Vooralsnog biedt dit werk bemoedigend bewijs dat het omzetten van complexe scans in intuïtieve 3D‑beelden moeilijke gesprekken en delicate ingrepen iets begrijpelijker kan maken — en mogelijk, na verloop van tijd, iets veiliger — voor kinderen met bekkentumoren.
Bronvermelding: Pio, L., Kassir, R., La Barbera, G. et al. 3D imaging contribution in pediatric surgical oncology: a multi-stakeholder assessment study. Sci Rep 16, 14264 (2026). https://doi.org/10.1038/s41598-026-44543-z
Trefwoorden: 3D medische beeldvorming, kinderkankerchirurgie, bekkentumoren, chirurgische planning, patiënteneducatie