Clear Sky Science · fr
Contribution de l’imagerie 3D en oncologie chirurgicale pédiatrique : une étude d’évaluation multi‑parties prenantes
Voir l’intérieur du corps en trois dimensions
Lorsqu’un enfant doit être opéré pour une tumeur en profondeur du pelvis, les familles et les médecins sont confrontés à des décisions à la fois urgentes et angoissantes. Pourtant, les images médicales qui guident généralement ces interventions apparaissent comme des coupes plates en noir et blanc, difficiles à interpréter — même pour les chirurgiens, et a fortiori pour les parents. Cette étude examine si des modèles tridimensionnels (3D) réalistes, construits à partir d’IRM, peuvent rendre les tumeurs pelviennes et les organes environnants plus faciles à comprendre pour tous, des familles en consultation aux chirurgiens chevronnés au bloc opératoire.
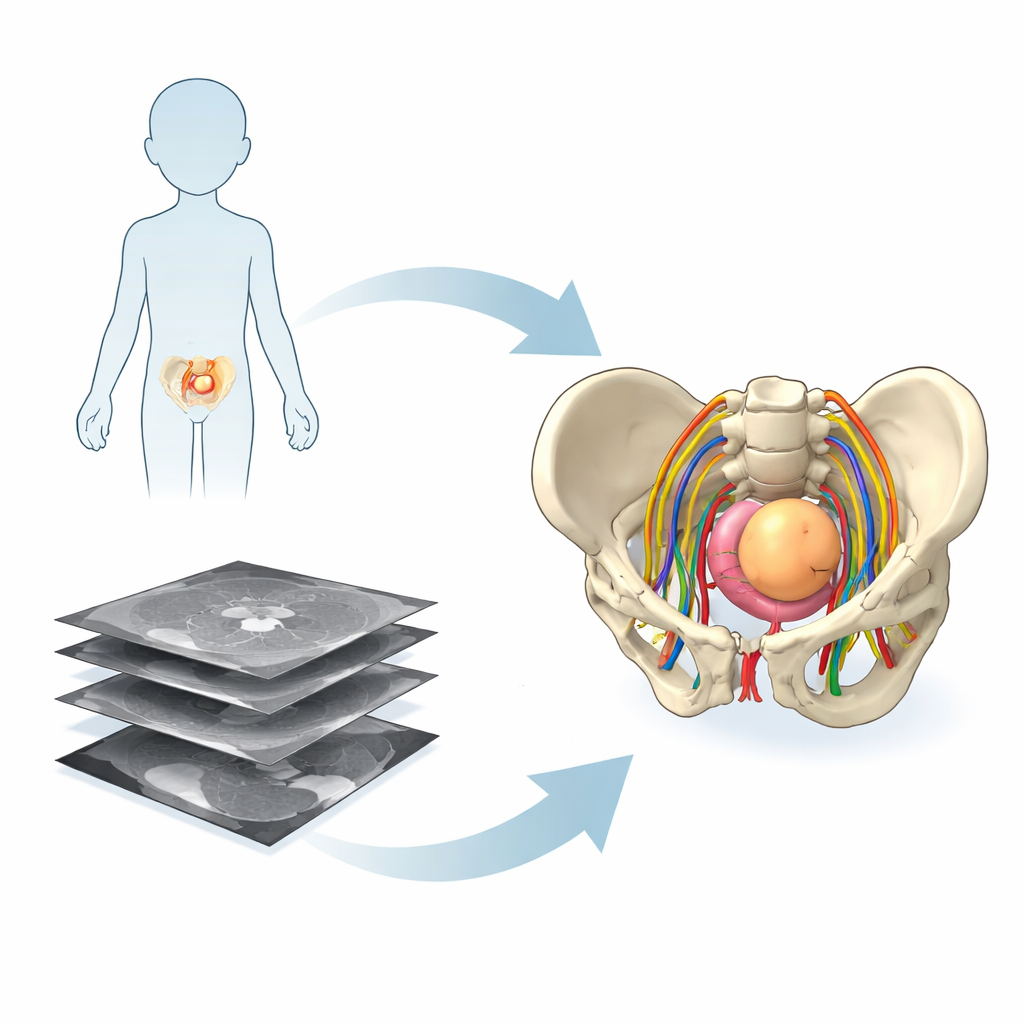
Des coupes planes aux modèles 3D
Les examens traditionnels comme l’IRM montrent le corps sous forme d’empilements de fines images bidimensionnelles. Les radiologues sont formés à reconstituer mentalement ces coupes en une image 3D, mais ce « travail de puzzle » mental est exigeant, en particulier dans l’anatomie encombrée du pelvis d’un enfant où nerfs, vaisseaux sanguins, vessie, rectum, os et tumeur se disputent l’espace. L’équipe de recherche en France a utilisé des outils avancés de traitement d’image et d’intelligence artificielle pour transformer des IRM standard et une séquence spéciale de cartographie nerveuse en modèles 3D spécifiques au patient. Ces modèles comprenaient non seulement les os et les organes, mais aussi les fibres nerveuses délicates, cruciales pour préserver les fonctions vésicale, intestinale et des membres après la chirurgie.
Voix de patients, d’apprenants et d’experts
Pour évaluer l’utilité de ces modèles 3D dans la vie réelle, les investigateurs ont interrogé trois groupes à travers la France : des adultes sans formation médicale, des chirurgiens en formation et quelques médecins non chirurgiens, et des chirurgiens pédiatriques expérimentés. Tous les participants ont regardé de courtes présentations vidéo de cinq cas réels de tumeurs pelviennes chez l’enfant. Chaque cas était présenté deux fois — d’abord avec des images IRM 2D conventionnelles puis avec des reconstructions 3D, ou inversement dans un ordre aléatoire. Après chaque format, les spectateurs ont évalué leur compréhension perçue de l’anatomie, des objectifs et des risques chirurgicaux et, pour les non‑experts, dans quelle mesure les images les rassuraient ou les inquiétaient.
Images plus claires, meilleure compréhension
Dans les trois groupes, la compréhension auto‑rapportée s’est améliorée de façon marquée lorsque des images 3D ont été utilisées. Les personnes sans formation médicale sont passées de scores moyens avec les scans 2D à des scores proches du maximum avec les modèles 3D, notamment pour comprendre la nature de la maladie, ce que les chirurgiens prévoyaient de faire et quelles complications pouvaient survenir. Fait important, voir davantage de détails n’a pas augmenté leur anxiété ; au contraire, ils se sont dits plus rassurés. Les apprenants ont aussi signalé une vision plus claire des structures clés — vaisseaux, nerfs et limites tumorales — et une meilleure idée du déroulement de l’intervention. Les chirurgiens seniors, qui obtenaient déjà de bons résultats avec les images 2D, ont néanmoins signalé des gains significatifs pour la planification des opérations, l’évaluation des risques, la visualisation de l’anatomie avant et pendant la chirurgie et les échanges avec les familles sur ce à quoi s’attendre.
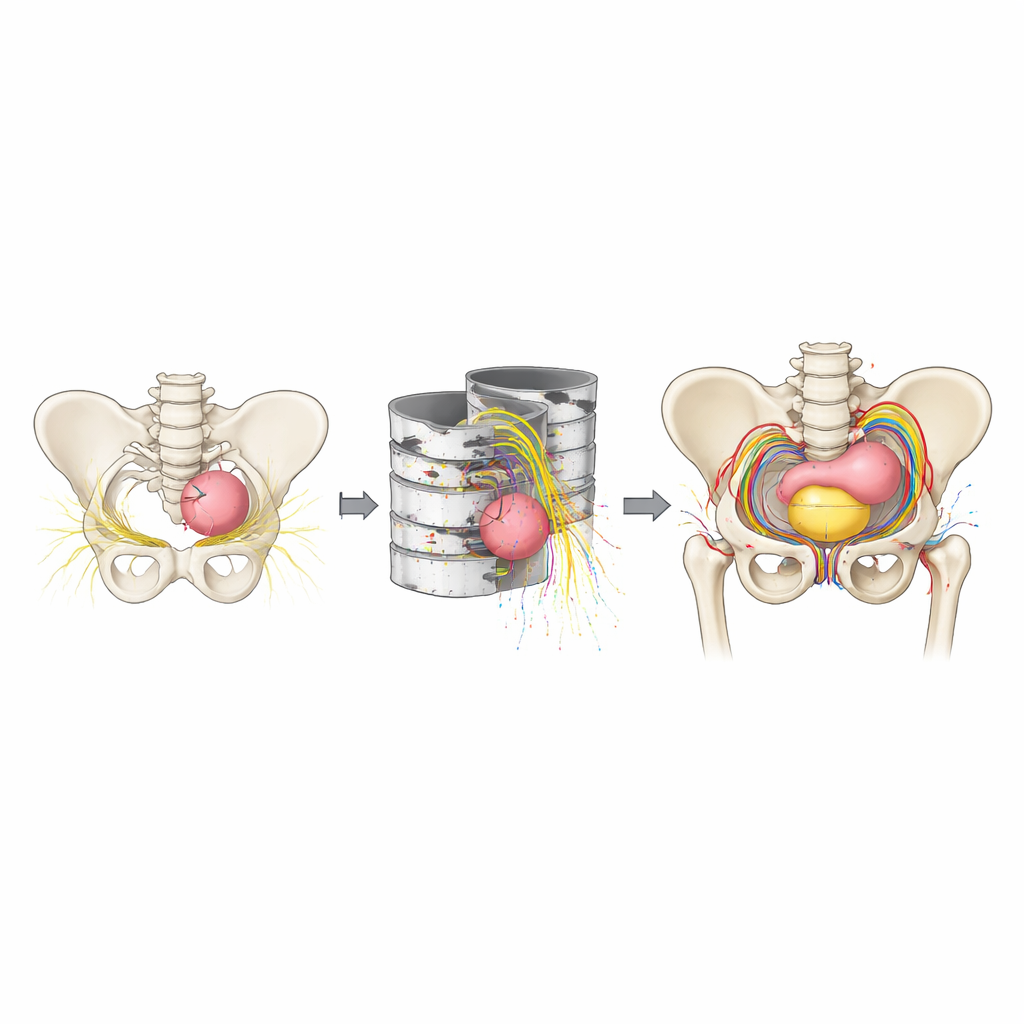
Réduire les écarts au bloc opératoire
Un pattern intéressant est apparu lorsque les chercheurs ont comparé les groupes. Avec l’imagerie 2D seule, les apprenants et les chirurgiens seniors ont déclaré des niveaux de confiance similaires dans la reconnaissance de l’anatomie pelvienne, malgré de grandes différences d’expérience pratique entre eux. Avec les modèles 3D, les scores des trois groupes — du grand public aux experts — ont augmenté et convergé vers des niveaux également élevés. Les auteurs suggèrent que la visualisation 3D peut agir comme une sorte de « langage commun », réduisant l’écart entre novices et experts et rendant les conversations entre familles, apprenants et chirurgiens plus fondées sur une image mentale partagée de l’anatomie de l’enfant. Les chirurgiens ont également exprimé une forte volonté d’apprendre et d’adopter cette technologie, d’autant plus que des outils automatisés récents ont réduit le temps et le coût de génération de tels modèles.
Que signifie cela pour les enfants et leurs familles
L’étude montre que les personnes perçoivent les modèles 3D de tumeurs pelviennes pédiatriques comme plus clairs et plus utiles que les images plates standard pour comprendre l’anatomie, planifier la chirurgie et communiquer les risques et objectifs. Cependant, les auteurs insistent sur le fait que ces résultats reposent sur des questionnaires et non sur des résultats cliniques matériels : l’étude n’a pas mesuré si les interventions étaient effectivement plus sûres, plus rapides ou plus précises. Des recherches ultérieures devront tester si l’utilisation de l’imagerie 3D modifie les taux de complications, la préservation nerveuse ou la récupération, et si le coût additionnel se justifie. Pour l’instant, ce travail apporte une preuve encourageante que transformer des examens complexes en images 3D intuitives pourrait rendre les conversations difficiles et les interventions délicates un peu plus compréhensibles — et peut‑être, avec le temps, un peu plus sûres — pour les enfants atteints de tumeurs pelviennes.
Citation: Pio, L., Kassir, R., La Barbera, G. et al. 3D imaging contribution in pediatric surgical oncology: a multi-stakeholder assessment study. Sci Rep 16, 14264 (2026). https://doi.org/10.1038/s41598-026-44543-z
Mots-clés: imagerie médicale 3D, chirurgie pédiatrique du cancer, tumeurs pelviennes, planification chirurgicale, éducation des patients