Clear Sky Science · de
Beitrag der 3D-Bildgebung in der pädiatrischen onkologischen Chirurgie: eine Multi-Stakeholder-Bewertungsstudie
Den Körper in drei Dimensionen sehen
Wenn ein Kind wegen eines tief im Becken gelegenen Tumors operiert werden muss, stehen Familien und Ärzte vor dringenden und beängstigenden Entscheidungen. Die medizinischen Bilder, die diese Eingriffe leiten, erscheinen jedoch meist als flache Schwarz‑Weiß‑Schnitte, die schwer zu interpretieren sein können – selbst für Chirurgen und erst recht für Eltern. Diese Studie untersucht, ob lebensnahe dreidimensionale (3D) Modelle, die aus MRT-Aufnahmen erstellt wurden, Beckentumoren und die umliegenden Organe für alle Beteiligten verständlicher machen können – von Familien in der Ambulanz bis zu erfahrenen Chirurgen im Operationssaal.
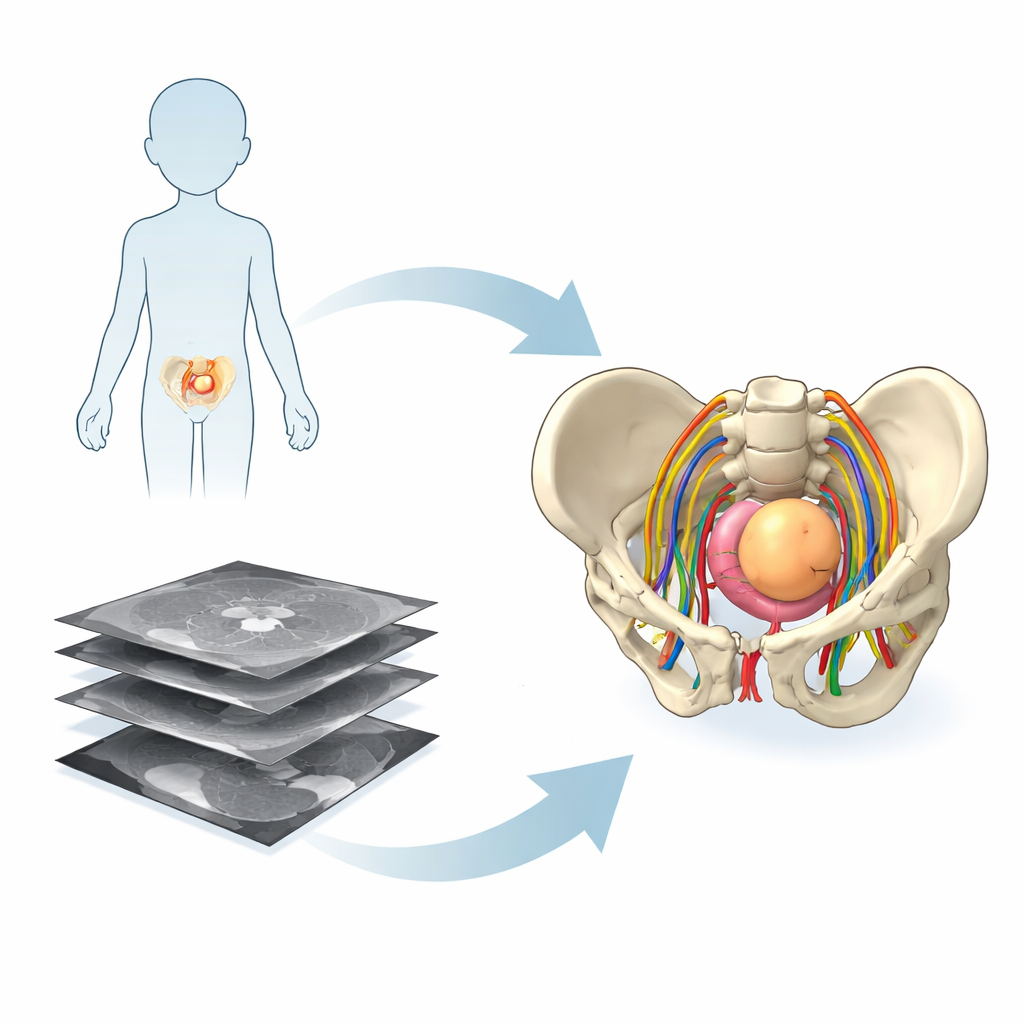
Von flachen Schnitten zu 3D-Modellen
Konventionelle Untersuchungen wie MRT zeigen den Körper als Stapel dünner, zweidimensionaler Bilder. Radiologen sind geschult, diese Schnitte mental zu einem 3D-Bild zusammenzusetzen, doch dieses gedankliche „Puzzle“ ist anspruchsvoll – besonders in der engen Anatomie des kindlichen Beckens, wo Nerven, Blutgefäße, Blase, Rektum, Knochen und Tumor um Platz konkurrieren. Das Forscherteam in Frankreich nutzte fortschrittliche Bildverarbeitungs- und künstliche Intelligenz‑Werkzeuge, um standardmäßige MRTs und eine spezielle Nervenkartierungssequenz in patientenspezifische 3D-Modelle zu verwandeln. Diese Modelle enthielten nicht nur Knochen und Organe, sondern auch die feinen Nervenfasern, die für den Erhalt von Blasen-, Darm- und Beinfunktionen nach der Operation entscheidend sind.
Stimmen von Patienten, Ausbildungsärzten und Experten
Um zu verstehen, wie nützlich diese 3D-Modelle im Alltag sein könnten, befragten die Untersucher drei Gruppen in Frankreich: Erwachsene ohne medizinische Ausbildung, chirurgische Assistenzärzte und einige Nicht‑Chirurgen sowie erfahrene Kinderchirurgen. Alle Teilnehmenden sahen kurze Videopräsentationen von fünf realen Fällen kindlicher Beckentumoren. Jeder Fall wurde zweimal gezeigt – zunächst mit konventionellen 2D‑MRT‑Bildern und dann mit 3D‑Rekonstruktionen, oder umgekehrt in zufälliger Reihenfolge. Nach jedem Format bewerteten die Zuschauer, wie gut sie die Anatomie, die Operationsziele und -risiken verstanden, und die Nicht‑Experten zusätzlich, ob die Bilder ihnen eher Sicherheit gaben oder Angst machten.
Deutlichere Bilder, besseres Verständnis
In allen drei Gruppen verbesserte sich das selbstberichtete Verständnis deutlich, wenn 3D-Bilder verwendet wurden. Personen ohne medizinische Vorkenntnisse stiegen von mittleren Werten mit 2D-Aufnahmen zu nahezu Höchstwerten mit 3D-Modellen, insbesondere hinsichtlich des Verständnisses der Erkrankung, der geplanten Eingriffe und möglicher Komplikationen. Bedeutenderweise verstärkte die höhere Detailgenauigkeit nicht ihre Angst; stattdessen gaben sie an, sich eher beruhigt zu fühlen. Assistenzärzte berichteten ebenfalls von klareren Ansichten wichtiger Strukturen – Gefäße, Nerven und Tumorränder – und einem besseren Gefühl dafür, wie der Eingriff ablaufen würde. Erfahrene Chirurgen, die mit 2D‑Bildern bereits hohe Bewertungen erzielten, berichteten dennoch von spürbaren Verbesserungen bei der Operationsplanung, der Risikoeinschätzung, der Vorstellungsfähigkeit der Anatomie vor und während der Operation sowie beim Gespräch mit Familien über die Erwartungen.
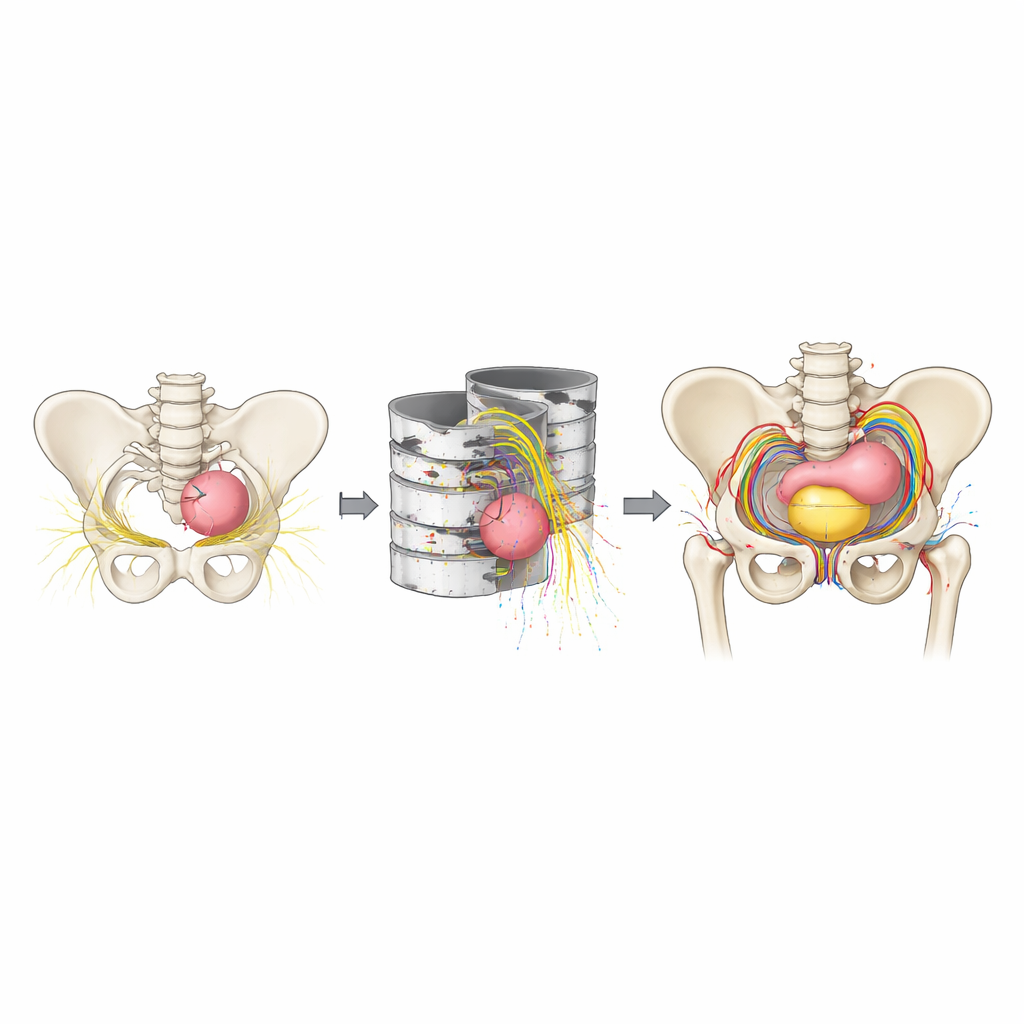
Das Feld im Operationssaal anheben
Ein interessantes Muster zeigte sich beim Vergleich der Gruppen. Mit reiner 2D‑Bildgebung gaben Assistenzärzte und erfahrene Chirurgen ähnliche Sicherheit bei der Erkennung der Beckenanatomie an, obwohl sich ihre praktische Erfahrung stark unterscheidet. Mit 3D‑Modellen stiegen die Werte aller drei Gruppen – von Laien bis zu Experten – und näherten sich ähnlich hohen Niveaus an. Die Autoren vermuten, dass die 3D‑Visualisierung als eine Art „gemeinsame Sprache“ wirken könnte, die die Lücke zwischen Einsteigern und Experten verkleinert und Gespräche zwischen Familien, Auszubildenden und Chirurgen auf einem gemeinsamen mentalen Bild der kindlichen Anatomie fundiert. Chirurgen äußerten zudem große Bereitschaft, diese Technologie zu erlernen und zu übernehmen, insbesondere da neuere automatisierte Werkzeuge Zeitaufwand und Kosten für die Erstellung solcher Modelle gesenkt haben.
Was das für Kinder und ihre Familien bedeutet
Die Studie zeigt, dass 3D-Modelle pädiatrischer Beckentumoren von den Beteiligten als klarer und hilfreicher wahrgenommen werden als herkömmliche flache Bilder, wenn es um das Verständnis der Anatomie, die Operationsplanung und die Kommunikation von Risiken und Zielen geht. Die Autoren betonen jedoch, dass diese Ergebnisse auf Fragebögen beruhen und nicht auf harten klinischen Endpunkten: Es wurde nicht gemessen, ob Operationen tatsächlich sicherer, schneller oder präziser wurden. Zukünftige Forschung muss prüfen, ob der Einsatz von 3D-Bildgebung Komplikationsraten, Nervenerhalt oder Erholungsverläufe verändert und ob die zusätzlichen Kosten gerechtfertigt sind. Für den Moment liefert die Arbeit ermutigende Hinweise darauf, dass die Umwandlung komplexer Aufnahmen in intuitive 3D‑Darstellungen schwierige Gespräche und heikle Eingriffe für Kinder mit Beckentumoren verständlicher machen und mit der Zeit möglicherweise sicherer gestalten könnte.
Zitation: Pio, L., Kassir, R., La Barbera, G. et al. 3D imaging contribution in pediatric surgical oncology: a multi-stakeholder assessment study. Sci Rep 16, 14264 (2026). https://doi.org/10.1038/s41598-026-44543-z
Schlüsselwörter: 3D medizinische Bildgebung, pädiatrische Krebschirurgie, Beckentumoren, Operationsplanung, Patientenaufklärung