Clear Sky Science · nl
ZFP148 is een transcriptierepressor van de differentiatie van cytolytische effector CD8+-T-cellen
Helpen dat de moordenaars van het lichaam hun werk doen
Ons immuunsysteem vertrouwt op gespecialiseerde "killer" T-cellen om door virus geïnfecteerde en kankercellen op te sporen. Maar in langdurige gevechten tegen chronische infecties of tumoren raken deze cellen vaak vermoeid en verliezen ze hun effectiviteit. Deze studie onthult een moleculaire rem, een eiwit genaamd ZFP148, dat de killercapaciteit van deze T-cellen onderdrukt. Door deze rem bij muizen weg te nemen en menselijke kankers te onderzoeken, laten de onderzoekers zien hoe je het natuurlijke vermogen van het immuunsysteem om ziekte onder controle te houden kunt versterken en de respons op moderne kankerimmunotherapieën kunt verbeteren.
Wanneer moordenaars moe worden
Bij chronische infecties en kanker staan cytotoxische CD8+-T-cellen voortdurend bloot aan hun doelwitten. Na verloop van tijd belanden veel van hen in een toestand die bekendstaat als uitputting, waarbij ze remmende moleculen tot expressie brengen en geleidelijk hun vermogen om te delen en te doden verliezen. Een kleinere groep van "progenitor"-cellen kan zich nog wel vernieuwen en levert óf uitgeputte cellen óf zeer destructieve effectorcellen die uitblinken in het vernietigen van geïnfecteerde of kwaadaardige cellen. Begrijpen wat deze afweging — richting krachtige effectors of richting uitputting — beïnvloedt is een centrale vraag voor het verbeteren van vaccins en immunotherapie.
Een nieuwe moleculaire rem komt in beeld
Het team richtte zich op ZFP148, een DNA-bindend eiwit dat eerder in andere celtypen is bestudeerd maar niet goed begrepen werd in killer T-cellen. Zij vonden dat ZFP148 het meest voorkomt in progenitor CD8+-T-cellen en afneemt zodra cellen óf kortlevende effectors óf uitgeputte cellen worden. Met een muismodel van chronische virusinfectie verwijderden ze ZFP148 selectief uit CD8+-T-cellen. Zonder dit molecuul produceerden de dieren een grotere voorraad cytolytische effectorcellen — rijk aan celvernietigende enzymen — en een kleinere voorraad uitgeputte cellen. Deze effectorcellen circuleerden ook gemakkelijker door het lichaam en toonden sterkere tumorcelverwoesting in laboratoriumtesten.
Het genetische bedieningspaneel herschakelen
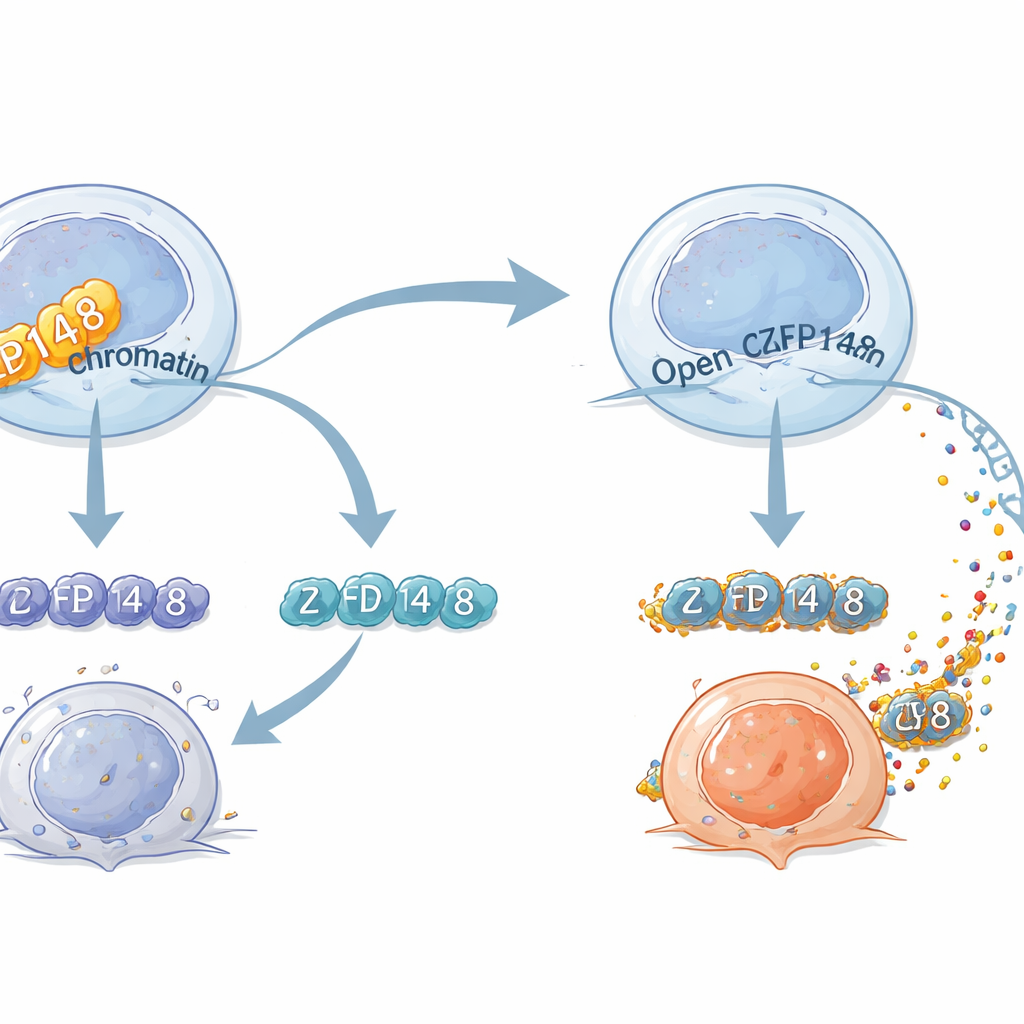
Om te begrijpen hoe ZFP148 het gedrag van T-cellen herschikt, combineerden de onderzoekers single-cell RNA-sequencing (welke genen zijn actief) met single-cell chromatinprofilering (welke DNA-regio's openstaan). Bij normale muizen hield ZFP148 regio's die effectorprogramma's aansturen relatief gesloten, terwijl het patronen begunstigde die samenhingen met stamachtige of uitgeputte toestanden. In afwezigheid van ZFP148 werden DNA-regio's die effector-moleculen en natural-killer-achtige eigenschappen reguleren toegankelijker, en verschuift de genactiviteit van de cellen naar een sterk cytotoxische identiteit. Een belangrijk doel bleek KLF2, een ander eiwit dat de generatie en migratie van effector-T-cellen ondersteunt. ZFP148 bond fysiek aan een regulatoir segment nabij het Klf2-gen en onderdrukte de activiteit ervan. Het wegnemen van óf KLF2 óf dat specifieke DNA-element wist de effectorversterkende voordelen van ZFP148-verlies uit, wat aantoont dat een ZFP148–KLF2-as fungeert als een centrale schakel voor T-celfate.
Immunotherapie superchargen
De onderzoekers gingen vervolgens naar kankermodellen. Bij muizen met darmtumoren toonden tumor-infiltrerende CD8+-T-cellen zonder ZFP148 sterkere activeringsmarkers en meer van die krachtige, met granules gevulde effectorcellen. Op zichzelf verbeterden deze veranderingen de tumorcontrole matig. Maar in combinatie met een antilichaam dat de immuunrem PD-1 blokkeert — een veelgebruikte kankerimmunotherapie — waren de voordelen opvallend. De tumoren krompen meer en de muizen leefden langer wanneer hun CD8+-T-cellen geen ZFP148 hadden, vergeleken met alleen PD-1-blokkade. De verbeterde respons hing samen met een uitgebreide populatie snel delende, sterk cytotoxische T-cellen in de tumor-microomgeving.
aanwijzingen uit menselijke tumoren
Om te testen of dezelfde principes voor mensen gelden, heranalyseerden de auteurs grote verzamelingen single-cell data uit menselijke kankers en voerden ze genbewerking uit in humane T-cellen in het laboratorium. Tumor-infiltrerende CD8+-T-cellen met lage niveaus van het menselijke tegenhanger-eiwit ZNF148 brachten meer effector-moleculen en natural-killer-achtige receptoren tot expressie, en scoorden hoger op signaturen van cytotoxische activiteit en T-celreceptor-signalisatie. Experimenteel verminderen van ZNF148 in menselijke CD8+-T-cellen verhoogde de productie van belangrijke ontstekings- en doodsfeitende factoren. In meerdere kankercohorten leefden patiënten van wie de tumoren lagere ZNF148-niveaus hadden, of wier T-cellen een "ZFP148-loss-achtig" genpatroon vertoonden, doorgaans langer en reageerden beter op checkpointtherapieën zoals PD-1- of CTLA-4-blokkade.
Waarom dit belangrijk is voor toekomstige behandelingen
Dit werk positioneert ZFP148 als een geconserveerde moleculaire checkpoint die killer-T-cellen wegstuurt van het worden van volwaardige aanvallers. Door KLF2 te onderdrukken en sleutel-DNA-regio's gesloten te houden, beperkt ZFP148 de vorming en expansie van de meest effectieve kanker- en virusbestrijdende cellen. Bij muizen versterkt het uitschakelen van deze rem de voordelen van bestaande PD-1-gebaseerde immunotherapieën, en patronen gezien in menselijke tumoren suggereren dat dezelfde strategie kan helpen patiënten te identificeren die waarschijnlijker zullen reageren — of kan dienen als een nieuw doelwit voor geneesmiddelen die het immuunsysteem willen versterken. Simpel gezegd: het terugschakelen van ZFP148 kan helpen dat de moordenaars van ons lichaam langer energiek blijven en harder hun doel treffen.
Bronvermelding: Xiao, T., Chen, X., Song, NJ. et al. ZFP148 is a transcriptional repressor of cytolytic effector CD8+ T cell differentiation. Nat Immunol 27, 827–840 (2026). https://doi.org/10.1038/s41590-026-02461-2
Trefwoorden: CD8 T-cellen, T-cel uitputting, kankerimmunotherapie, transcriptiefactoren, chronische infectie