Clear Sky Science · nl
Een µ-opioïde-receptor superagonist-analgeticum met minimale bijwerkingen
Waarom een veiliger pijnstiller belangrijk is
De moderne geneeskunde leunt sterk op opioïde middelen om hevige pijn te verlichten, maar dezezelfde geneesmiddelen kunnen de ademhaling vertragen, afhankelijkheid veroorzaken en verslaving stimuleren. Deze studie beschrijft een nieuw in het laboratorium gemaakt opioïde, DFNZ genaamd, dat bij knaagdieren krachtig pijn verlicht en grotendeels de gevaarlijke effecten vermijdt die hedendaagse opioïden zo riskant maken. Als deze belofte zich bij mensen bevestigt, zou DFNZ de weg kunnen wijzen naar pijnbehandelingen die de opioïdecrisis niet aanwakkeren.
Een nieuwe wending in een gevaarlijke drugfamilie
DFNZ behoort tot de familie van “nitazenen”, een groep synthetische opioïden die recent in de illegale drugsvoorraad verscheen en vaak zelfs sterker is dan fentanyl. Eerdere nitazenen werden als geneesmiddelen verlaten omdat zeer kleine doses door het stilleggen van de ademhaling dodelijk konden zijn. Chemici hebben een dergelijk molecuul aangepast om DFNZ te creëren, dat nog steeds dezelfde pijnstillende receptor in de hersenen activeert—de µ-opioïde receptor—maar zich in het lichaam heel anders gedraagt. In buisproeven zette DFNZ deze receptor sterker aan dan een standaard laboratoriumopioïde, waardoor het de aanduiding “superagonist” kreeg. De echte verrassing kwam echter toen het team onderzocht hoe en waar DFNZ in levende dieren werkt.
Krachtige pijnverlichting zonder de gebruikelijke tol
Bij ratten en muizen gaf DFNZ sterke, dosisafhankelijke pijnverlichting in meerdere modellen, waaronder acute hittepijn en aanhoudende inflammatoire pijn. De effectieve doses waren vergelijkbaar met of lager dan die van gangbare medische opioïden. Toen dezelfde dieren echter werden getest op kenmerkende bijwerkingen, viel DFNZ op. Herhaalde behandeling leidde niet tot tolerantie (een afname van pijnstilling die tot hogere doseringen dwingt) of mechanische hypersensitiviteit (een verhoogde pijnreactie), problemen die vaak gezien worden bij middelen zoals fentanyl. Toen de onderzoekers na een week blootstelling gedwongen ontwenningsverschijnselen uitlokten met een opioïdeblocker, vertoonden met DFNZ voorbehandelde dieren veel mildere stressverschijnselen dan morfine-behandelde dieren, wat wijst op een zwakkere aanslag op de afhankelijkheidscircuits in de hersenen.
Hoe het middel uit problemen in de hersenen blijft
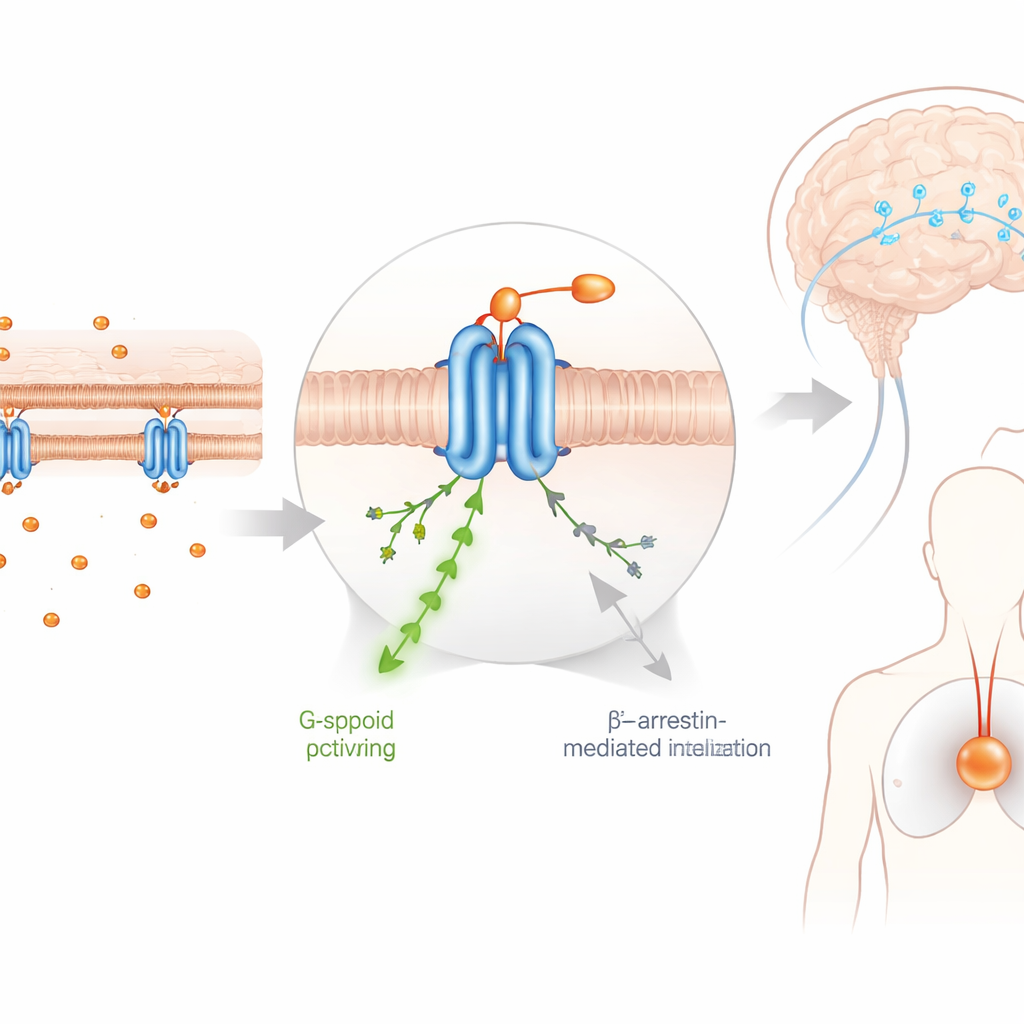
De sleutel tot DFNZ’ ongebruikelijke veiligheid lijkt te liggen in hoe het door de hersenen beweegt en ervan wordt buitengehouden. Beeldvorming en chemische metingen toonden aan dat DFNZ beperkte toegang tot hersenweefsel heeft omdat het actief naar buiten wordt gepompt door twee transportereiwitten die de bloed–hersenbarrière bewaken. Daardoor blijft, zelfs wanneer de bloedspiegels hoog genoeg zijn om pijn te blokkeren, de bezetting van µ-opioïde receptoren in belangrijke hersengebieden bescheiden. Bij deze therapeutische doses verlaagde DFNZ de zuurstofniveaus in een diep hersenstructuur die gekoppeld is aan ademhaling en beloning niet, terwijl fentanyl en een verwante nitazeen duidelijk hypoxie veroorzaakten. Pas wanneer de onderzoekers de transporters uitschakelden of DFNZ tot zeer hoge doses opvoerden, traden tekenen van zuurstofverlies in de hersenen op, wat het belang van dit "veiligheidsventiel" aan de grens tussen bloed en hersenen onderstreept.
Pijnverlichting loskoppelen van beloning
Opioïden zijn zo verslavend deels omdat ze sterk de dopaminesignalering in de beloningsbanen van de hersenen verhogen en door dieren gemakkelijk zelf worden toegediend. Met optische sensoren vond het team dat DFNZ slechts bescheiden, vertraagde veranderingen in dopamine-activiteit teweegbracht, waarbij trage, tonische signalen werden bevoordeeld boven de scherpe pieken die het middelengebruik waarschijnlijk versterken. In zelftoedieningsproeven werkten ratten wel om DFNZ te krijgen, maar veel minder ijverig dan voor heroïne of voor de verwante nitazeen FNZ. Toen het middel werd verwijderd, daalde het hendel aanslaan voor DFNZ vrijwel onmiddellijk, en hernieuwde blootstelling wakkerde het middelenzoekgedrag niet opnieuw aan. Moleculaire tests suggereerden een reden: DFNZ was minder effectief bij een specifieke receptorpartnerschap in het middenbrein (een complex van de µ-opioïde receptor met de galanin 1-receptor) dat helpt bij het aansturen van dopamineafgifte. Deze receptor-niveau selectiviteit lijkt DFNZ in staat te stellen pijn te dempen zonder sterk aan te slaan op de circuitry die hunkering en terugval onderbouwt.
Wat dit kan betekenen voor toekomstige behandelingen
Al met al dagen de bevindingen een langdurig geloof uit dat zeer krachtige µ-opioïde middelen onvermijdelijk gevaarlijk zijn. Bij knaagdieren combineert DFNZ sterke analgesie met minimale ademhalingsdepressie, weinig tolerantie of onthouding en verminderde versterking, terwijl het de activiteit in beloningscircuits dempt. Omdat het nog steeds enkele hersenreceptoren bereikt en mogelijk deels buiten de hersenen werkt, belichaamt DFNZ een nieuwe ontwerpstrategie: vormgeven aan hoe, wanneer en waar een opioïde zijn doel aanvalt, in plaats van simpelweg de sterkte op of neer te draaien. De auteurs stellen dat DFNZ—en vergelijkbare verbindingen die nog ontwikkeld moeten worden—verdere studie verdienen als potentiële pijnstillers en zelfs als langwerkende onderhoudsbehandelingen voor opioïdegebruiksstoornis, waarbij de voordelen van middelen zoals methadon worden geboden met een lager overdosisrisico.
Bronvermelding: Gomez, J.L., Ventriglia, E.N., Frangos, Z.J. et al. A µ-opioid receptor superagonist analgesic with minimal adverse effects. Nature 652, 1393–1404 (2026). https://doi.org/10.1038/s41586-026-10299-9
Trefwoorden: opioïde pijnstillers, mu-opioïde receptor, nitazenen, verslavingsrisico, dopaminesignaalgeving