Clear Sky Science · de
Ein µ‑Opioidrezeptor‑Superagonist als Analgetikum mit minimalen Nebenwirkungen
Warum ein sichereres Schmerzmittel wichtig ist
Die moderne Medizin stützt sich stark auf Opioide zur Linderung starker Schmerzen, doch dieselben Wirkstoffe können die Atmung dämpfen, Abhängigkeit verursachen und Sucht antreiben. Diese Studie beschreibt ein neues im Labor hergestelltes Opioid, genannt DFNZ, das Schmerzen bei Nagetieren kraftvoll lindert und gleichzeitig weitgehend die gefährlichen Effekte umgeht, die heutige Opioide so riskant machen. Hält das Potenzial beim Menschen, könnte DFNZ auf Behandlungen hinweisen, die Schmerzen wirksam bekämpfen, ohne die Opioidkrise weiter zu befeuern.
Eine neue Wendung bei einer gefährlichen Wirkstofffamilie
DFNZ gehört zur Familie der „Nitazene“, einer Gruppe synthetischer Opioide, die kürzlich im illegalen Drogenangebot aufgetaucht sind und oft noch stärker wirken als Fentanyl. Frühere Nitazene wurden als Medikamente fallengelassen, weil winzige Dosen tödlich sein konnten, indem sie die Atmung zum Stillstand brachten. Chemiker veränderten hier eine solche Verbindung, um DFNZ zu schaffen, das weiterhin denselben schmerzlindernden Rezeptor im Gehirn — den µ‑Opioidrezeptor — aktiviert, sich im Körper jedoch sehr unterschiedlich verhält. In In‑vitro‑Experimenten schaltete DFNZ diesen Rezeptor stärker ein als ein übliches Laboropioid und erhielt deshalb die Bezeichnung „Superagonist“. Die eigentliche Überraschung ergab sich jedoch, als das Team untersuchte, wie und wo DFNZ in lebenden Tieren wirkt.
Kraftvolle Schmerzlinderung ohne den üblichen Preis
Bei Ratten und Mäusen erzeugte DFNZ eine starke, dosisabhängige Schmerzreduktion in mehreren Modellen, darunter akuter Hitzeschmerz und anhaltender entzündlicher Schmerz. Die wirksamen Dosen waren ähnlich oder niedriger als die gängiger medizinischer Opioide. Wenn dieselben Tiere jedoch auf typische Nebenwirkungen getestet wurden, hob sich DFNZ deutlich ab. Wiederholte Behandlung führte nicht zu Toleranz (ein Nachlassen der Schmerzlinderung, das die Dosis erhöht) oder zu mechanischer Hypersensitivität (eine verstärkte Schmerzreaktion), Probleme, wie sie bei Wirkstoffen wie Fentanyl häufig auftreten. Wenn die Forscher nach einer Woche Exposition mit einem Opioidblocker einen Entzug erzwangen, zeigten die mit DFNZ vorbehandelten Tiere weit mildere Stressanzeichen als morphinbehandelte Tiere, was auf einen schwächeren Einfluss auf die abhängigkeitsspezifischen Schaltkreise im Gehirn hindeutet.
Wie das Mittel im Gehirn aus dem Schneider bleibt
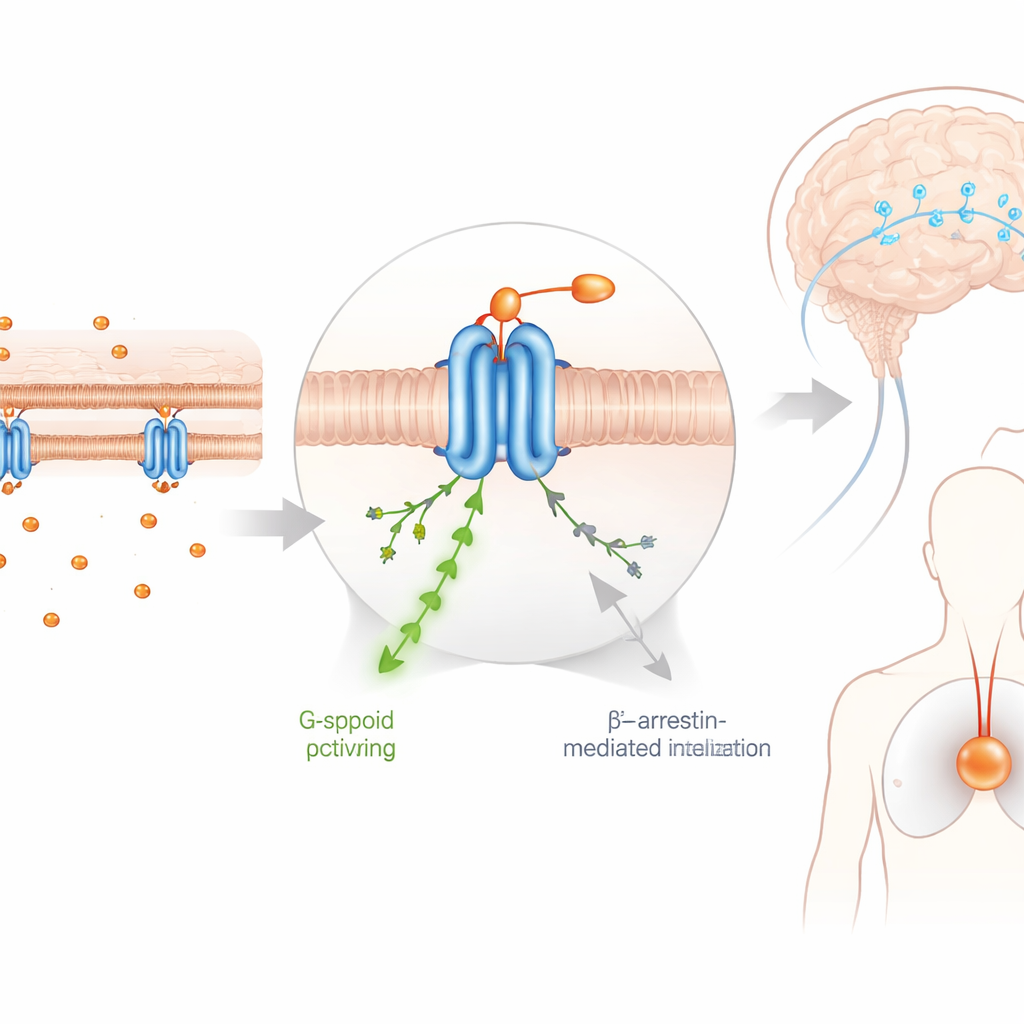
Der Schlüssel für DFNZs ungewöhnliche Sicherheit scheint darin zu liegen, wie es sich durch das Gehirn bewegt und davon ferngehalten wird. Bildgebung und chemische Messungen zeigten, dass DFNZ nur begrenzten Zugang zum Gehirngewebe hat, weil es aktiv von zwei Transporterproteinen herausgepumpt wird, die die Blut‑Hirn‑Schranke bewachen. Infolgedessen bleibt die Besetzung der µ‑Opioidrezeptoren in wichtigen Hirnregionen selbst bei Blutspiegeln, die Schmerzen blockieren, moderat. Bei diesen therapeutischen Dosen reduzierte DFNZ nicht den Sauerstoffgehalt in einer tiefen Hirnstruktur, die mit Atmung und Belohnung verbunden ist, während Fentanyl und ein verwandtes Nitazen klar Hypoxie auslösten. Erst wenn die Forscher die Transporter ausschalteten oder DFNZ in sehr hohen Dosen verabreichten, traten Anzeichen von Sauerstoffverlust im Gehirn auf, was die Bedeutung dieses „Sicherheitsventils“ an der Grenze zwischen Blut und Gehirn unterstreicht.
Schmerzlinderung von Belohnung entkoppeln
Opioide sind unter anderem deshalb so süchtig machend, weil sie die Dopamin‑Signalgebung in den Belohnungswegen des Gehirns stark verstärken und von Tieren bereitwillig selbst verabreicht werden. Mithilfe optischer Sensoren fand das Team, dass DFNZ nur mäßige, verzögerte Veränderungen der Dopaminaktivität auslöste und eher langsame, tonische Signale bevorzugte statt der scharfen Spitzen, die als Verstärker des Drogenkonsums gelten. In Selbstverabreichungsversuchen arbeiteten Ratten zwar für DFNZ, aber deutlich weniger intensiv als für Heroin oder das verwandte Nitazen FNZ. Wurde das Mittel entfernt, ließ das Hebeldrücken für DFNZ fast sofort nach, und eine erneute Exposition entfachte das Drogensuchen nicht wieder. Molekulare Tests deuteten auf einen Grund hin: DFNZ war weniger wirksam an einer spezifischen Rezeptorpartnerschaft im Mittelhirn (einem Komplex aus µ‑Opioidrezeptor und dem Galanin‑1‑Rezeptor), die die Dopaminausschüttung mitsteuert. Diese rezeptorebene Selektivität scheint DFNZ zu erlauben, Schmerzen zu dämpfen, ohne stark in die Schaltkreise einzugreifen, die Verlangen und Rückfall zugrunde liegen.
Was das für künftige Behandlungen bedeuten könnte
Insgesamt stellen die Ergebnisse die langgehegte Annahme infrage, dass hoch potente µ‑Opioide zwangsläufig gefährlich sein müssen. Bei Nagetieren kombiniert DFNZ starke Analgesie mit minimaler Atemdepression, kaum Toleranz oder Entzug und verringerter Verstärkung, während es die Aktivität in Belohnungsschaltkreisen dämpft. Weil es dennoch einige Rezeptoren im Gehirn erreicht und möglicherweise teilweise außerhalb des Gehirns wirkt, verkörpert DFNZ eine neue Designstrategie: zu gestalten, wie, wann und wo ein Opioid sein Ziel ansteuert, statt lediglich seine Stärke hoch- oder runterzudrehen. Die Autoren argumentieren, dass DFNZ — und ähnliche, noch zu entwickelnde Verbindungen — weitere Untersuchungen als potenzielle Schmerzmittel und sogar als langwirksame Erhaltungstherapien bei Opioidgebrauchsstörung verdienen könnten, indem sie die Vorteile von Medikamenten wie Methadon mit einem geringeren Überdosierungsrisiko verbinden.
Zitation: Gomez, J.L., Ventriglia, E.N., Frangos, Z.J. et al. A µ-opioid receptor superagonist analgesic with minimal adverse effects. Nature 652, 1393–1404 (2026). https://doi.org/10.1038/s41586-026-10299-9
Schlüsselwörter: Opioid‑Analgetika, µ‑Opioidrezeptor, Nitazene, Abhängigkeitsrisiko, Dopamin‑Signalübertragung