Clear Sky Science · nl
Gedeelde gensequenties en biochemische regelnetwerken die de ziekte van Parkinson en colitis ulcerosa verbinden
Waarom een darmziekte van belang kan zijn voor de gezondheid van de hersenen
Veel mensen zien de ziekte van Parkinson als een bewegings‑ en hersenaandoening, en colitis ulcerosa als een aandoening van de darmen. Deze studie stelt een verrassende vraag: zouden deze twee ogenschijnlijk verschillende aandoeningen een gemeenschappelijke oorsprong kunnen hebben in het immuunsysteem en de stressreacties van het lichaam? Door grote genomische en bloedgebaseerde datasets te doorzoeken, zochten de onderzoekers naar gedeelde moleculaire patronen die kunnen verklaren waarom mensen met colitis ulcerosa een verhoogd risico lijken te hebben op het ontwikkelen van de ziekte van Parkinson, en hoe darm en hersenen via ontsteking met elkaar verbonden kunnen zijn.
Zoeken naar gemeenschappelijke signalen in bloed
Het team begon met het verzamelen van informatie over duizenden genen die eerder in verband waren gebracht met de ziekte van Parkinson of colitis ulcerosa uit meerdere openbare databanken. Deze lijsten werden gecombineerd met real‑world metingen van welke genen in bloedcellen van patiënten en gezonde vrijwilligers omhoog of omlaag waren gereguleerd. Deze geïntegreerde aanpak leverde 320 “handtekening”-genen op die in beide aandoeningen voorkwamen. In plaats van zich te richten op één enkel gen beschouwden de onderzoekers deze groep als een gedeikt vingerafdruk van de twee ziekten, die vastlegt hoe het immuunsysteem en stressreacties in de bloedbaan veranderd zijn.
Een klein knooppunt van krachtige regelaars
Binnen deze gedeelde vingerafdruk onthulden computermodellen van eiwit‑interacties een nauw verbonden kern van slechts 10 genen. Veel daarvan, waaronder TNF, IL1B, IL6, BCL2 en CASP3, zijn bekende spelers in ontsteking en geprogrammeerde celdood. Ze vormen een soort regelcentrum dat kan beïnvloeden of cellen onder stress overleven of afsterven. Toen de auteurs onderzochten hoe goed elk van deze genen afzonderlijk patiënten van gezonde personen kon onderscheiden, vonden ze dat slechts enkelen consistente prestaties lieten zien over verschillende datasets. Dat betekent dat hoewel deze genen centraal in het netwerk staan, ze geen betrouwbare enkele diagnostische markers zijn—meer sleutelonderdelen in een complex mechanisme dan simpele aan/uit‑schakelaars.
Ontsteking, stress en de gut–brain axis
Om te begrijpen wat deze gedeelde genenset eigenlijk doet, onderzochten de onderzoekers bij welke biologische processen deze vooral betrokken is. De 320 genen wezen op reacties op microben, bacteriële toxines, oxidatieve stress (chemische slijtage van cellen) en veranderingen in vetgerelateerde routes. Een immuunroute met het signaal IL‑17 viel vooral sterk op bij colitis ulcerosa en iets minder sterk bij de ziekte van Parkinson. Toen ze deze patronen vergeleken met bloedgegevens van mensen met de ziekte van Alzheimer, verschenen dezelfde ontstekings‑ en vetgerelateerde thema’s niet, wat suggereert dat de Parkinson–colitis‑koppeling geen algemeen kenmerk is van hersenaandoeningen.
Verschuivingen in de afweercellen van het lichaam
De studie schatte ook de samenstelling van immuuncellen in het bloed. Bij de ziekte van Parkinson zagen de onderzoekers minder monocyten (een type witte bloedcel) en meer geactiveerde natural killer‑cellen, wat wijst op vroege activering van bepaalde aangeboren afweermechanismen. Bij colitis ulcerosa waren neutrofielen en monocyten verhoogd, samen met regulerende T‑cellen, terwijl behulpzame geheugen‑B‑cellen en bepaalde rustgevende macrofagen waren verminderd. Opvallend was dat een afname van geheugen‑B‑cellen in beide aandoeningen voorkwam, wat wijst op een gedeeld patroon van immuunonevenwicht. Verschillende kerngenen waren sterk gekoppeld aan deze verschuivingen, wat suggereert dat dezelfde ontstekingsschakelaars het immuunsysteem in darm en hersenen kunnen herbedraden.
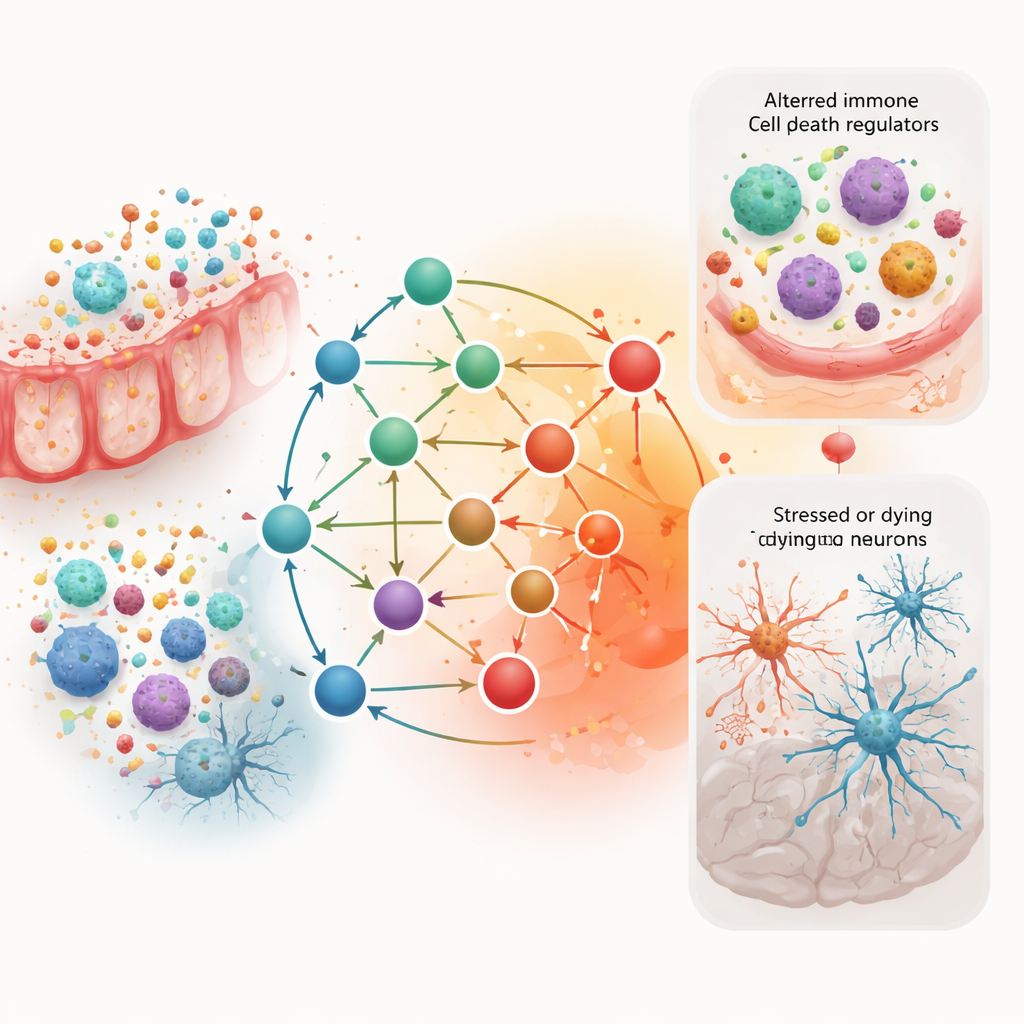
Regellaagjes en mogelijke behandelingen
Verdergaand brachten de onderzoekers in kaart hoe hogerliggende regelaars, zoals transcriptiefactoren en micro‑RNA’s, bovenop de 10 kerngenen liggen. Twee meesterregelaars, TP53 en JUN, kwamen naar voren als centrale knooppunten die stress‑ en ontstekingssignalen integreren. Een klein RNA‑molecuul genaamd miR‑21 leek meerdere kerngenen te beïnvloeden die betrokken zijn bij celoverleving en celdood. Ten slotte belichtten de auteurs door informatie over bekende chemicaliën en geneesmiddelen te overleggen milieutoxines die deze routes mogelijk verergeren en bestaande medicijnen—zoals sommige ontstekingsremmende middelen—die theoretisch zouden kunnen helpen deze systemen te herbepalen. Deze suggesties zijn vroeg en gebaseerd op netwerkpatronen, niet op klinische proeven.
Wat dit betekent voor patiënten
Samenvattend ondersteunt de studie het idee dat de ziekte van Parkinson en colitis ulcerosa een gemeenschappelijke achtergrond van chronische ontsteking en celstress delen, zichtbaar in het bloed als een verbonden netwerk van genen en immuunveranderingen. In plaats van een eenvoudige bloedtest aan te reiken om ziekte te voorspellen, schetst het werk een systeemniveau‑kader: een set moleculaire circuits die darmontsteking kunnen koppelen aan kwetsbaarheid van de hersenen via de gut–brain axis. Voor patiënten is de boodschap dat het beheersen van langlopende ontsteking in de darm en het begrijpen van de gevolgen door het hele lichaam mogelijk op termijn kan helpen bij het voorkomen of behandelen van bepaalde vormen van de ziekte van Parkinson, maar dat er nog veel experimenteel en klinisch werk nodig is voordat deze inzichten het dagelijks beleid kunnen sturen.
Bronvermelding: Sun, X., An, Z., Wang, S. et al. Shared gene signatures and biochemical regulatory networks linking Parkinson’s disease and ulcerative colitis. npj Parkinsons Dis. 12, 109 (2026). https://doi.org/10.1038/s41531-026-01374-z
Trefwoorden: gut–brain axis, ziekte van Parkinson, colitis ulcerosa, chronische ontsteking, immuunregulatie