Clear Sky Science · de
Geteilte Gen‑Signaturen und biochemische Regulationsnetzwerke, die Parkinson und Colitis ulcerosa verbinden
Warum eine Darmerkrankung für die Gehirngesundheit relevant sein könnte
Viele Menschen denken bei Morbus Parkinson an ein Bewegungs‑ und Gehirnproblem und bei Colitis ulcerosa an eine Darmerkrankung. Diese Studie stellt eine überraschende Frage: Könnten diese beiden sehr unterschiedlichen Erkrankungen gemeinsame Wurzeln in den Immun‑ und Stresssystemen des Körpers haben? Indem sie große genetische und blutbasierte Datensätze durchsuchten, suchten die Forscher nach gemeinsamen molekularen Mustern, die erklären könnten, warum Menschen mit Colitis ulcerosa offenbar ein erhöhtes Risiko für die Entwicklung von Parkinson haben und wie Darm und Gehirn über Entzündungsprozesse miteinander verbunden sein könnten.
Auf der Suche nach gemeinsamen Signalen im Blut
Das Team begann damit, Informationen zu Tausenden von Genen zu sammeln, die zuvor mit Morbus Parkinson oder Colitis ulcerosa in Verbindung gebracht worden waren, aus mehreren öffentlichen Datenbanken. Diese Kataloge kombinierten sie anschließend mit realen Messungen, welche Gene in Blutzellen von Patientinnen, Patienten und gesunden Freiwilligen hoch- oder runterreguliert waren. Dieser integrierte Ansatz führte zu 320 „Signatur“-Genen, die in beiden Erkrankungen auftauchten. Statt sich auf ein einzelnes Gen zu konzentrieren, betrachteten die Forschenden diese Gruppe als gemeinsamen Fingerabdruck der beiden Krankheiten, der widerspiegelt, wie Immunantworten und Stressreaktionen im Blut verändert sind.
Ein kleiner Knoten mächtiger Regulatoren
Innerhalb dieses gemeinsamen Fingerabdrucks zeigten Computermodelle der Protein‑Interaktionen einen eng vernetzten Kern von nur zehn Genen. Viele davon, darunter TNF, IL1B, IL6, BCL2 und CASP3, sind bekannte Akteure bei Entzündung und programmiertem Zelltod. Sie bilden eine Art Steuerzentrum, das beeinflussen kann, ob Zellen unter Stress überleben oder sterben. Als die Autorinnen und Autoren testeten, wie gut jedes dieser Gene für sich genommen Patientinnen und Patienten von Gesunden unterscheiden konnte, stellten sie fest, dass nur wenige in verschiedenen Datensätzen konstant zuverlässig waren. Das bedeutet: Obwohl diese Gene zentral im Netzwerk sitzen, sind sie keine verlässlichen Einzelmarker — eher wichtiges Getriebe in einer komplexen Maschine als einfache Ein‑Aus‑Schalter.
Entzündung, Stress und die Darm–Gehirn‑Achse
Um zu verstehen, was dieses gemeinsame Gen‑Set tatsächlich bewirkt, untersuchten die Forschenden, an welchen biologischen Prozessen es überwiegend beteiligt ist. Die 320 Gene deuteten auf Reaktionen gegen Mikroben, bakterielle Toxine, oxidativen Stress (chemische Abnutzung der Zellen) und Veränderungen in fettbezogenen Stoffwechselwegen hin. Ein Immunweg, an dem das Signal IL‑17 beteiligt ist, hob sich besonders stark bei Colitis ulcerosa und in abgeschwächter Form bei Morbus Parkinson hervor. Beim Vergleich dieser Muster mit Blutdaten von Menschen mit Alzheimer zeigten sich dieselben entzündlichen und fettbezogenen Themen nicht, was darauf hindeutet, dass die Verbindung zwischen Parkinson und Colitis nicht einfach eine generelle Eigenschaft von Hirnerkrankungen ist.
Verschiebungen der körpereigenen Abwehrzellen
Die Studie schätzte außerdem das Mischungsverhältnis der Immunzellen im Blut. Bei Morbus Parkinson beobachteten die Forschenden weniger Monozyten (eine Art weiße Blutzellen) und mehr aktivierte natürliche Killerzellen, was auf eine frühe Aktivierung bestimmter angeborener Abwehrmechanismen hindeutet. Bei Colitis ulcerosa waren Neutrophile und Monozyten vermehrt sowie regulatorische T‑Zellen, während hilfreiche Gedächtnis‑B‑Zellen und bestimmte beruhigende Makrophagen vermindert waren. Bemerkenswert war, dass ein Rückgang der Gedächtnis‑B‑Zellen in beiden Erkrankungen auftrat, was ein gemeinsames Muster der Immunungleichgewichte nahelegt. Mehrere der Kern‑Gene standen in enger Verbindung zu diesen Verschiebungen, was darauf hindeutet, dass dieselben entzündlichen Schalter die Immunlandschaft im Darm und Gehirn umgestalten könnten.
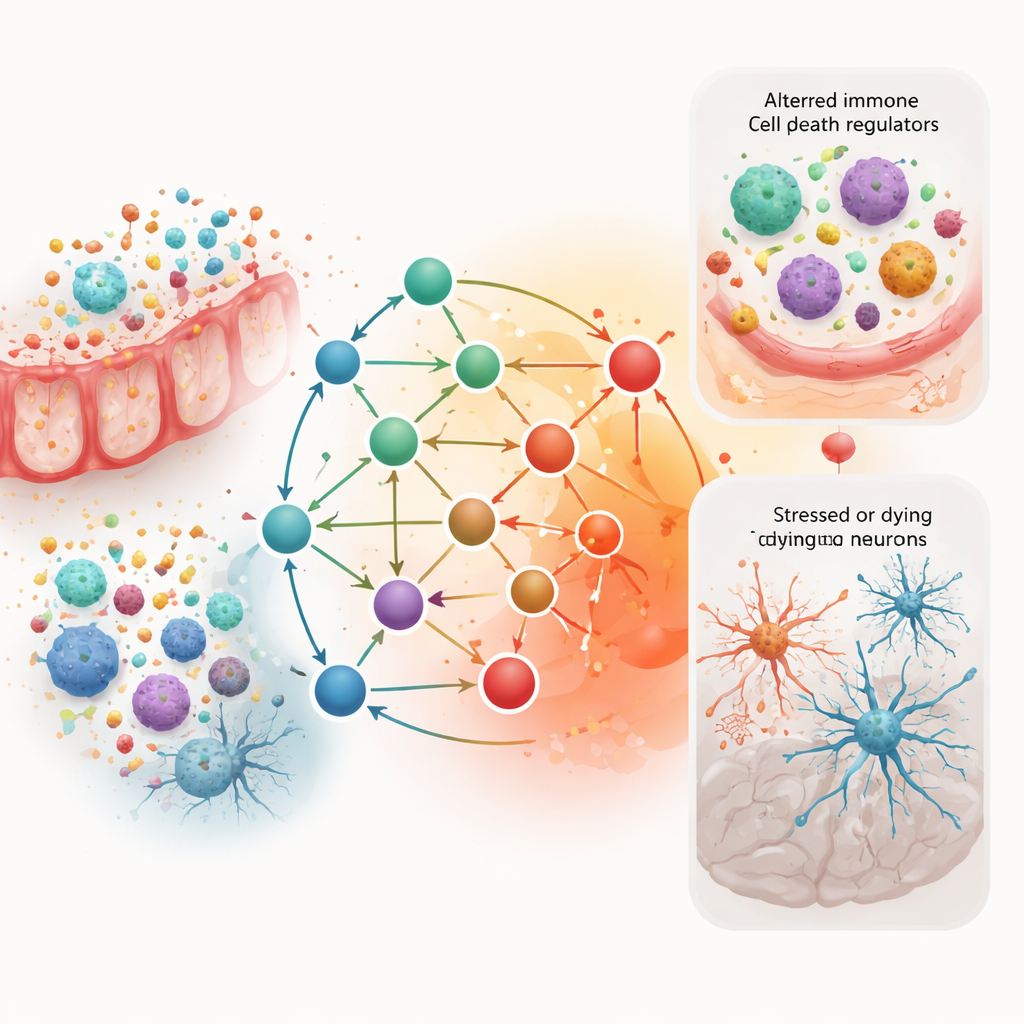
Kontrollebenen und mögliche Behandlungen
Tiefer gehend kartierten die Forschenden, wie höher aggregierte Regulatoren, wie Transkriptionsfaktoren und microRNAs, auf den zehn Kern‑Genen aufbauen. Zwei Master‑Kontrolleure, TP53 und JUN, traten als zentrale Hubs hervor, die Stress‑ und Entzündungssignale integrieren. Ein kleines RNA‑Molekül namens miR‑21 schien mehrere Kern‑Gene zu beeinflussen, die an Zellüberleben und ‑tod beteiligt sind. Durch das Überlagern von Informationen zu bekannten Chemikalien und Medikamenten hoben die Autorinnen und Autoren schließlich Umweltgifte hervor, die diese Pfade verschlechtern könnten, sowie bestehende Medikamente — etwa einige entzündungshemmende Mittel — die theoretisch helfen könnten, das Gleichgewicht wiederherzustellen. Diese Hinweise sind vorläufig und basieren nur auf Netzwerkmustern, nicht auf klinischen Studien.
Was das für Patientinnen und Patienten bedeutet
Insgesamt stützt die Studie die Idee, dass Morbus Parkinson und Colitis ulcerosa einen gemeinsamen Hintergrund aus chronischer Entzündung und Zellstress teilen, sichtbar im Blut als verbundenes Netzwerk aus Genen und Immunveränderungen. Statt einen einfachen Bluttest zur Vorhersage der Erkrankung zu liefern, skizziert die Arbeit einen System‑Rahmen: ein Set molekularer Schaltkreise, die Darmentzündung mit einer erhöhten Anfälligkeit des Gehirns entlang der Darm–Gehirn‑Achse verknüpfen könnten. Für Patientinnen und Patienten lautet die Botschaft, dass die Kontrolle langfristiger Entzündung im Darm und das Verständnis ihrer Auswirkungen im Körper eines Tages helfen könnten, bestimmte Formen von Parkinson zu verhindern oder zu behandeln — doch bis diese Erkenntnisse die klinische Praxis leiten können, sind noch viele experimentelle und klinische Studien nötig.
Zitation: Sun, X., An, Z., Wang, S. et al. Shared gene signatures and biochemical regulatory networks linking Parkinson’s disease and ulcerative colitis. npj Parkinsons Dis. 12, 109 (2026). https://doi.org/10.1038/s41531-026-01374-z
Schlüsselwörter: Darm–Gehirn‑Achse, Morbus Parkinson, Colitis ulcerosa, chronische Entzündung, Immunfehlregulation