Clear Sky Science · es
Firmas génicas compartidas y redes reguladoras bioquímicas que unen la enfermedad de Parkinson y la colitis ulcerosa
Por qué una enfermedad intestinal podría importar para la salud cerebral
Mucha gente considera la enfermedad de Parkinson como un trastorno del movimiento y del cerebro, y la colitis ulcerosa como un problema del intestino. Este estudio plantea una pregunta sorprendente: ¿podrían estas dos dolencias tan distintas compartir raíces comunes en los sistemas de inflamación y estrés del cuerpo? Al examinar grandes conjuntos de datos genéticos y sanguíneos, los investigadores buscaron patrones moleculares compartidos que podrían ayudar a explicar por qué las personas con colitis ulcerosa parecen tener un mayor riesgo de desarrollar la enfermedad de Parkinson y cómo el intestino y el cerebro podrían estar conectados a través de la inflamación.
Búsqueda de señales comunes en la sangre
El equipo comenzó recopilando información sobre miles de genes previamente asociados con la enfermedad de Parkinson o la colitis ulcerosa de varias bases de datos públicas. Luego combinaron estos catálogos con mediciones reales de qué genes estaban activados o silenciados en células sanguíneas de pacientes y voluntarios sanos. Este enfoque integrado dio como resultado 320 genes “firma” que aparecían en ambas condiciones. En lugar de centrarse en un solo gen, los investigadores trataron este conjunto como una huella compartida de las dos enfermedades, que captura cómo el sistema inmunitario y las respuestas al estrés están alteradas en la sangre.
Un pequeño núcleo de reguladores potentes
Dentro de esta huella compartida, modelos computacionales de interacción proteica revelaron un núcleo estrechamente conectado de solo 10 genes. Muchos de ellos, incluidos TNF, IL1B, IL6, BCL2 y CASP3, son actores bien conocidos en la inflamación y la muerte celular programada. Forman una especie de centro de control que puede influir en si las células sobreviven o mueren bajo estrés. Cuando los autores evaluaron la capacidad de cada uno de estos genes para distinguir, por sí solo, a pacientes de personas sanas, encontraron que solo unos pocos mostraban un rendimiento consistente en distintos conjuntos de datos. Esto significa que, aunque estos genes son centrales en la red, no son marcadores diagnósticos fiables por sí solos, sino más bien engranajes clave en una máquina compleja que interruptores sencillos de encendido/apagado.
Inflamación, estrés y el eje intestino–cerebro
Para entender qué hace realmente este conjunto compartido de genes, los investigadores examinaron en qué procesos biológicos está más implicado. Los 320 genes apuntaron a respuestas frente a microbios, toxinas bacterianas, estrés oxidativo (desgaste químico de las células) y alteraciones en vías relacionadas con los lípidos. Una vía inmunitaria que involucra una señal llamada IL‑17 destacó de forma especialmente marcada en la colitis ulcerosa y, en menor medida, en la enfermedad de Parkinson. Al comparar estos patrones con datos sanguíneos de personas con la enfermedad de Alzheimer, los mismos temas inflamatorios y relacionados con los lípidos no aparecieron, lo que sugiere que el vínculo Parkinson–colitis no es simplemente una característica genérica de los trastornos cerebrales.
Cambios en las células defensivas del organismo
El estudio también estimó la composición de las células inmunitarias circulantes en la sangre. En la enfermedad de Parkinson, los investigadores observaron menos monocitos (un tipo de glóbulo blanco) y más células asesinas naturales activadas, lo que sugiere una activación temprana de ciertas defensas innatas. En la colitis ulcerosa, aumentaron neutrófilos y monocitos, junto con células T reguladoras, mientras que descendieron las células B de memoria útiles y ciertos macrófagos calmantes. Notablemente, una caída en las células B de memoria apareció en ambas condiciones, insinuando un patrón compartido de desequilibrio inmunitario. Varios de los genes centrales se relacionaron estrechamente con estos cambios, lo que sugiere que los mismos interruptores inflamatorios podrían estar reconfigurando el panorama inmunitario en intestino y cerebro.
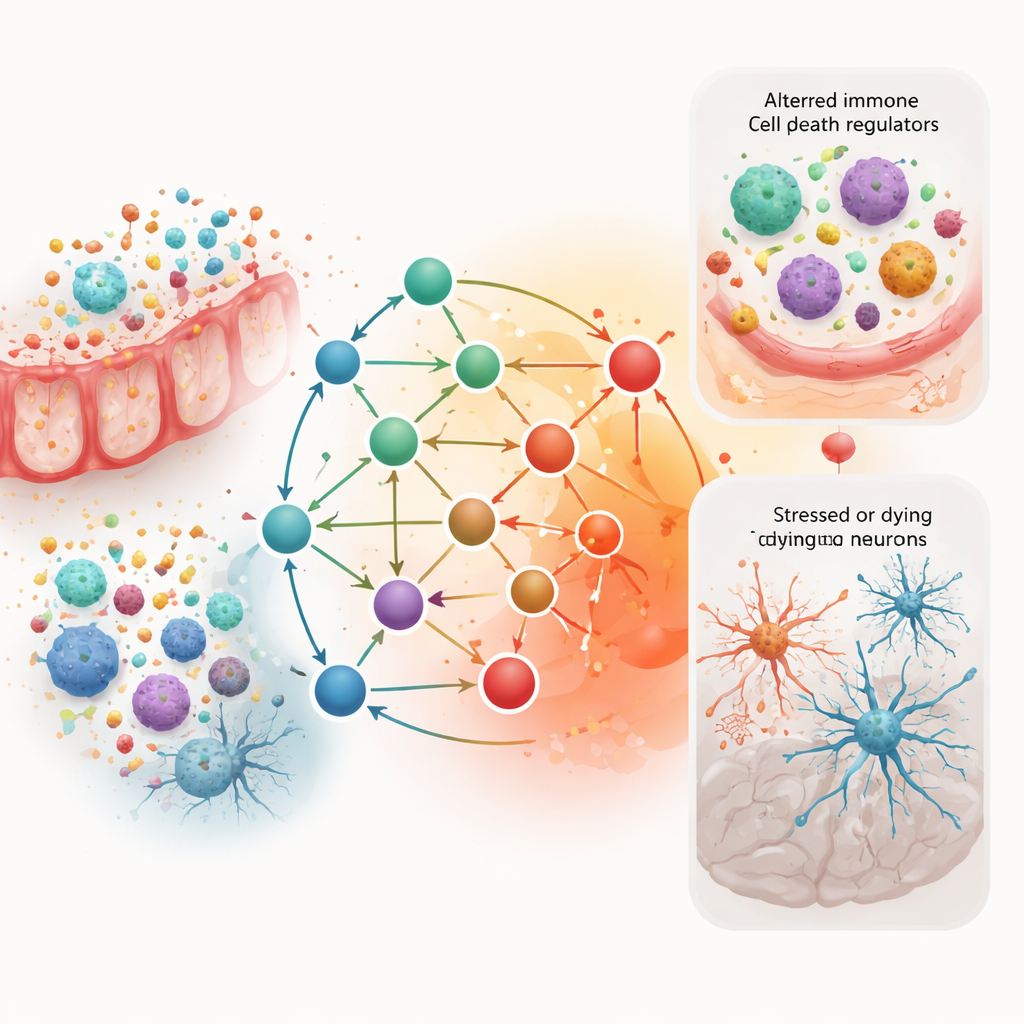
Capas de control y tratamientos potenciales
Profundizando, el equipo trazó cómo reguladores de nivel superior, como factores de transcripción y microARN, se sitúan por encima de los 10 genes centrales. Dos controladores maestros, TP53 y JUN, emergieron como centros que integran señales de estrés e inflamación. Una pequeña molécula de ARN llamada miR‑21 pareció influir en múltiples genes centrales implicados en la supervivencia y la muerte celular. Por último, al superponer información sobre compuestos químicos y fármacos conocidos, los autores destacaron toxinas ambientales que podrían empeorar estas vías y medicamentos existentes —como algunos agentes antiinflamatorios— que, en teoría, podrían ayudar a reequilibrarlas. Estas sugerencias son preliminares y se basan solo en patrones de red, no en ensayos clínicos.
Qué significa esto para los pacientes
En conjunto, el estudio respalda la idea de que la enfermedad de Parkinson y la colitis ulcerosa comparten un telón de fondo común de inflamación crónica y estrés celular, visible en la sangre como una red conectada de genes y cambios inmunitarios. En lugar de ofrecer un simple análisis de sangre para predecir la enfermedad, el trabajo traza un marco a nivel de sistemas: un conjunto de circuitos moleculares que podrían vincular la inflamación intestinal con la vulnerabilidad cerebral a lo largo del eje intestino–cerebro. Para los pacientes, el mensaje es que controlar la inflamación a largo plazo en el intestino y comprender sus efectos en todo el organismo podría algún día ayudar a prevenir o tratar ciertas formas de la enfermedad de Parkinson, pero aún se necesita mucho trabajo experimental y clínico antes de que estos hallazgos puedan guiar la atención diaria.
Cita: Sun, X., An, Z., Wang, S. et al. Shared gene signatures and biochemical regulatory networks linking Parkinson’s disease and ulcerative colitis. npj Parkinsons Dis. 12, 109 (2026). https://doi.org/10.1038/s41531-026-01374-z
Palabras clave: eje intestino–cerebro, enfermedad de Parkinson, colitis ulcerosa, inflamación crónica, disregulación inmunitaria