Clear Sky Science · nl
Elektronische patiëntendossiers gebruiken om de relatie tussen kolonisatiedruk en ziekenhuisverwerving van ziekteverwekkers te beoordelen
Waarom ziektekiemen van andere patiënten ertoe doen
Wie ooit in het ziekenhuis heeft gelegen heeft zich waarschijnlijk afgevraagd: kan ik iets oplopen van de patiënt in het bed naast me? Deze studie pakt die vraag aan met de digitale sporen van zorg die in elektronische patiëntendossiers achterblijven. De auteurs onderzoeken of het aantal mensen op een afdeling dat recent gevaarlijke bacteriën of andere microben droeg, invloed heeft op de kans dat een nieuwe patiënt diezelfde kiemen oppikt, nog voordat die een volwaardige infectie veroorzaken.
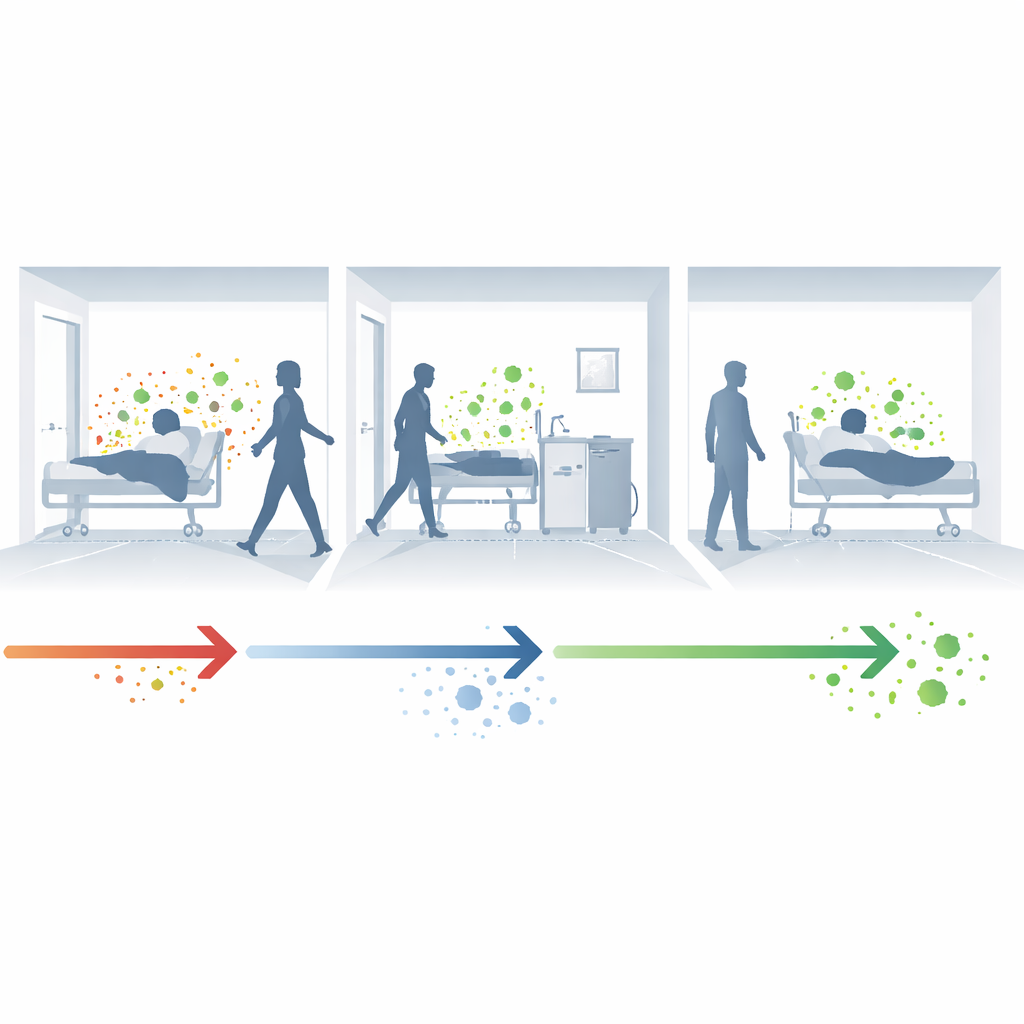
Hoe ziektekiemen zich geruisloos door ziekenhuizen verspreiden
In ziekenhuis verworven infecties beginnen vaak met een verborgen stap: kolonisatie. Een patiënt die een microbe draagt — bijvoorbeeld resistente bacteriën in de darmen of op de huid — voelt zich mogelijk niet ziek, maar stoot voortdurend organismen uit in de kamer en op apparatuur. Als personeel tussen patiënten beweegt of oppervlakken niet perfect worden gereinigd, kunnen deze organismen bij andere kwetsbare patiënten terechtkomen. Als de nieuwe gastheer verzwakt is of antibiotica krijgt, kan de koloniserende microbe omslaan in een ernstige infectie, waarmee een cyclus van persoon‑tot‑persoon en kamer‑tot‑persoon verspreiding wordt voltooid.
Ziekenhuisgegevens omzetten in een maat voor de bezetting door microben
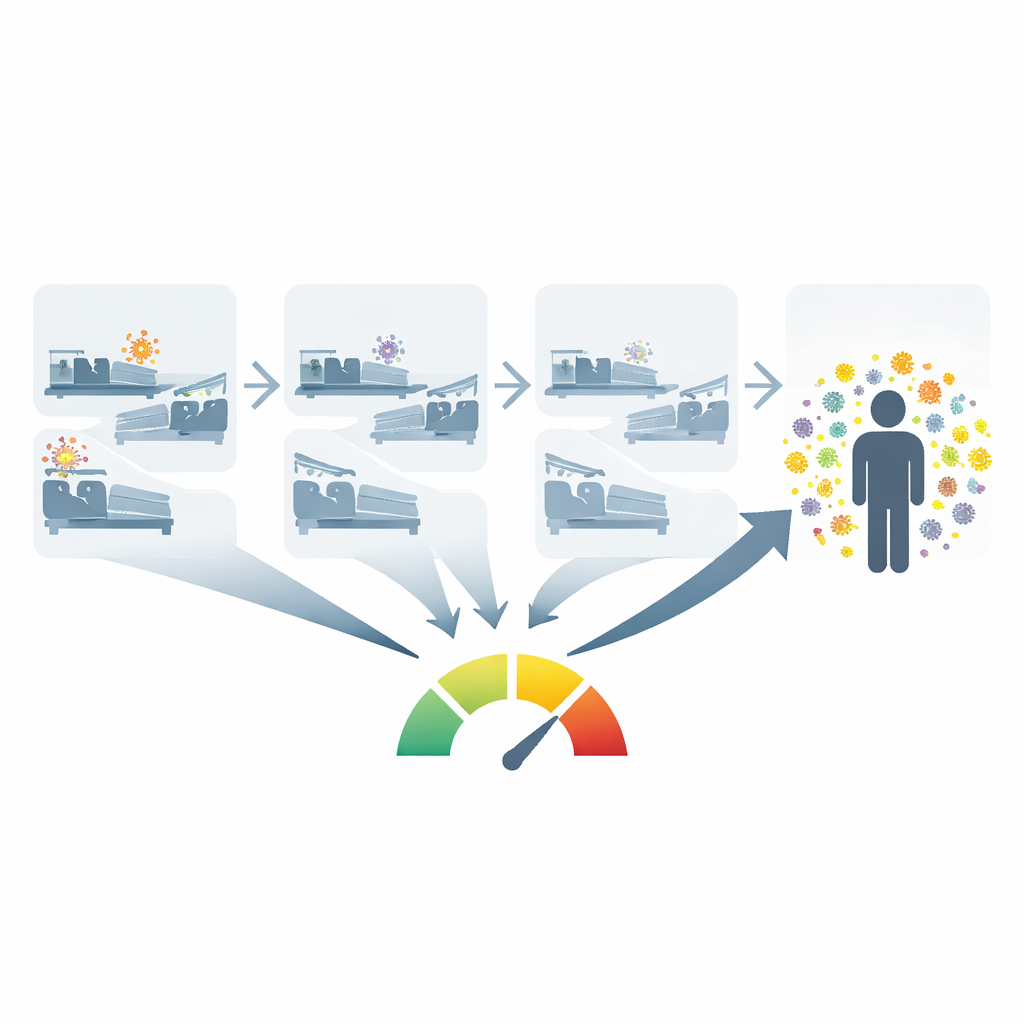
Iedere patiënt direct afnemen om te zien wie welke microbe draagt is kostbaar en gebeurt meestal alleen voor een beperkt aantal hoogrisico‑organismen op intensivecareafdelingen. In plaats daarvan ontwikkelden de onderzoekers een open‑source tool die bestaande gegevens uit het elektronische patiëntendossier gebruikt om iets te schatten dat zij kolonisatiedruk noemen: in wezen hoeveel mensen die een afdeling deelden recent een bepaalde pathogeen hadden, en hoe recent dat was. Voor elke nieuwe patiënt kijkt de tool terug over de voorgaande maanden naar andere patiënten op die afdeling, controleert de laboratoriumuitslagen en weegt microben die recent zijn aangetroffen zwaarder dan die van langer geleden. Dat levert voor elk organisme één getal op dat samenvat hoe verzadigd de afdeling was met die kiem.
Wat de studie in een groot zorgsysteem aantoonde
Met gegevens van meer dan 43.000 volwassen opgenomen patiënten in tien ziekenhuizen binnen één zorgsysteem over negen jaar vergeleek het team patiënten die tijdens hun opname een microbe nieuw verworven met zorgvuldig gematchte controles die dat niet deden. Ze bestudeerden 11 verschillende organismen, waaronder zowel geneesmiddel‑gevoelige als geneesmiddelresistente stammen die in de darmen, op de huid of in de omgeving voorkomen. Over dit brede spectrum was het patroon opvallend: wanneer de kolonisatiedruk voor een bepaald organisme hoger was, bleek de kans dat patiënten datzelfde organisme verworven hoger. Dit gold voor klassieke ziekenhuisbedreigingen zoals Clostridioides difficile, methicilline‑resistente Staphylococcus aureus en resistente Pseudomonas, maar ook voor veelvoorkomende, doorgaans beter behandelbare stammen.
Onverwachte duw‑ en trekbewegingen tussen verschillende microben
De analyse onthulde ook complexere ecologische effecten. In veel gevallen hing een hoge kolonisatiedruk van het ene organisme samen met een lagere kans om een ander op te lopen. Zo leken afdelingen met meer geneesmiddelresistente Pseudomonas minder nieuwe gevallen van een bepaalde darmbacterie te hebben. Deze inverse patronen kwamen het vaakst voor wanneer de microben de neiging hadden op verschillende lichaamslocaties te leven, wat suggereert dat competitie tussen soorten — of verschillen in kamerindeling, reinigingspraktijken of patiëntpopulaties — kan bepalen welke kiemen zich vestigen. De auteurs benadrukken dat hun strikte matching van patiënten op leeftijd, onderliggende ziekte en antibioticagebruik dit soort verstoring vermindert, maar niet volledig kan wegnemen.
Belofte en grenzen van voorspellen
Aangezien kolonisatiedruk eenvoudig uit routinematige dossiers te berekenen is, testte het team of het een praktisch risicovoorspellingssysteem kon aandrijven. Ze trainden moderne machine‑learningmodellen die kolonisatiedruk en een samenvatting van chronische aandoeningen van patiënten gebruikten om te voorspellen wie elk organisme zou verwerven. Hoewel de statistische associatie tussen kolonisatiedruk en verwerving duidelijk was, was het vermogen van de modellen om toekomstige gevallen correct te signaleren bescheiden. Dat suggereert dat kolonisatiedruk slechts één van de vele ingrediënten in infectierisico is, naast factoren zoals medische apparatuur, procedures en individuele immuunafweer die hier niet volledig werden vastgelegd.
Wat dit betekent voor patiënten en ziekenhuizen
Voor niet‑specialisten is de kernboodschap dat ziektekiemen niet alleen individuele patiënten volgen — ze hopen zich ook op in afdelingen en kamers en vormen het onzichtbare "microbioom‑weer" waar elke nieuwe patiënt in terechtkomt. Deze studie toont aan dat de recente geschiedenis van een afdeling, in termen van welke organismen daar aanwezig waren, meetbaar de kans verandert dat nieuwkomers diezelfde microben oppikken. Het benadrukt ook dat gewone, geneesmiddel‑gevoelige bacteriën, die vaak niet nauwkeurig worden gevolgd, verantwoordelijk zijn voor veel meer in ziekenhuizen verworven gevallen dan de sterk resistente stammen die de krantenkoppen halen. Door zowel hun software als gedeidentificeerde data vrij te geven hopen de auteurs dat andere ziekenhuizen deze methoden verfijnen en uiteindelijk real‑time waarschuwingssystemen bouwen die aangeven wanneer de kolonisatiedruk op een afdeling stijgt, zodat extra reiniging, beschermende maatregelen of intensiever toezicht kunnen worden ingezet om patiënten veiliger te houden.
Bronvermelding: Sagers, L., Wei, Z., McKenna, C. et al. Using electronic health records to assess the relationship between colonization pressure and nosocomial pathogen acquisition. Nat Commun 17, 3134 (2026). https://doi.org/10.1038/s41467-026-69873-4
Trefwoorden: in ziekenhuis verworven infectie, kolonisatiedruk, elektronische patiëntendossiers, antibioticaresistente bacteriën, infectiebestrijding