Clear Sky Science · de
Verwendung elektronischer Gesundheitsakten zur Bewertung des Zusammenhangs zwischen Kolonisationsdruck und nosokomialer Erregererwerb
Warum Keime von anderen Patienten wichtig sind
Jeder, der schon einmal im Krankenhaus war, hat sich vermutlich gefragt: Kann ich etwas von dem Menschen im nächsten Bett bekommen? Diese Studie geht genau dieser Frage nach, indem sie die digitalen Spuren der Pflege in elektronischen Gesundheitsakten auswertet. Die Autorinnen und Autoren untersuchen, ob die Anzahl von Personen auf einer Station, die kürzlich gefährliche Bakterien oder andere Mikroben trugen, beeinflusst, wie wahrscheinlich es ist, dass ein neuer Patient dieselben Keime aufnimmt, noch bevor sie zu einer ausgewachsenen Infektion führen.
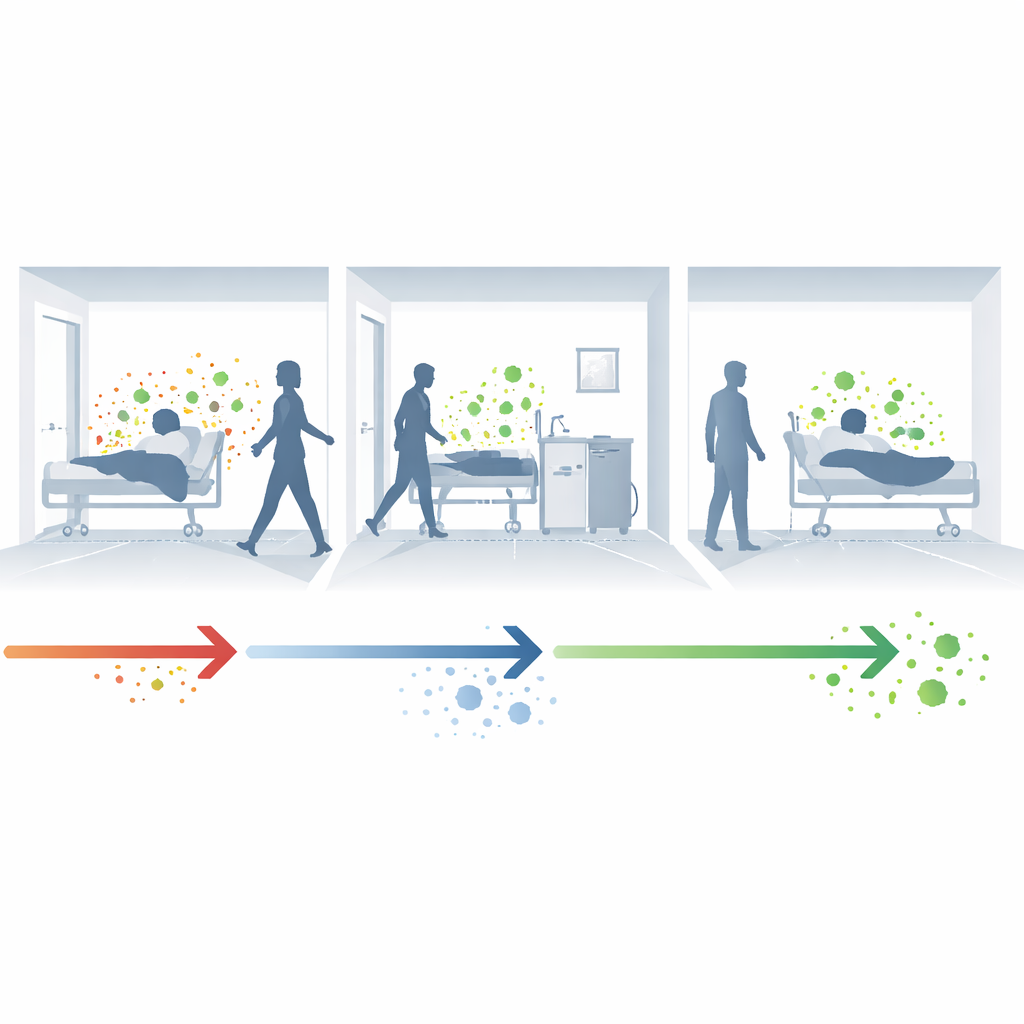
Wie Keime stillschweigend durch Krankenhäuser wandern
Im Krankenhaus erworbene Infektionen beginnen oft mit einem verborgenen Schritt: der Kolonisation. Ein Patient, der ein Mikroorganismus trägt — etwa resistente Bakterien im Darm oder auf der Haut — fühlt sich möglicherweise nicht krank, scheidet diese Organismen aber kontinuierlich in den Raum und auf Geräte aus. Wenn Mitarbeitende zwischen Patienten wechseln oder Oberflächen nicht perfekt gereinigt werden, können diese Organismen andere gefährdete Patienten erreichen. Ist der neue Wirt geschwächt oder wird Antibiotika ausgesetzt, kann die Kolonisation in eine schwere Infektion umschlagen und so den Kreislauf von Person-zu-Person- und Raum-zu-Person-Übertragungen vervollständigen.
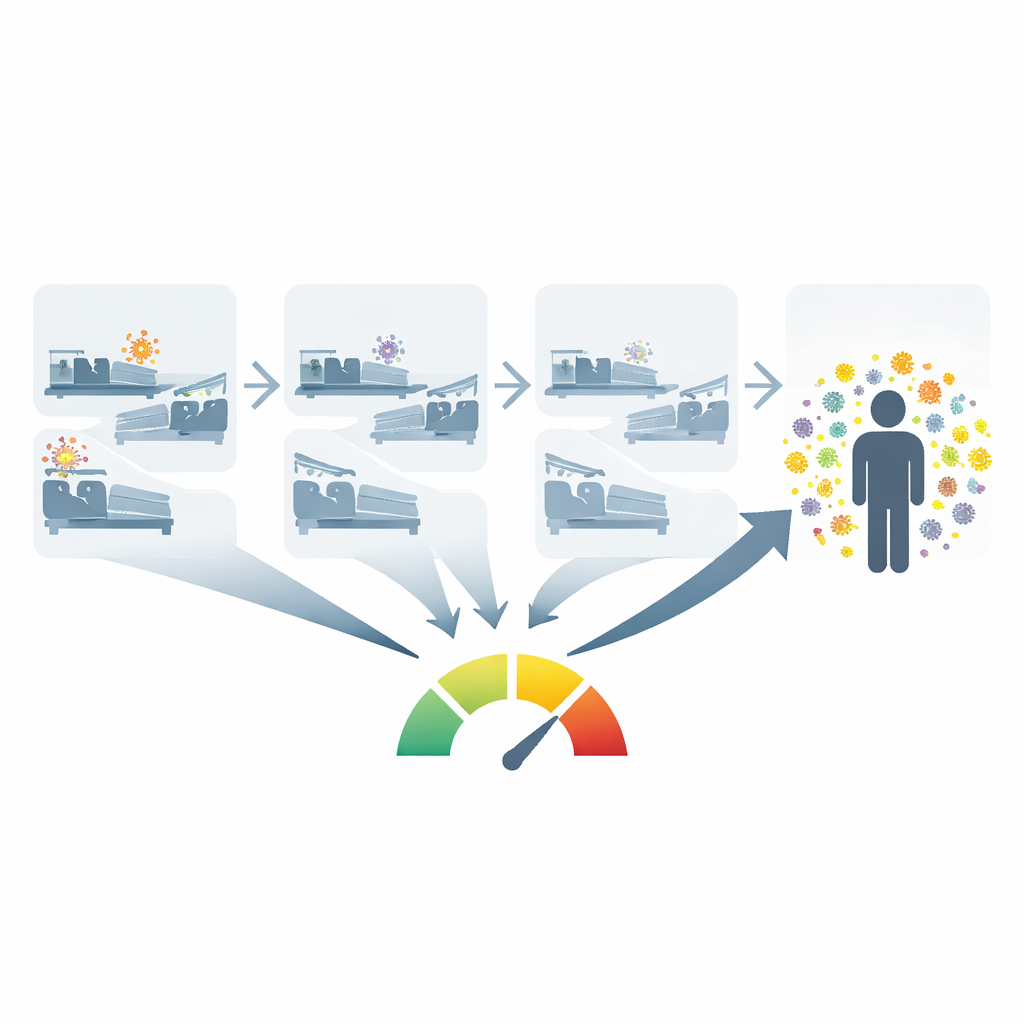
Krankenhausdaten in ein Maß für Keimbesiedelung verwandeln
Alle Patienten direkt abzutupfen, um festzustellen, wer welchen Erreger trägt, ist teuer und beschränkt sich meist auf einige Hochrisikoorganismen auf Intensivstationen. Stattdessen entwickelten die Forschenden ein Open-Source-Werkzeug, das vorhandene Daten aus elektronischen Gesundheitsakten nutzt, um etwas zu schätzen, das sie Kolonisationsdruck nennen: im Grunde wie viele Personen auf einer Station kürzlich einen bestimmten Erreger hatten und wie kürzlich dieser nachgewiesen wurde. Für jeden neuen Patienten blickt das Werkzeug über die vergangenen Monate auf andere Patienten, die auf derselben Station lagen, prüft deren Laborbefunde und gewichtet Keime aus der jüngeren Vergangenheit stärker als ältere. So entsteht für jeden Organismus eine einzelne Zahl, die zusammenfasst, wie stark die Station mit diesem Keim belastet war.
Was die Studie im großen Gesundheitssystem ergab
Anhand von Daten von mehr als 43.000 erwachsenen Klinikpatienten in zehn Krankenhäusern eines Gesundheitssystems über neun Jahre verglich das Team Patienten, die während ihres Aufenthalts einen Erreger neu aufnahmen, mit sorgfältig abgeglichenen Kontrollen ohne Erwerb. Untersucht wurden 11 verschiedene Organismen, darunter sowohl empfindliche als auch resistente Stämme, die im Darm, auf der Haut oder in der Umgebung vorkommen. Über dieses breite Spektrum zeigte sich ein klares Muster: Je höher der Kolonisationsdruck für einen bestimmten Organismus war, desto wahrscheinlicher war es, dass Patienten genau diesen Organismus aufnahmen. Das galt für klassische Krankenhaus-Erreger wie Clostridioides difficile, methicillinresistenter Staphylococcus aureus und resistente Pseudomonas, ebenso wie für häufige, meist besser behandelbare Stämme.
Unerwartetes Ziehen und Drücken zwischen verschiedenen Mikroben
Die Analyse zeigte zudem komplexere ökologische Effekte. In vielen Fällen war ein hoher Kolonisationsdruck eines Organismus mit einer geringeren Wahrscheinlichkeit verbunden, einen anderen zu erwerben. Beispielsweise schienen Stationen mit mehr multiresistenten Pseudomonas weniger neue Fälle eines bestimmten Darmbakteriums zu haben. Solche inversen Muster traten am häufigsten auf, wenn die Mikroben dazu neigten, in unterschiedlichen Körperregionen zu leben, was darauf hindeutet, dass Konkurrenz zwischen Arten — oder Unterschiede in Raumaufteilung, Reinigungspraktiken oder Patiententypen — beeinflussen könnte, welche Keime sich durchsetzen. Die Autorinnen und Autoren betonen, dass ihr striktes Matching nach Alter, Grunderkrankungen und Antibiotikabelastung solche Störeinflüsse verringert, aber nicht vollständig beseitigen kann.
Versprechen und Grenzen der Vorhersage
Weil sich der Kolonisationsdruck einfach aus Routinedaten berechnen lässt, prüfte das Team, ob er ein praktisches Risiko-Vorhersagesystem antreiben könnte. Sie trainierten moderne Machine-Learning-Modelle, die Kolonisationsdruck und eine Zusammenfassung chronischer Erkrankungen nutzten, um vorherzusagen, wer einen bestimmten Organismus erwerben würde. Zwar war die statistische Verbindung zwischen Kolonisationsdruck und Erwerb deutlich, die Fähigkeit der Modelle, zukünftige Fälle zuverlässig zu identifizieren, war jedoch mäßig. Das deutet darauf hin, dass Kolonisationsdruck nur eine von vielen Komponenten des Infektionsrisikos ist, neben Faktoren wie Geräten, Prozeduren und individuellen Immunabwehrmechanismen, die hier nicht vollständig erfasst wurden.
Was das für Patienten und Krankenhäuser bedeutet
Für Laien ist die Kernbotschaft: Keime folgen nicht nur einzelnen Patienten — sie sammeln sich auch in Stationen und Räumen an und prägen das unsichtbare „mikrobielle Wetter“, in das jede neue Person eintritt. Die Studie zeigt, dass die jüngere Vorgeschichte einer Station, in Bezug darauf, welche Organismen dort präsent waren, merklich die Wahrscheinlichkeit beeinflusst, dass Neuankömmlinge diese Keime aufnehmen. Sie macht außerdem deutlich, dass gewöhnliche, antibiotikaempfindliche Bakterien, die oft nicht engmaschig überwacht werden, weitaus mehr nosokomiale Fälle verursachen als die multiresistenten Stämme, die Schlagzeilen dominieren. Durch die Veröffentlichung sowohl ihrer Software als auch der deidentifizierten Daten hoffen die Autorinnen und Autoren, dass andere Krankenhäuser diese Methoden verfeinern und schließlich Echtzeit-Warnsysteme entwickeln, die signalisieren, wenn der Kolonisationsdruck auf einer Station steigt — um vermehrte Reinigung, Schutzmaßnahmen oder engmaschigere Überwachung zu veranlassen und so Patienten besser zu schützen.
Zitation: Sagers, L., Wei, Z., McKenna, C. et al. Using electronic health records to assess the relationship between colonization pressure and nosocomial pathogen acquisition. Nat Commun 17, 3134 (2026). https://doi.org/10.1038/s41467-026-69873-4
Schlüsselwörter: im Krankenhaus erworbene Infektion, Kolonisationsdruck, elektronische Gesundheitsakten, antibiotikaresistente Bakterien, Infektionskontrolle