Clear Sky Science · fr
Utilisation des dossiers de santé électroniques pour évaluer le lien entre la pression de colonisation et l’acquisition nosocomiale de pathogènes
Pourquoi les germes des autres patients comptent
Quiconque a séjourné à l’hôpital s’est probablement demandé : puis-je attraper quelque chose du lit voisin ? Cette étude aborde la question en exploitant les traces numériques des soins laissées dans les dossiers de santé électroniques. Les auteurs se demandent si le nombre de personnes dans un service ayant récemment porté des bactéries ou autres microbes dangereux influence la probabilité qu’un nouveau patient acquière ces mêmes germes, même avant qu’ils ne provoquent une infection manifeste.
Comment les germes circulent discrètement dans les hôpitaux
Les infections hospitalières commencent souvent par une étape cachée : la colonisation. Un patient porteur d’un microbe, par exemple des bactéries résistantes dans l’intestin ou sur la peau, peut ne pas être malade mais disséminer ces organismes dans la chambre et sur le matériel. Quand le personnel va d’un patient à l’autre, ou quand les surfaces ne sont pas parfaitement nettoyées, ces organismes peuvent atteindre d’autres patients vulnérables. Si le nouvel hôte est affaibli ou exposé à des antibiotiques, le microbe colonisateur peut basculer en une infection grave, complétant un cycle de transmission personne-à-personne et pièce-à-personne.
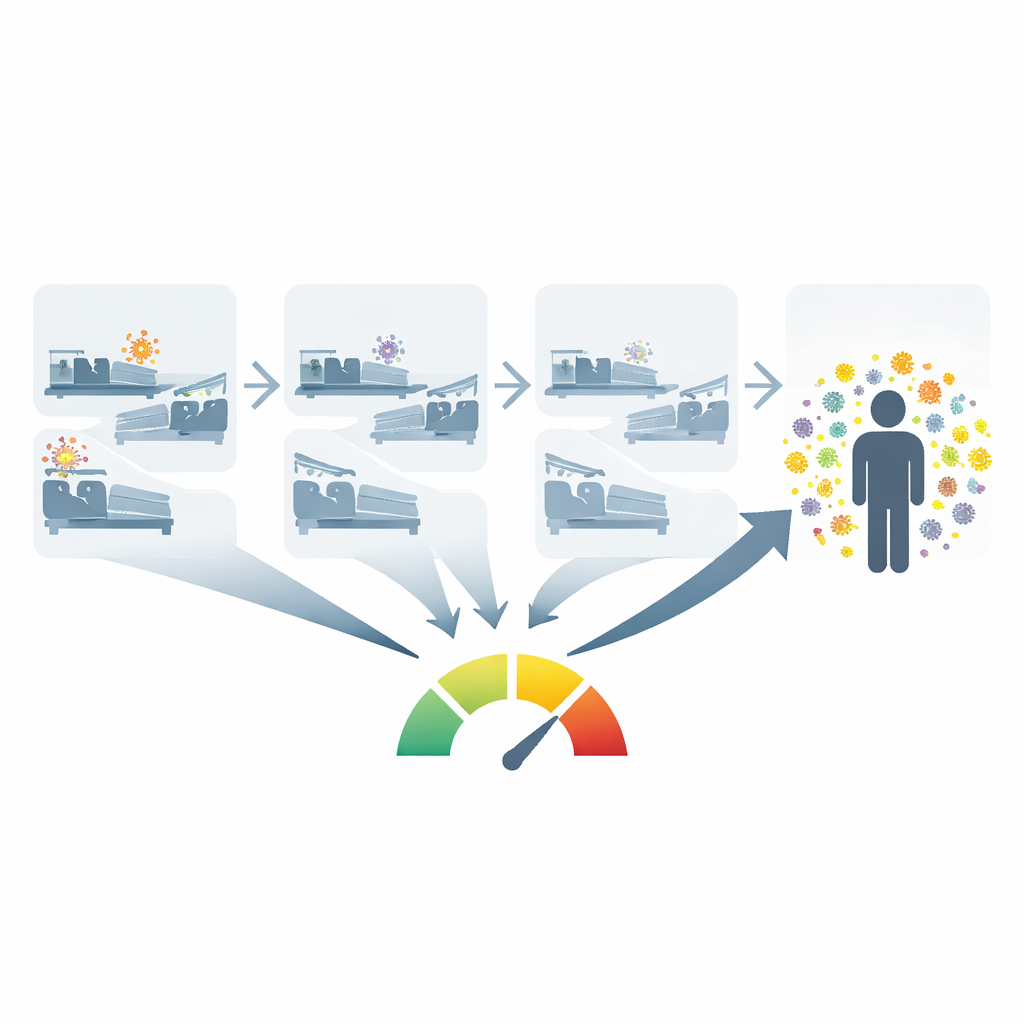
Transformer les données hospitalières en mesure de l’encombrement microbien
Prélèver directement chaque patient pour savoir qui porte quel microbe est coûteux et généralement limité à quelques organismes à haut risque en unités de soins intensifs. Les chercheurs ont donc créé un outil open source qui utilise les données déjà présentes dans les dossiers de santé électroniques pour estimer ce qu’ils appellent la pression de colonisation : en substance, combien de personnes ayant partagé un service ont récemment été porteuses d’un pathogène donné, et à quel point cette détection est récente. Pour chaque nouveau patient, l’outil remonte aux mois précédents pour examiner les autres patients ayant séjourné dans ce service, consulte leurs résultats de laboratoire, et pondère davantage les microbes identifiés récemment que ceux détectés il y a longtemps. Cela donne un nombre unique par organisme qui résume à quel point le service a été saturé par ce germe.
Ce que l’étude menée dans un grand réseau de santé a montré
En utilisant les données de plus de 43 000 patients adultes hospitalisés dans dix hôpitaux d’un même réseau sur neuf ans, l’équipe a comparé les patients ayant acquis un microbe pendant leur séjour à des témoins appariés avec soin qui ne l’avaient pas acquis. Ils ont étudié 11 organismes différents, comprenant des souches sensibles et résistantes aux médicaments vivant dans l’intestin, sur la peau ou dans l’environnement. Sur ce vaste panel, le schéma était frappant : lorsque la pression de colonisation pour un organisme donné était plus élevée, les patients avaient davantage de chances d’acquérir ce même organisme. Cela était vrai pour des menaces hospitalières classiques comme Clostridioides difficile, le Staphylococcus aureus résistant à la méthicilline, et les Pseudomonas résistants, ainsi que pour des souches courantes généralement plus traitables.
Interactions inattendues entre différents microbes
L’analyse a aussi révélé des effets écologiques plus complexes. Dans de nombreux cas, une pression de colonisation élevée d’un organisme était associée à une probabilité plus faible d’acquérir un autre. Par exemple, les services avec plus de Pseudomonas résistants semblaient avoir moins de nouveaux cas d’une certaine bactérie intestinale. Ces motifs inverses étaient les plus fréquents lorsque les microbes avaient tendance à coloniser des sites corporels différents, ce qui suggère que la compétition interspécifique — ou des différences dans l’agencement des chambres, les pratiques de nettoyage ou le profil des patients — pourrait influencer quels germes s’installent. Les auteurs soulignent que leur appariement strict des patients sur l’âge, les pathologies sous-jacentes et l’exposition aux antibiotiques réduit, mais ne peut pas totalement éliminer, ce type de confusion.
Promesses et limites de la prédiction
Parce que la pression de colonisation est simple à calculer à partir des dossiers courants, l’équipe a testé si elle pouvait alimenter un système pratique de prédiction du risque. Ils ont entraîné des modèles modernes d’apprentissage automatique qui utilisaient la pression de colonisation et un résumé des affections chroniques des patients pour prévoir qui acquérirait chaque organisme. Bien que l’association statistique entre pression de colonisation et acquisition soit nette, la capacité des modèles à repérer correctement les cas futurs est restée modeste. Cela suggère que la pression de colonisation n’est qu’un des nombreux ingrédients du risque d’infection, aux côtés de facteurs comme les dispositifs, les procédures et les défenses immunitaires individuelles qui n’étaient pas entièrement capturés ici.
Ce que cela signifie pour les patients et les hôpitaux
Pour les lecteurs non spécialistes, le message clé est que les germes ne suivent pas seulement des patients individuels — ils s’accumulent aussi dans les services et les chambres, façonnant le « climat microbien » invisible dans lequel chaque nouveau patient entre. Cette étude montre que l’histoire récente d’une unité, en termes d’organismes qui y ont été présents, modifie de manière mesurable les chances que les nouveaux arrivants acquièrent ces mêmes microbes. Elle met aussi en lumière que des bactéries ordinaires, sensibles aux antibiotiques et souvent peu suivies, sont responsables de bien plus de cas nosocomiaux que les souches hautement résistantes qui font la une. En publiant à la fois leur logiciel et des données dé-identifiées, les auteurs espèrent que d’autres hôpitaux affineront ces méthodes et, à terme, construiront des systèmes d’alerte en temps réel signalant quand la pression de colonisation d’un service augmente, incitant à des mesures de nettoyage supplémentaires, des protections accrues ou une surveillance renforcée pour préserver la sécurité des patients.
Citation: Sagers, L., Wei, Z., McKenna, C. et al. Using electronic health records to assess the relationship between colonization pressure and nosocomial pathogen acquisition. Nat Commun 17, 3134 (2026). https://doi.org/10.1038/s41467-026-69873-4
Mots-clés: infection nosocomiale, pression de colonisation, dossiers de santé électroniques, bactéries résistantes aux antibiotiques, contrôle des infections