Clear Sky Science · it
Immunoistochimica quantitativa e uso di calibratori cellulari per la determinazione del numero di recettori HER2
Perché contare i segnali cellulari è importante
Quando i medici testano un campione di tumore mammario per il marcatore HER2, il risultato può decidere se una paziente riceve o meno potenti farmaci mirati. Eppure il test di colorazione standard, chiamato immunoistochimica, si comporta ancora più come un’arte che come una misurazione: laboratori diversi possono ottenere risposte differenti e i segnali molto deboli sono particolarmente facili da perdere. Questo studio mostra come trasformare quella colorazione in un vero numero — aggiungendo cellule preparate appositamente che fungono da righelli integrati per la quantità di HER2 presente su ciascuna cellula tumorale.
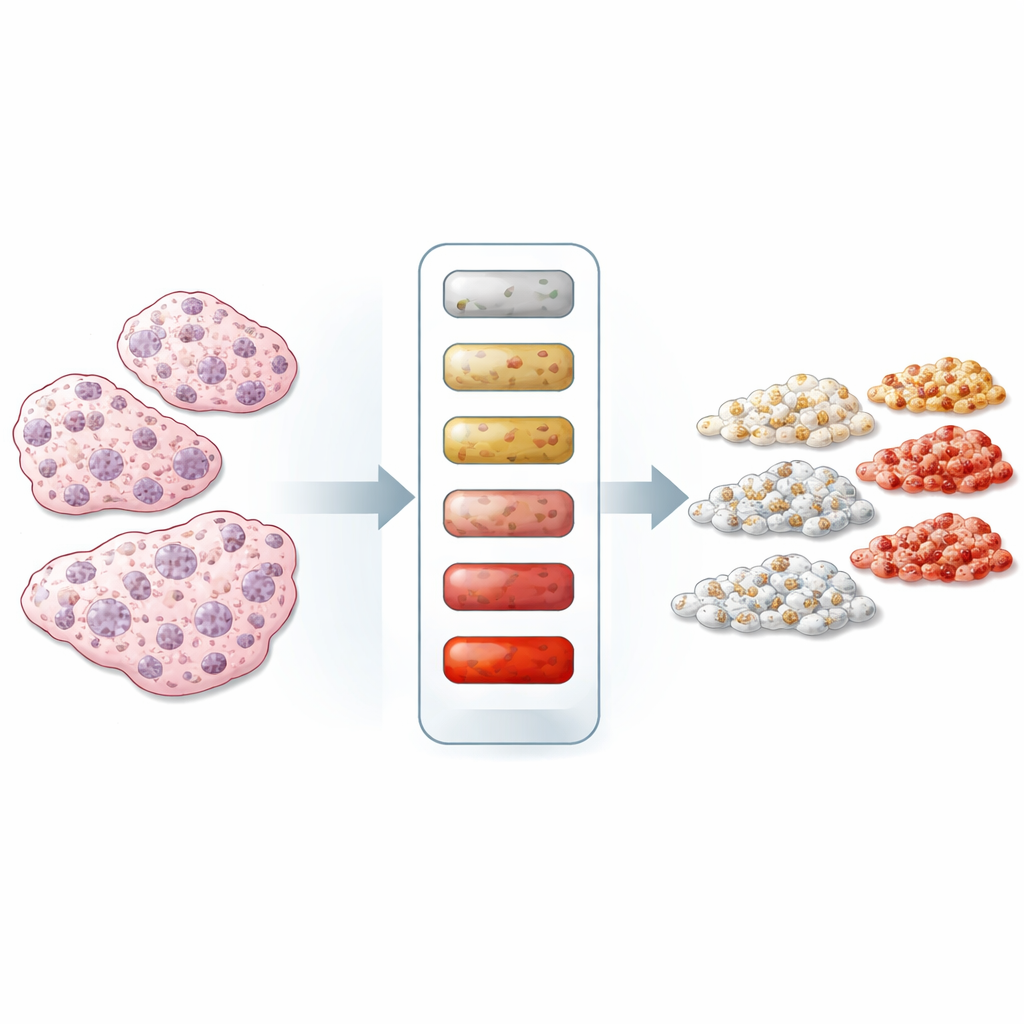
Da sì/no a numeri reali
La maggior parte dei test basati sulla colorazione attuali classifica HER2 in passaggi ampi come “0”, “1+”, “2+” o “3+”. Queste categorie sono utili ma grossolane; non indicano quante molecole di recettore HER2 siano presenti su ciascuna cellula tumorale, in particolare nei gruppi di recente interesse “HER2-low” e “HER2-ultralow”. Gli autori sostengono che la ragione principale degli elevati tassi di errore è la mancanza di righelli quantitativi all’interno del processo di colorazione stesso. Altri test di laboratorio, come gli saggi anticorpali su sangue, si basano routinariamente su standard e controlli di qualità accuratamente preparati. Portare la stessa disciplina nella colorazione dei tessuti potrebbe rendere le letture dei patologi più coerenti e permettere una classificazione molto più precisa dei livelli di HER2.
Costruire misure basate su cellule
Per creare tali standard, il gruppo ha scelto un pannello di linee cellulari di cancro al seno che portano naturalmente quantità diverse di HER2, da quasi nulla a valori molto elevati. Hanno utilizzato due tecnologie indipendenti — un immunoassay elettrochemiluminescente, che misura HER2 in cellule lisate, e la citometria a flusso, che conta i recettori su cellule integre — per assegnare a ciascuna linea un numero medio di recettori HER2 per cellula. La maggior parte delle linee cellulari ha mostrato buon accordo tra i due metodi, confermando che il contenuto di HER2 era noto con fiducia, sebbene le linee con HER2 molto elevato abbiano mostrato qualche disaccordo tra le tecniche. Queste linee caratterizzate sono quindi diventate “calibratori cellulari” che potevano essere processati e colorati proprio come il tessuto dei pazienti.
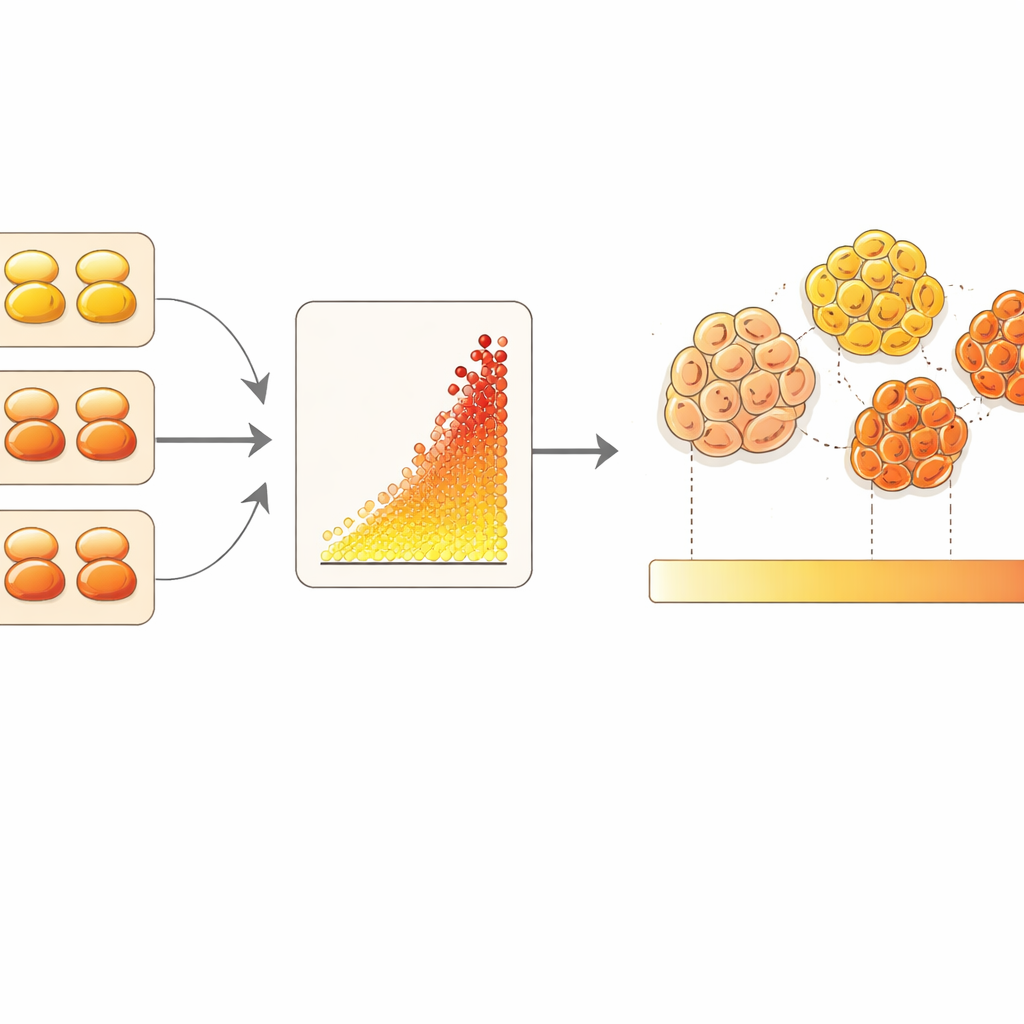
Trasformare le immagini al microscopio in conteggi
I ricercatori hanno inglobato i calibratori cellulari in un blocco di paraffina, tagliato sezioni e li hanno colorati insieme a un microarray di 85 tumori mammari usando una versione fluorescente sensibile del test HER2. Uno strumento di analisi delle immagini basato su machine learning è stato addestrato a riconoscere le cellule tumorali sulla base di una colorazione separata per proteine strutturali e a misurare soltanto il segnale HER2 intorno a quelle cellule. Tracciando i numeri di recettori noti dei calibratori contro la loro luminosità misurata, il gruppo ha costruito una curva di calibrazione. Hanno poi utilizzato quella curva per tradurre la luminosità media delle cellule tumorali di ogni paziente in un numero stimato di recettori HER2 per cellula, su un intervallo utilizzabile che va approssimativamente da una decina fino a quasi duecentomila recettori.
Cosa rivelano i nuovi numeri
Quando hanno confrontato questi conteggi quantitativi di HER2 con i punteggi clinici standard (usando un anticorpo comunemente impiegato chiamato 4B5), la relazione è risultata sorprendentemente invertita: tumori con un numero più alto di recettori misurati a volte mostravano punteggi tradizionali più bassi, e viceversa. Molti campioni etichettati come “HER2 zero” mostravano in realtà livelli di HER2 chiaramente misurabili con il nuovo metodo. Gli autori avvertono che il loro saggio non è ancora completamente validato e che la variabilità tumore‑su‑tumore, le differenze negli anticorpi e dettagli tecnici potrebbero tutti contribuire alla discrepanza. Tuttavia, i risultati evidenziano come categorie semi‑quantitative possano oscurare uno spettro continuo di espressione di HER2 nei tumori reali.
Promesse e ostacoli per test oncologici migliori
Nel complesso, il lavoro dimostra che l’uso di cellule intere come calibratori può trasformare la colorazione HER2 in un test numerico che assomiglia di più ad altri saggi di laboratorio regolamentati. Poiché questi calibratori cellulari imitano il tessuto reale — hanno membrane, strutture interne e possono essere colorati allo stesso modo — forniscono un righello realistico per i futuri metodi quantitativi. Allo stesso tempo, l’approccio è impegnativo: dipende da linee cellulari ben caratterizzate, da accurati controlli incrociati con più piattaforme di misura e da standard chiari per accuratezza e precisione. Gli autori sostengono che se un’immunoistochimica quantitativa debba guidare decisioni terapeutiche, saranno essenziali linee guida di validazione formali e prove di beneficio clinico, ma i calibratori basati su cellule offrono un percorso pratico verso quell’obiettivo.
Citazione: McKinski, K., Chen, B. Quantitative immunohistochemistry and the use of cellular calibrators for HER2 receptor number determination. Sci Rep 16, 14573 (2026). https://doi.org/10.1038/s41598-026-42898-x
Parole chiave: HER2 cancro al seno, immunoistochimica, calibratori cellulari, quantificazione dei biomarcatori, qualità dei test diagnostici