Clear Sky Science · it
Il ruolo e il possibile meccanismo dei funghi intestinali nella progressione delle malattie epatiche croniche
Partner nascosti nella salute intestinale
La maggior parte delle persone sa che i batteri intestinali possono influenzare tutto, dalla digestione all'umore. Molto meno noto è che un altro gruppo di piccoli ospiti — i funghi — vive anch'esso nell'intestino e può incidere discretamente sul destino del nostro fegato. Questa recensione esplora come questi funghi intestinali spesso trascurati cambino nelle diverse malattie epatiche croniche e come i loro prodotti possano sia proteggere il fegato sia spingerlo verso la fibrosi e il cancro. Comprendere questa relazione potrebbe aprire nuove strade per diagnosticare, prevenire e trattare alcune delle condizioni epatiche più letali al mondo.
Una piccola comunità con grande influenza
Pur costituendo solo una frazione ridotta del microbioma intestinale, i funghi sono geneticamente diversificati e interagiscono strettamente con i nostri sistemi immunitario e metabolico. Nelle persone sane, una miscela bilanciata di gruppi fungini vive lungo il tratto digerente, con specie diverse che prediligono regioni e nicchie differenti, come la superficie della mucosa rispetto al lume intestinale. Dieta, farmaci, geografia e stile di vita modellano questa comunità. Poiché molti di questi fattori mutano anche nelle malattie epatiche, gli autori sottolineano che è necessario un disegno di studio attento per distinguere cosa i funghi stiano effettivamente facendo rispetto al semplice riflesso della malattia o della terapia.
Quando l'equilibrio si rompe nella malattia epatica
In diverse malattie epatiche croniche — malattia epatica correlata all'alcol, steatosi epatica legata a disfunzione metabolica, malattie autoimmuni delle vie biliari, cirrosi e cancro del fegato — emerge un tema comune: i funghi utili diminuiscono mentre quelli potenzialmente dannosi proliferano. Nelle persone che consumano alcol in eccesso, specie come Candida albicans spesso si espandono mentre lieviti benefici come Saccharomyces si riducono, e questi cambiamenti correlano con la gravità della malattia e la sopravvivenza. Schemi simili di squilibrio fungino compaiono nella malattia epatica steatosica associata a disfunzione metabolica, dove alcuni muffe e lieviti sono correlati con il grasso epatico, la fibrosi e l'infiammazione. Nelle malattie autoimmuni delle vie biliari e nella cirrosi, l'aumento di Candida e specie correlate è associato a infezioni più gravi, necessità precoce di trapianto e tassi di mortalità più elevati. Anche nel cancro epatico la composizione dei funghi intestinali si sposta verso Candida e Malassezia, mentre le specie protettive diminuiscono.
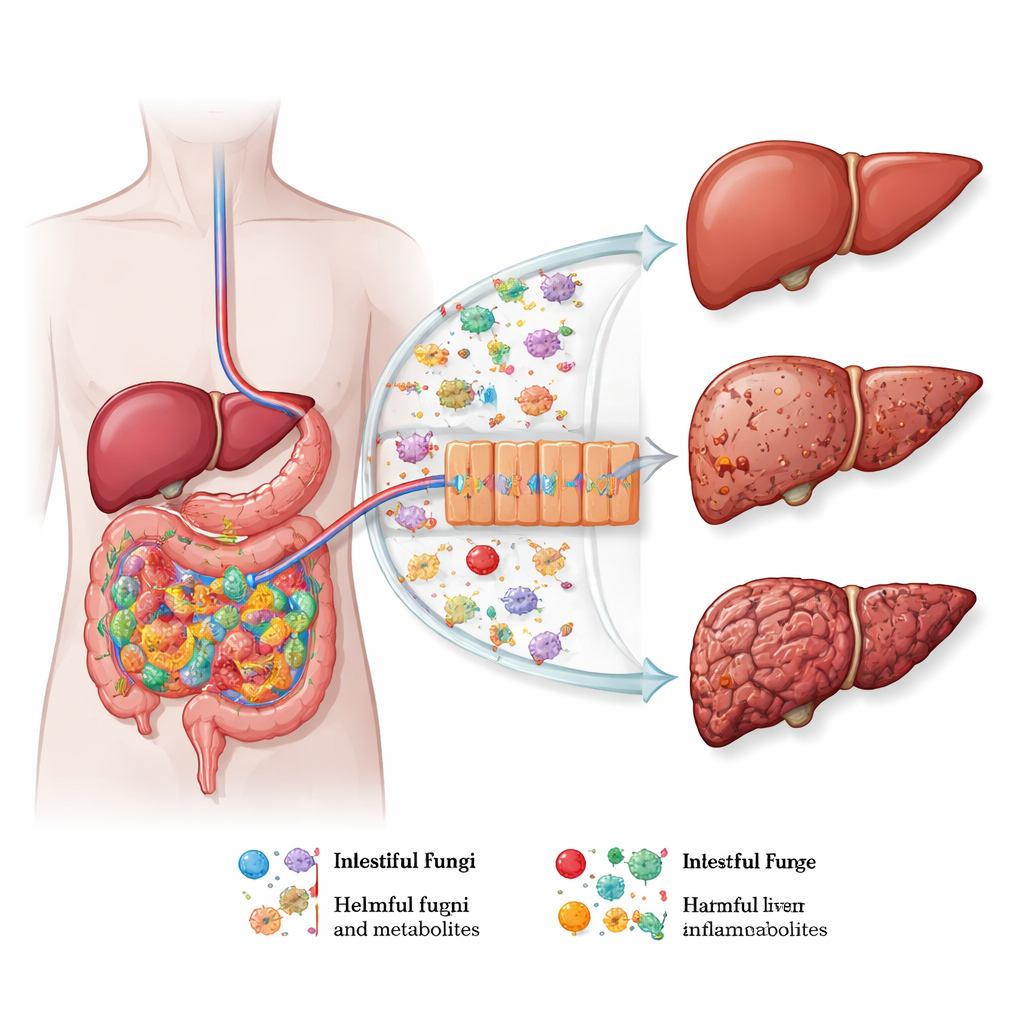
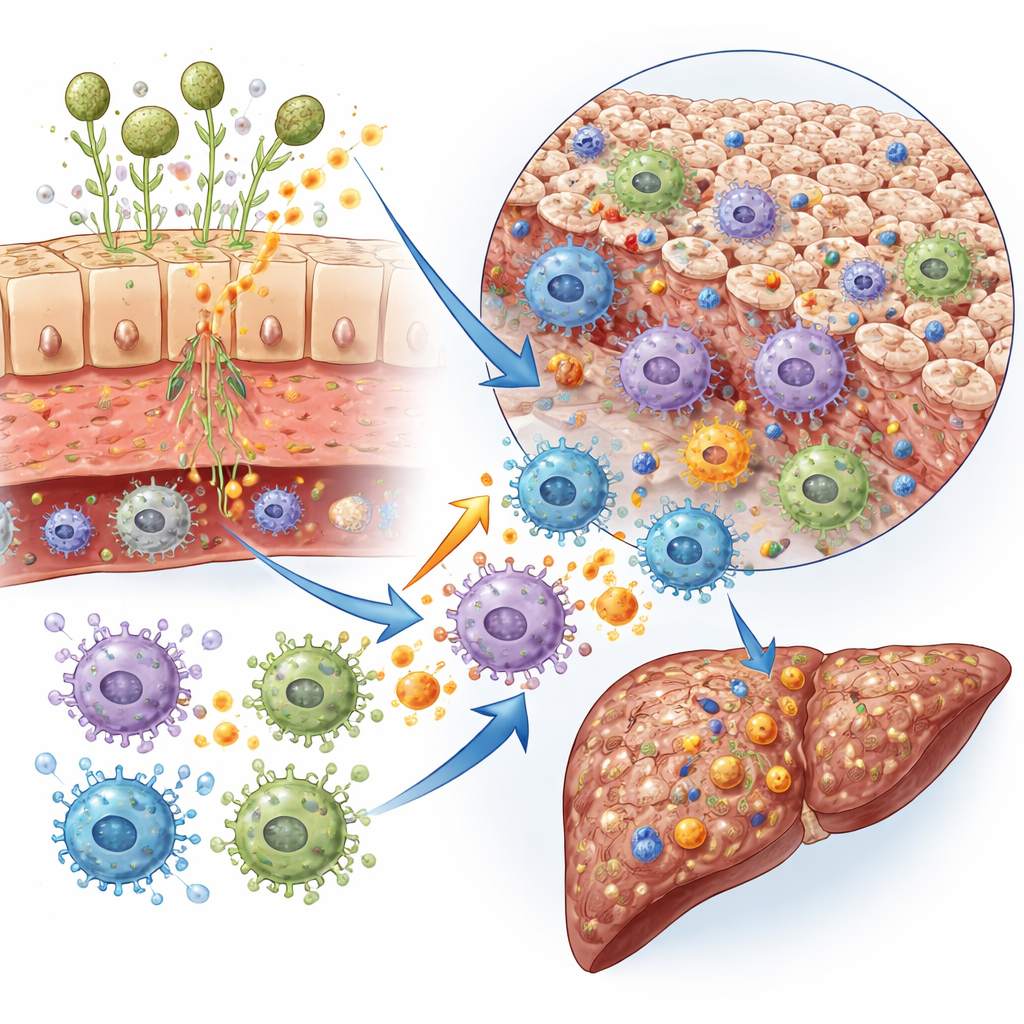
Come i funghi intestinali comunicano con il fegato
La review delinea diverse vie attraverso le quali i funghi intestinali possono influenzare la salute epatica. Quando la barriera intestinale è indebolita — da alcol, diete ricche di grassi o infiammazione — cellule e frammenti fungini possono passare nel circolo sanguigno che drena verso il fegato. Lì, sensori immunitari specializzati sulle cellule epatiche riconoscono zuccheri fungini come i beta-glucani o altri componenti della parete cellulare e attivano vie infiammatorie. Tossine fungine come la candidalysina, prodotta da Candida albicans, possono uccidere direttamente le cellule epatiche, mentre lipidi fungini, alcoli, prostaglandine e carcinogeni come l'aflatossina possono aggravare l'accumulo di grasso, la fibrosi o il rischio di cancro. Questi segnali modellano anche l'attività delle cellule immunitarie che promuovono un tipo specifico di infiammazione associata a danno tissutale e fibrosi.
Collaborazioni fungine e terapie future
I funghi intestinali non agiscono da soli. Formano alleanze e rivalità strette con i batteri intestinali, scambiando metaboliti che possono alimentare la crescita fungina o tenerla sotto controllo. Alcuni batteri aiutano a contenere funghi aggressivi, mentre certi funghi possono proteggere o sostenere batteri dannosi. A causa di questa rete di interazioni, terapie che rimodellano la comunità fungina — come probiotici, farmaci antifungini, trapianti di microbiota fecale o cambiamenti nella dieta — possono influenzare la malattia epatica in modi complessi. Studi preclinici e piccoli studi umani suggeriscono che specifici lieviti probiotici, antifungini mirati o donatori di microbioma selezionati possono ridurre l'infiammazione epatica e l'accumulo di grasso, ma mostrano anche rischi come tossicità farmacologica o infezioni pericolose se l'equilibrio si sposta troppo.
Perché questo conta per i pazienti
Gli autori concludono che i funghi intestinali non sono meri spettatori nella malattia epatica ma attori attivi che possono accelerare il danno o offrire protezione. Un antagonista ricorrente è Candida albicans e la sua tossina candidalysina, presente in molte condizioni epatiche e strettamente legata a esiti sfavorevoli, il che la rende un obiettivo interessante per futuri farmaci o anticorpi. Tuttavia il campo è ancora giovane: molti studi sono di piccole dimensioni, utilizzano metodi diversi e non controllano pienamente dieta, farmaci o stato immunitario. Per trasformare le firme fungine in test o terapie affidabili sono necessari studi ampi e di lunga durata, insieme a nuovi strumenti in grado di tracciare come funghi, batteri e virus interagiscono nel tempo. Se avrà successo, questo lavoro potrebbe aggiungere una nuova leva potente — il nostro micobioma intestinale — alla prevenzione e al trattamento delle malattie epatiche croniche.
Citazione: Hu, Y., Yang, Y., Wang, S. et al. The role and possible mechanism of intestinal fungi in the progression of chronic liver diseases. npj Biofilms Microbiomes 12, 86 (2026). https://doi.org/10.1038/s41522-026-00961-5
Parole chiave: funghi intestinali, malattia epatica cronica, Candida albicans, microbioma, alcol e fegato grasso