Clear Sky Science · fr
Évaluation clinique et hémodynamique de l’hypertension artérielle pulmonaire associée à la schistosomiase dans des centres égyptiens : épidémiologie, facteurs de risque et déterminants de survie
Pourquoi c’est important pour la santé au quotidien
Dans de nombreuses régions tropicales, un parasite présent dans l’eau douce peut endommager silencieusement les poumons et le cœur des années après l’infection initiale. Cette étude menée dans des hôpitaux égyptiens examine comment une infection par un ver, la schistosomiase, peut conduire à une élévation dangereuse de la pression dans les artères pulmonaires. En comparant ces patients à des personnes présentant une atteinte des vaisseaux pulmonaires sans cause apparente, les chercheurs identifient qui est le plus à risque et quelles mesures cardiaques prédisent le mieux la survie. Leurs résultats pourraient orienter un diagnostic plus précoce et un suivi amélioré pour des millions de personnes exposées à ce parasite. 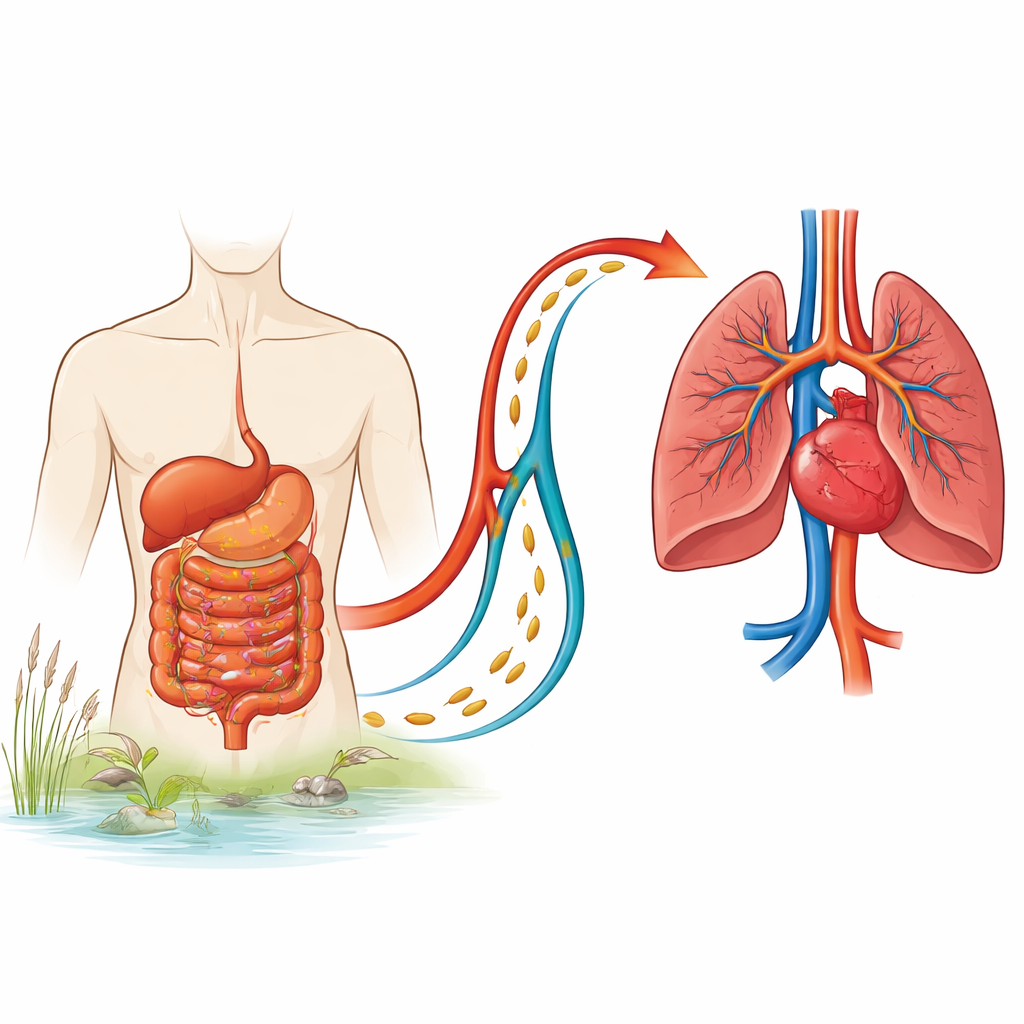
Du parasite de rivière à la maladie des vaisseaux pulmonaires
La schistosomiase se contracte lorsque la peau nue entre en contact avec de l’eau douce infestée. Les parasites peuvent vivre dans l’organisme pendant des années, affectant principalement le foie et la rate. Chez une sous-population, de minuscules œufs ou des réactions immunitaires qui leur sont liées finissent par endommager les vaisseaux sanguins pulmonaires. Cette affection, l’hypertension artérielle pulmonaire associée à la schistosomiase (Sch-PAH), appartient à un groupe plus large de pathologies où les artères pulmonaires se rétrécissent et se rigidifient, obligeant le côté droit du cœur à travailler beaucoup plus fort. À l’échelle mondiale, la schistosomiase infecte environ 230 millions de personnes, principalement en Afrique subsaharienne, et apparaît de plus en plus dans des pays non endémiques via la migration. Pourtant, les caractéristiques et les résultats de la Sch-PAH, en particulier dans les pays à revenu faible ou intermédiaire, restent mal décrits.
Qui est le plus touché dans cette étude ?
Les chercheurs ont analysé cinq années de dossiers de trois grands centres d’hypertension pulmonaire en Égypte, incluant 83 adultes : 41 atteints de Sch-PAH et 42 d’hypertension artérielle pulmonaire idiopathique (IPAH), la forme sans cause identifiable. Les patients avec Sch-PAH étaient en moyenne environ 16 ans plus âgés que ceux avec IPAH (environ 50 ans contre 34 ans) et étaient beaucoup plus souvent des hommes. Ils présentaient aussi davantage de comorbidités, en particulier des maladies chroniques pulmonaires et hépatiques. Au moment du diagnostic, plus de patients Sch-PAH étaient dans la classe de symptômes la plus avancée, c’est‑à‑dire qu’ils devenaient essoufflés pour une activité minimale voire au repos. L’imagerie montrait que leur oreillette gauche et l’artère pulmonaire principale étaient plus souvent dilatées que chez les personnes avec IPAH, suggérant une contrainte supplémentaire sur le cœur et les gros vaisseaux.
Ce que révèlent les scans et les cathétérismes cardiaques
Malgré ces différences, les mesures directes de pression prises lors du cathétérisme droit—un examen clé pour confirmer l’hypertension artérielle pulmonaire—étaient globalement similaires entre Sch-PAH et IPAH. Les deux groupes présentaient une pression pulmonaire nettement augmentée et une résistance au flux sanguin élevée. Toutefois, l’imagerie détaillée racontait une autre histoire. Dans le groupe schistosomien, l’artère pulmonaire principale n’était pas seulement soumise à une forte pression : elle était souvent étirée et dilatée, parfois jusqu’à une taille évoquant un anévrysme. Environ un quart seulement des patients Sch-PAH présentaient une hypertension portale évidente, ce qui suggère que des mécanismes autres que le classique « shunt foie–poumon », tels qu’une atteinte pulmonaire directement médiée par le système immunitaire, sont probablement en jeu. 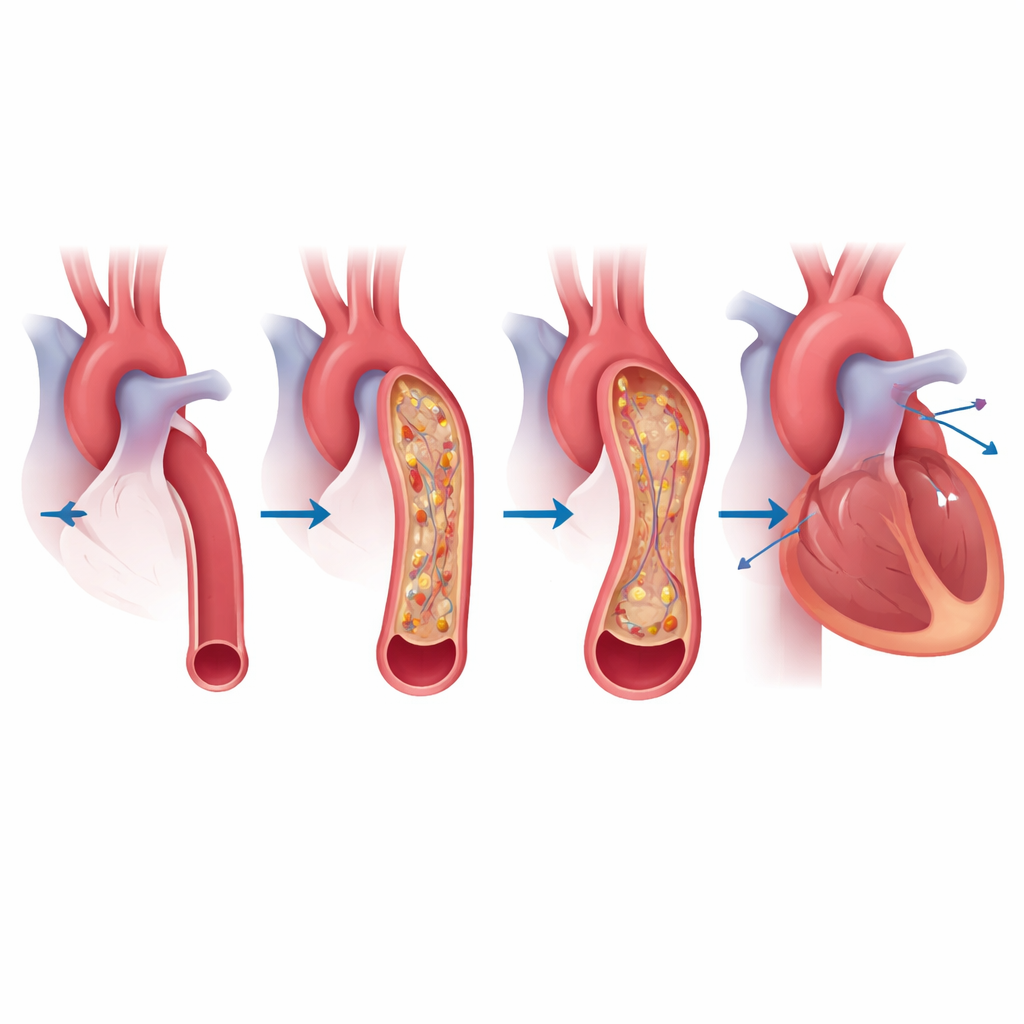
Des indices cachés dans la force de contraction du cœur
L’équipe a ensuite cherché quels facteurs prédisaient le mieux la survie parmi les patients Sch-PAH. De manière surprenante, le choix du traitement—un ou deux médicaments standards pour les vaisseaux pulmonaires—n’a pas nettement modifié la survie, reflet probable d’un accès limité et de petits effectifs. En revanche, plusieurs caractéristiques structurelles se sont détachées : les patients sans dilatation marquée de l’artère pulmonaire et sans hypertension portale s’en sortaient mieux. Le plus marquant était une mesure échographique courante appelée fraction d’éjection (FE), qui estime la proportion de sang éjectée par le ventricule gauche à chaque battement. Une FE inférieure à 66 % prédisait fortement la survie, tandis que des valeurs supérieures à ce seuil étaient associées à un risque de décès plus élevé, même après ajustement sur l’âge, le sexe et les autres maladies.
Pourquoi une contraction « plus forte » peut signaler un problème
En apparence, une FE élevée semble positive—elle est généralement interprétée comme le signe d’un ventricule gauche vigoureux. Dans la Sch-PAH, cependant, la situation est plus complexe. De nombreux patients présentent aussi des états de débit élevés liés au foie qui poussent le cœur à travailler plus fort et plus vite. À mesure que la pression dans les artères pulmonaires augmente, le ventricule droit se dilate et pousse la cloison interventriculaire vers la gauche, réduisant le volume de remplissage du ventricule gauche. Cela peut faire apparaître la FE artificiellement élevée, non pas parce que le cœur est en meilleure santé, mais parce qu’il éjecte un volume plus petit. L’étude suggère que, dans ce contexte spécifique, une FE au‑dessus de 66 % peut en réalité signaler une circulation plus avancée et en stress, et un pronostic plus mauvais.
Ce que cela signifie pour les patients et les médecins
Globalement, les auteurs montrent que la Sch-PAH en Égypte touche principalement des hommes plus âgés avec de multiples comorbidités et des symptômes plus sévères au diagnostic que ceux atteints d’IPAH, sans pour autant présenter une survie très différente sur la période de suivi. L’association d’une dilatation de l’artère pulmonaire, de modifications de la taille de l’oreillette/ventricule gauche et d’une fraction d’éjection anormalement élevée semble repérer ceux qui courent le plus grand risque. Pour les cliniciens dans les régions où la schistosomiase est ou a été courante, ces simples éléments d’imagerie pourraient inciter à un suivi plus rapproché et à une prise en charge plus précoce et agressive. Pour les responsables de santé publique, ce travail rappelle qu’une exposition à l’eau durant l’enfance peut résonner des décennies plus tard au niveau cardiorespiratoire—rendant la surveillance à long terme et l’accès aux soins spécialisés cruciaux dans les communautés endémiques.
Citation: Soliman, Y.M.A., El-Kassas, M., ElAziz, A.A. et al. Clinical and hemodynamic evaluation of schistosomiasis-associated pulmonary arterial hypertension from Egyptian pulmonary hypertension centers: epidemiology, risk factors, and survival determinants. Sci Rep 16, 9668 (2026). https://doi.org/10.1038/s41598-026-41412-7
Mots-clés: schistosomiase, hypertension artérielle pulmonaire, cardiologie tropicale, Égypte, maladie pulmonaire parasitaire