Clear Sky Science · es
Evaluación clínica y hemodinámica de la hipertensión arterial pulmonar asociada a esquistosomiasis en centros de hipertensión pulmonar de Egipto: epidemiología, factores de riesgo y determinantes de supervivencia
Por qué esto importa para la salud cotidiana
En muchas regiones tropicales, un parásito presente en agua dulce puede dañar silenciosamente los pulmones y el corazón años después de la infección inicial. Este estudio de hospitales egipcios examina cómo una infección por gusanos llamada esquistosomiasis puede conducir a un peligroso aumento de la presión en las arterias pulmonares. Al comparar estos pacientes con personas que desarrollan esta enfermedad de los vasos pulmonares sin una causa clara, los investigadores identifican quiénes corren mayor riesgo y qué medidas cardíacas predicen mejor la supervivencia. Sus hallazgos podrían orientar un diagnóstico más temprano y un seguimiento mejor para millones de personas expuestas a este parásito. 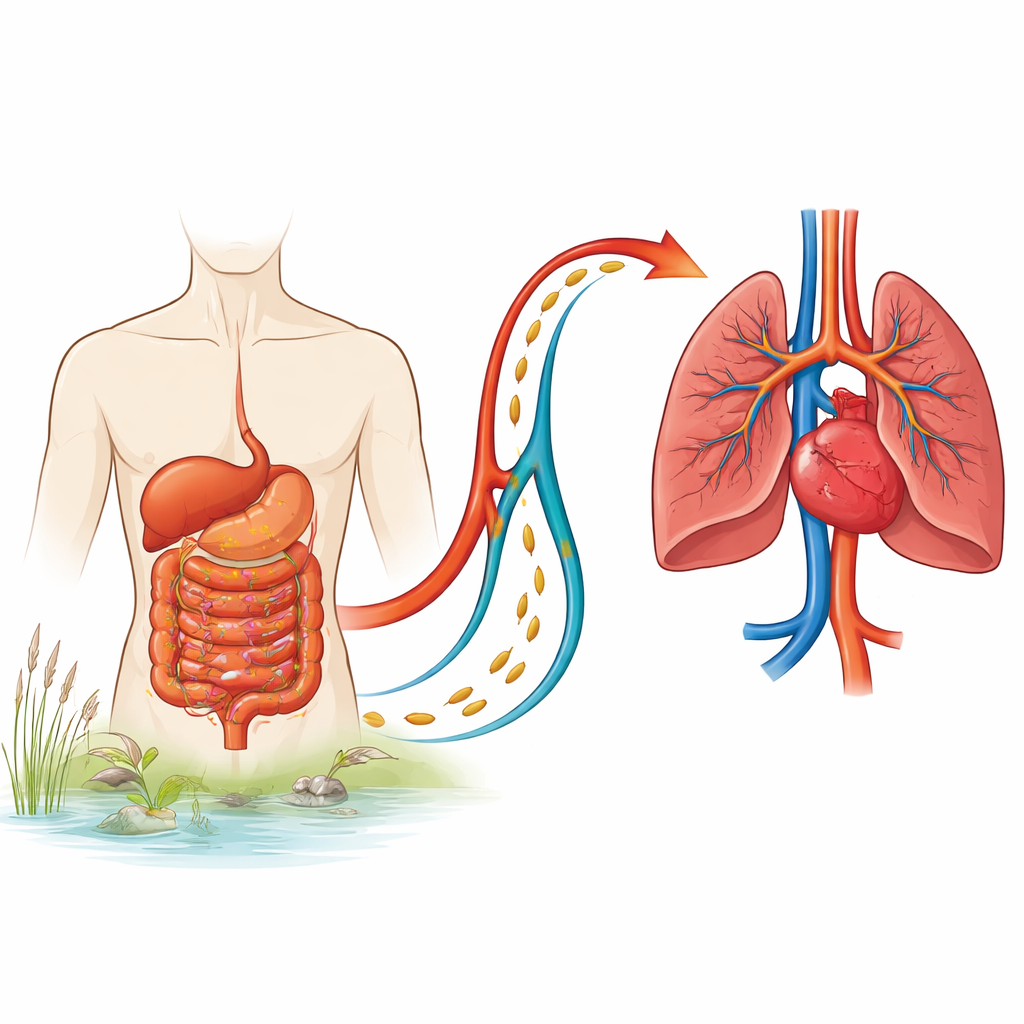
Del parásito del río a la enfermedad de los vasos sanguíneos pulmonares
La esquistosomiasis se contrae cuando la piel desnuda entra en contacto con agua dulce infestada. Los parásitos pueden vivir en el cuerpo durante años, afectando principalmente al hígado y al bazo. En un subconjunto de personas, pequeños huevos o las reacciones inmunitarias asociadas a ellos terminan lesionando los vasos sanguíneos del pulmón. Esta condición, hipertensión arterial pulmonar asociada a esquistosomiasis (Sch-PAH), pertenece a un grupo más amplio de trastornos en los que las arterias pulmonares se estrechan y endurecen, obligando al lado derecho del corazón a bombear mucho más. A nivel mundial, la esquistosomiasis infecta a alrededor de 230 millones de personas, principalmente en el África subsahariana, y está apareciendo con más frecuencia en países no endémicos por la migración. Sin embargo, las características y los resultados de la Sch-PAH, especialmente en países de ingresos bajos y medios, siguen estando mal descritos.
¿Quiénes resultaron más afectados en este estudio?
Los investigadores revisaron cinco años de registros de tres grandes centros de hipertensión pulmonar en Egipto, incluyendo 83 adultos: 41 con Sch-PAH y 42 con hipertensión arterial pulmonar idiopática (IPAH), la forma sin causa identificable. Los pacientes con Sch-PAH eran, en promedio, unos 16 años mayores que los de IPAH (alrededor de 50 frente a 34 años) y eran mucho más propensos a ser hombres. También presentaban más comorbilidades, especialmente enfermedades crónicas pulmonares y hepáticas. Al momento del diagnóstico, más pacientes con Sch-PAH se encontraban en la clase de síntomas más avanzada, lo que significa que se fatigaban al realizar una actividad mínima o incluso en reposo. Las pruebas de imagen mostraron que su aurícula izquierda y la arteria pulmonar principal estaban agrandadas con más frecuencia que en las personas con IPAH, lo que apunta a una tensión añadida tanto en el corazón como en los grandes vasos.
Qué revelan las pruebas de imagen y el cateterismo cardíaco
A pesar de estas diferencias, las mediciones directas de presión tomadas durante el cateterismo del corazón derecho —una prueba clave para confirmar la hipertensión arterial pulmonar— fueron en general similares en Sch-PAH e IPAH. Ambos grupos presentaron presiones marcadamente elevadas en las arterias pulmonares y un aumento de la resistencia al flujo sanguíneo. Sin embargo, la imagen detallada contó otra historia. En el grupo con esquistosomiasis, la arteria pulmonar principal no solo estaba bajo alta presión; con frecuencia estaba estirada y dilatada, a veces con un tamaño semejante a un aneurisma. Solo alrededor de una cuarta parte de los pacientes con Sch-PAH tenían hipertensión portal evidente, lo que sugiere que están implicados mecanismos más allá del clásico «desviamiento hígado-pulmón», como el daño pulmonar directo mediado por la respuesta inmunitaria. 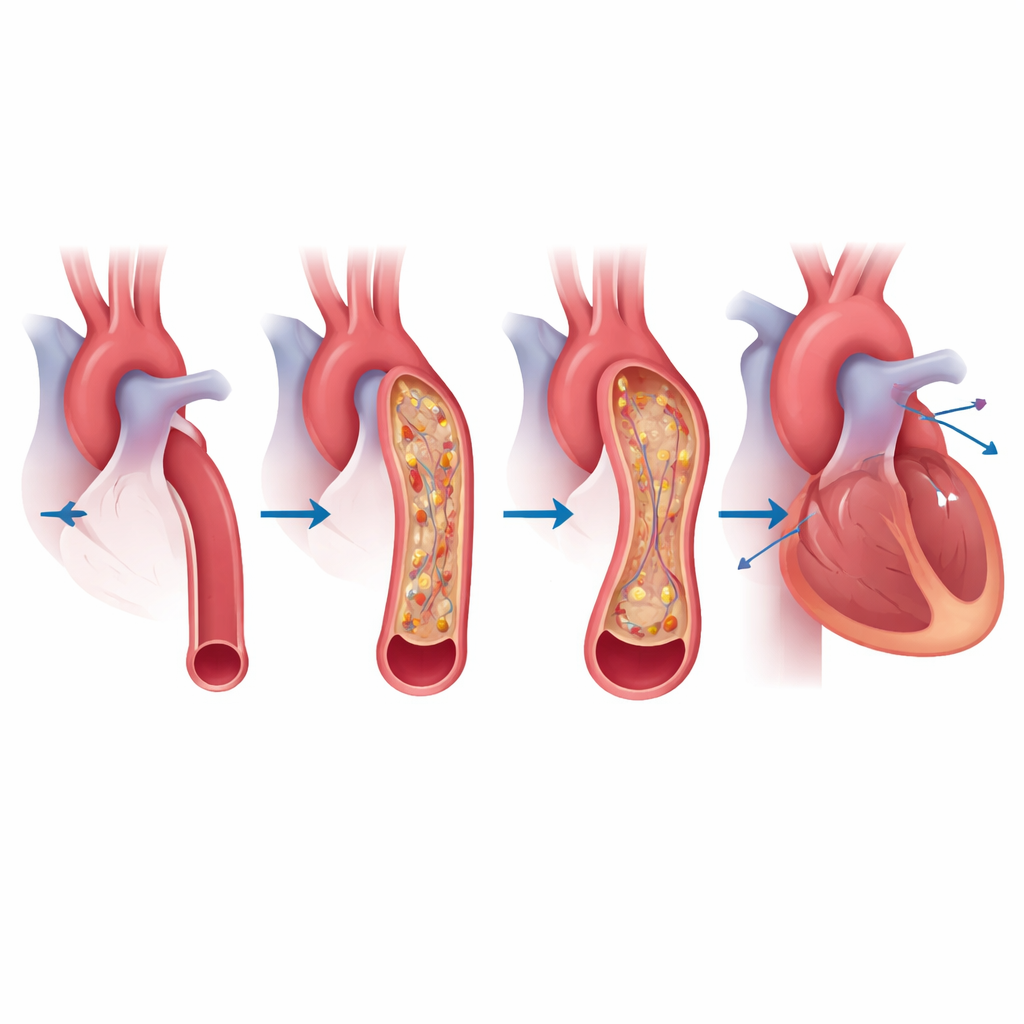
Hallazgos ocultos en la fuerza de contracción del corazón
El equipo preguntó luego qué factores predecían mejor quiénes sobrevivían y quiénes no entre los pacientes con Sch-PAH. Sorprendentemente, la elección del fármaco —si los pacientes recibieron uno o dos medicamentos estándar para los vasos pulmonares— no cambió claramente la supervivencia, probablemente reflejando el acceso limitado y el reducido tamaño de la muestra. En cambio, destacaron varias características estructurales: los pacientes sin marcada dilatación de la arteria pulmonar y sin hipertensión portal tuvieron mejor pronóstico. Lo más llamativo fue una medida ecocardiográfica común llamada fracción de eyección (FE), que estima cuánto volumen bombea el lado izquierdo del corazón en cada latido. Una FE por debajo del 66% predijo con fuerza la supervivencia, mientras que valores por encima de ese umbral se asociaron con una mayor probabilidad de muerte, incluso tras ajustar por edad, sexo y otras enfermedades.
Por qué un bombeo «más fuerte» puede señalar problemas
En apariencia, una FE alta suena bien: suele interpretarse como un signo de un ventrículo izquierdo vigoroso. En la Sch-PAH, sin embargo, la situación es más compleja. Muchos pacientes también presentan estados de alto flujo relacionados con el hígado que obligan al corazón a bombear con más fuerza y rapidez. A medida que la presión en las arterias pulmonares aumenta, el ventrículo derecho se dilata y empuja el tabique entre las dos cámaras cardíacas hacia la izquierda, reduciendo el volumen de llenado del ventrículo izquierdo. Esto puede hacer que la FE parezca engañosamente alta, no porque el corazón esté más sano, sino porque está contrayendo una cámara más pequeña. El estudio sugiere que, en este contexto específico, una FE superior al 66% puede en realidad señalar una circulación más avanzada y estresada y un peor pronóstico.
Qué significa esto para pacientes y médicos
En conjunto, los autores muestran que la Sch-PAH en Egipto afecta principalmente a hombres mayores con múltiples enfermedades concomitantes y síntomas más graves al diagnóstico que quienes tienen IPAH, aunque la supervivencia fue en términos generales similar durante el periodo de seguimiento. La combinación de dilatación de la arteria pulmonar, cambios en el tamaño de la aurícula izquierda y una fracción de eyección inusualmente alta parece identificar a quienes tienen mayor riesgo. Para los clínicos en regiones donde la esquistosomiasis es o fue común, estos hallazgos de imagen sencillos podrían motivar un seguimiento más estrecho y un tratamiento más temprano y agresivo. Para los planificadores de salud pública, el trabajo refuerza que una exposición infantil al agua aparentemente remota puede repercutir décadas después en el corazón y los pulmones, por lo que la vigilancia a largo plazo y el acceso a atención especializada son cruciales en las comunidades endémicas.
Cita: Soliman, Y.M.A., El-Kassas, M., ElAziz, A.A. et al. Clinical and hemodynamic evaluation of schistosomiasis-associated pulmonary arterial hypertension from Egyptian pulmonary hypertension centers: epidemiology, risk factors, and survival determinants. Sci Rep 16, 9668 (2026). https://doi.org/10.1038/s41598-026-41412-7
Palabras clave: esquistosomiasis, hipertensión arterial pulmonar, cardiología tropical, Egipto, enfermedad pulmonar parasitaria