Clear Sky Science · fr
Identification des altérations communes de l’activité cérébrale spontanée dans les troubles psychiatriques
Pourquoi cela compte pour la santé mentale
De nombreuses affections de santé mentale, telles que la dépression, le trouble bipolaire, la schizophrénie, l’anxiété, le trouble obsessionnel-compulsif et le trouble de stress post-traumatique, peuvent paraître très différentes en surface. Pourtant, les personnes porteuses de ces diagnostics présentent souvent des problèmes similaires d’humeur, de cognition et de motivation. Cette étude pose une question fondamentale qui importe aux patients, aux familles et aux cliniciens : ces troubles partagent-ils aussi une signature commune dans le cerveau au repos, et si oui, qu’est-ce que cela pourrait révéler sur des causes et des traitements transdiagnostiques ?

Un cerveau au repos n’est jamais vraiment immobile
Nos cerveaux restent actifs même lorsque nous restons immobiles, les yeux fermés, et cette activité de base peut être mesurée par l’IRMf en état de repos. Une mesure largement utilisée, appelée amplitude des fluctuations basse fréquence, enregistre l’intensité des pulsations temporelles des zones cérébrales locales. Les auteurs ont rassemblé des données de 210 études précédentes, couvrant plus de dix mille patients et plus de onze mille volontaires sains. En combinant ces résultats, ils ont recherché des régions cérébrales qui différaient de façon cohérente entre patients et sujets sains, quel que soit le diagnostic psychiatrique des patients.
Points chauds et zones silencieuses partagés
La méta-analyse a révélé un schéma frappant. À travers les troubles, plusieurs régions impliquées dans la cognition et l’émotion présentaient une activité spontanée plus forte chez les patients que chez les volontaires sains. Ces « points chauds » incluaient des parties des lobes frontaux qui soutiennent la planification et le contrôle de soi, l’insula qui aide à intégrer les signaux corporels et les sensations, le cingulaire et les zones frontales médianes liés à la motivation et à la régulation émotionnelle, l’amygdale qui détecte la menace et la peur, et le striatum qui traite la récompense et les habitudes. En revanche, les zones cérébrales qui contrôlent le mouvement volontaire et les sensations corporelles, situées le long du sillon central, avaient tendance à montrer une activité de base plus faible chez les patients.
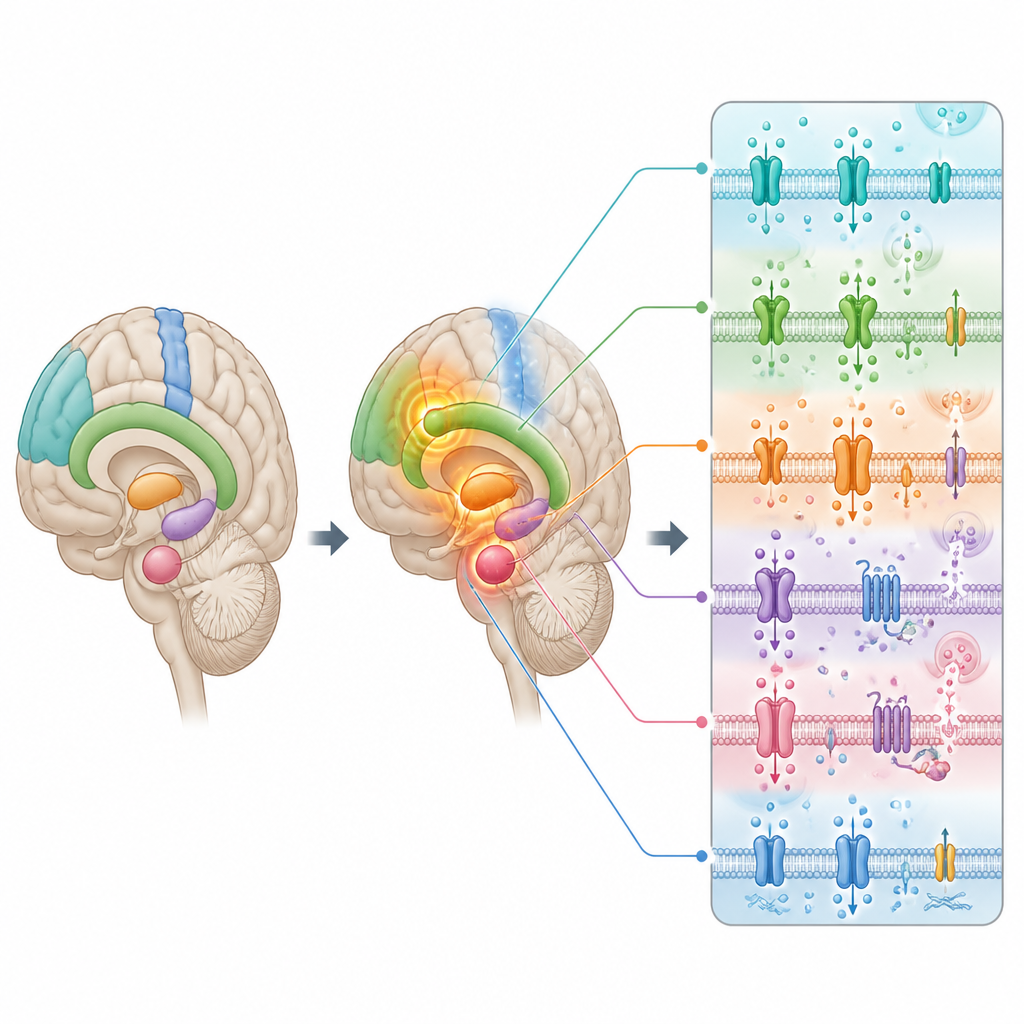
Modifications du câblage et de la chimie cérébrale
Pour savoir si ces changements fonctionnels s’appuyaient sur des altérations physiques plus profondes, les chercheurs ont aussi regroupé des résultats d’études sur l’épaisseur corticale, une mesure de l’épaisseur de la couche externe de cellules du cerveau. Ils ont constaté que certaines des mêmes régions frontales et de l’insula, où l’activité était anormalement élevée, étaient également plus minces à travers les troubles, suggérant que le cerveau pourrait travailler plus intensément dans des zones lésées pour compenser. L’équipe a ensuite comparé la carte d’activité altérée à de grandes bases de données d’expression génique dans le cerveau humain et à des cartes des systèmes de messagers chimiques, comme la dopamine et la sérotonine, construites à partir de scans PET.
Relier symptômes, gènes et messagers chimiques
Les régions qui se comportaient différemment chez les patients étaient enrichies en gènes impliqués dans le déplacement d’ions à travers les membranes cellulaires et le fonctionnement des canaux ioniques, composants fondamentaux permettant aux neurones de déclencher des potentiels d’action. Ces mêmes régions correspondaient à plusieurs systèmes de neurotransmetteurs, notamment la dopamine, la sérotonine, la noradrénaline, les opioïdes et l’acétylcholine, tous bien connus pour influencer l’humeur, la motivation et l’anxiété. Lorsque les auteurs ont comparé leur carte cérébrale aux schémas issus de nombreuses études d’imagerie fonctionnelle réalisées lors de tâches, ils ont trouvé le chevauchement le plus marqué avec des fonctions mentales liées à la récompense, à l’humeur et à la peur. Autrement dit, les circuits qui paraissent perturbés au repos sont précisément ceux dont les gens se servent pour éprouver du plaisir, conserver un équilibre émotionnel et gérer la menace.
Ce que cela signifie pour la compréhension des maladies mentales
Globalement, les résultats suggèrent que de nombreux diagnostics psychiatriques majeurs partagent une « empreinte neuronale » commune au repos, centrée sur des régions frontales et l’insula, des hubs profonds de l’émotion et de la récompense, ainsi que des zones motrices et sensorielles. L’activité altérée semble liée à la fois à un amincissement physique subtil du tissu cérébral et à des modifications des gènes et des messagers chimiques qui permettent la communication neuronale. Pour un lecteur non spécialiste, le message clé est que des affections comme la dépression, la schizophrénie et l’anxiété peuvent être des expressions différentes de perturbations partiellement partagées des circuits et des mécanismes moléculaires du cerveau, plutôt que des maladies cérébrales totalement séparées. Reconnaître ces recoupements pourrait orienter des thérapies ciblant des voies cérébrales communes plutôt que des cases diagnostiques uniques, tout en expliquant pourquoi des personnes porteuses de diagnostics différents peuvent souffrir de problèmes similaires d’humeur, de motivation et de mouvement.
Citation: Guo, Z., Tang, X., Xiao, S. et al. Identification of common spontaneous brain activity alterations across psychiatric disorders. Transl Psychiatry 16, 244 (2026). https://doi.org/10.1038/s41398-026-03986-8
Mots-clés: IRMf en état de repos, troubles psychiatriques, réseaux cérébraux, neurotransmetteurs, émotion et récompense