Clear Sky Science · de
Identifizierung gemeinsamer spontaner Hirnaktivitätsveränderungen bei psychiatrischen Erkrankungen
Warum das für psychische Gesundheit wichtig ist
Viele unterschiedliche psychische Erkrankungen wie Depression, bipolare Störung, Schizophrenie, Angststörungen, Zwangsstörungen und posttraumatische Belastungsstörung können äußerlich sehr verschieden wirken. Zugleich haben Betroffene dieser Diagnosen oft ähnliche Probleme mit Stimmung, Denken und Motivation. Die Studie stellt eine grundlegende Frage, die für Patientinnen und Patienten, Familien und Behandelnde gleichermaßen relevant ist: Teilen diese Störungen auch ein gemeinsames Muster im ruhenden Gehirn, und wenn ja, was könnte das über gemeinsame Ursachen und übergreifende Behandlungsansätze verraten?

Ein ruhendes Gehirn ist nie völlig inaktiv
Unser Gehirn ist aktiv, selbst wenn wir reglos mit geschlossenen Augen liegen, und diese Basisaktivität lässt sich mit Ruhezustands-fMRI messen. Ein häufig genutztes Maß, die Amplitude niederfrequenter Fluktuationen, erfasst, wie stark lokale Hirnareale über die Zeit pulsiere n. Die Autorinnen und Autoren sammelten Daten aus 210 früheren Studien, die mehr als zehntausend Patientinnen und Patienten und über elftausend gesunde Kontrollpersonen umfassten. Durch die Kombination dieser Ergebnisse suchten sie nach Hirnregionen, die bei Patientinnen und Patienten konsistent von gesunden Personen abweichen – unabhängig von der diagnostischen Kategorie.
Geteilte Hotspots und Ruhebereiche
Die Metaanalyse zeigte ein auffälliges Muster. Über die Störungen hinweg wiesen mehrere Regionen, die an Kognition und Emotion beteiligt sind, bei Patientinnen und Patienten stärkere spontane Aktivität auf als bei Gesunden. Zu diesen „Hotspots“ gehörten Teile der Stirnlappen, die Planung und Selbstkontrolle unterstützen, die Insula, die Körperinformationen und Gefühle integriert, der cinguläre und mediale Frontalkortex, die mit Motivation und Emotionsregulation verknüpft sind, die Amygdala, die Bedrohung und Angst erkennt, und das Striatum, das Belohnung und Gewohnheiten verarbeitet. Dagegen zeigten Areale, die willkürliche Bewegung und Körpersensibilität steuern und entlang des Zentralstreifens liegen, bei Patientinnen und Patienten tendenziell schwächere Basisaktivität.
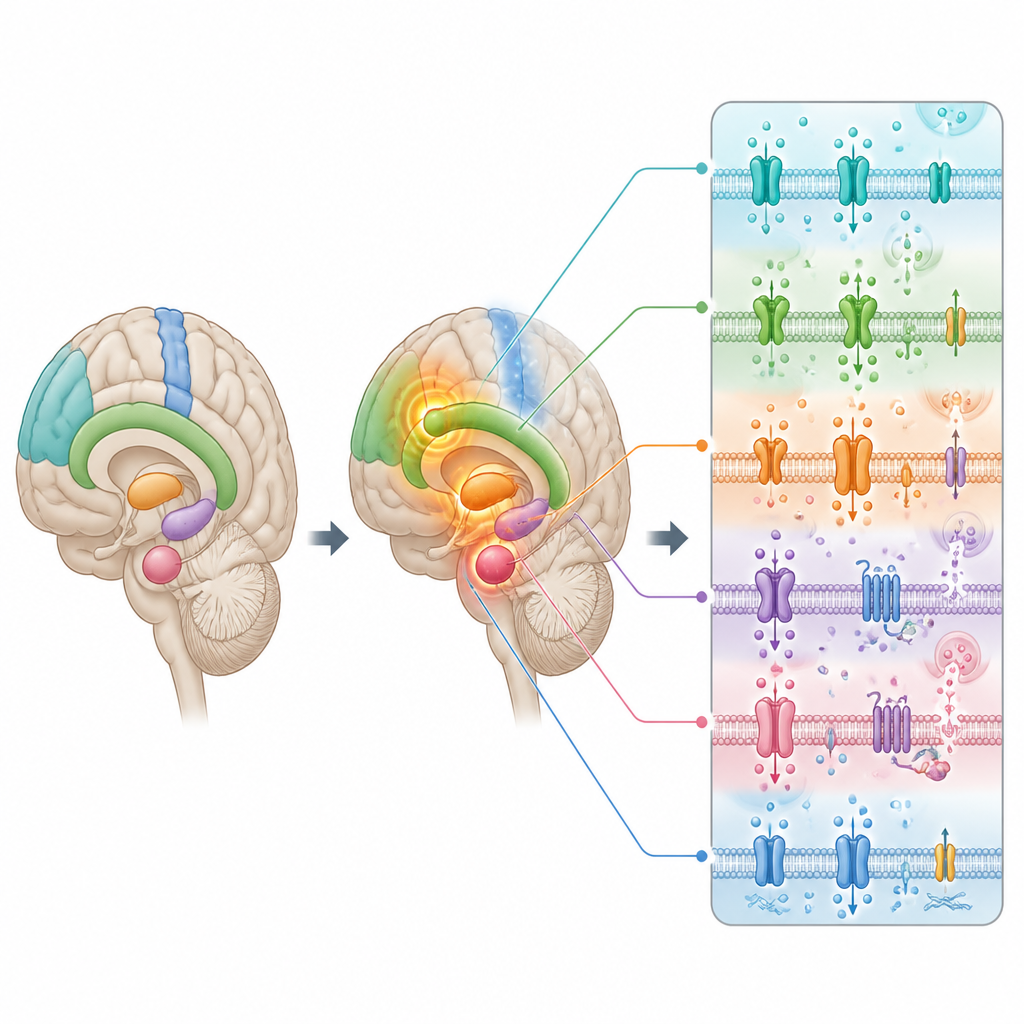
Veränderungen in Verkabelung und Chemie des Gehirns
Um zu prüfen, ob diese funktionellen Verschiebungen auf tiefer liegenden physischen Veränderungen beruhen, bündelten die Forschenden auch Ergebnisse aus Studien zur Kortexdicke, einem Maß dafür, wie dick die äußere Zellschicht des Gehirns ist. Sie fanden, dass einige der gleichen frontalen und insulären Regionen mit ungewöhnlich starker Aktivität quer über die Störungen hinweg auch ausgedünnt waren, was nahelegt, dass das Gehirn in geschädigten Bereichen verstärkt arbeiten könnte, um zu kompensieren. Das Team verglich die Karte veränderter Aktivität außerdem mit großen Datenbanken zur Genaktivität im menschlichen Gehirn und mit Karten chemischer Botenstoffsysteme wie Dopamin und Serotonin, die aus PET-Scans stammen.
Symptome verknüpfen mit Genen und Botenstoffen
Die Regionen, die sich bei Patientinnen und Patienten anders verhielten, wiesen eine Anreicherung von Genen auf, die am Transport geladener Teilchen über Zellmembranen und am Betrieb von Ionenkanälen beteiligt sind – grundlegende Komponenten, die Nervenzellen das Feuern ermöglichen. Dieselben Regionen stimmten mit mehreren Transmittersystemen überein, darunter Dopamin, Serotonin, Noradrenalin, Opioide und Acetylcholin, die bekanntlich Stimmung, Motivation und Angst beeinflussen. Beim Vergleich ihrer Hirnkarte mit Mustern aus vielen aufgabenbasierten Bildgebungsstudien fand das Team die größte Überlappung mit mentalen Funktionen, die mit Belohnung, Stimmung und Angst zu tun haben. Anders gesagt: Genau die Schaltkreise, die in Ruhe gestört erscheinen, sind die, auf die Menschen angewiesen sind, um Freude zu empfinden, emotional stabil zu bleiben und mit Bedrohungen umzugehen.
Was das für das Verständnis psychischer Erkrankungen bedeutet
In der Summe deuten die Ergebnisse darauf hin, dass viele große psychiatrische Diagnosen ein gemeinsames „neuronales Fingerabdruck“ im Ruhezustand teilen, zentriert auf frontale und insuläre Regionen, tiefe Emotion‑ und Belohnungsknoten sowie motorische und sensorische Areale. Die veränderte Aktivität scheint sowohl mit subtiler physischer Ausdünnung von Hirngewebe als auch mit Verschiebungen in Genen und chemischen Botenstoffen verbunden zu sein, die die Kommunikation von Nervenzellen ermöglichen. Für eine allgemein verstandene Leserschaft ist die Kernbotschaft, dass Erkrankungen wie Depression, Schizophrenie und Angststörungen unterschiedliche Ausprägungen teilweise gemeinsamer Schaltkreis- und molekularer Störungen sein können, statt völlig unterschiedliche Hirnkrankheiten. Diese Überschneidungen zu erkennen, könnte Therapien leiten, die auf gemeinsame Gehirnwege zielen statt auf einzelne Diagnosekategorien, und zugleich erklären, warum Menschen mit unterschiedlichen Diagnosen ähnliche Probleme bei Stimmung, Motivation und Bewegung haben können.
Zitation: Guo, Z., Tang, X., Xiao, S. et al. Identification of common spontaneous brain activity alterations across psychiatric disorders. Transl Psychiatry 16, 244 (2026). https://doi.org/10.1038/s41398-026-03986-8
Schlüsselwörter: Ruhezustands-fMRI, psychische Störungen, Gehirnnetzwerke, Neurotransmitter, Emotion und Belohnung