Clear Sky Science · es
Estudio de un modelo de nomograma basado en radiómica de TC y características clínicas para la clasificación histológica de tumores de la glándula parótida
Por qué esto importa para pacientes y médicos
Cuando aparece un bulto junto a la mandíbula, pacientes y médicos quieren saber con urgencia: ¿es inofensivo o peligroso, y qué tratamiento es realmente necesario? En los tumores de la parótida, la mayor glándula salival, la respuesta suele llegar solo tras la cirugía o una prueba invasiva con aguja. Este estudio explora si la información ya presente en las TC de rutina, combinada con sencillos datos del paciente, puede clasificar de antemano estos tumores en tipos clave, ayudando a ajustar la cirugía y evitar riesgos innecesarios.
El problema de tumores glandulares que se parecen
Los tumores de la glándula parótida son relativamente raros pero clínicamente importantes. La mayoría son benignos, sobre todo tres tipos comunes: adenoma pleomórfico, tumor de Warthin y adenoma de células basales. Una proporción menor es maligna, lo que requiere una cirugía más agresiva y, a veces, radioterapia. Desafortunadamente, muchos de estos tumores se parecen en la imagen convencional y a menudo no presentan síntomas distintivos. Los médicos se apoyan en la aspiración por aguja fina y en la interpretación de TC o RM, pero las biopsias pueden resultar incómodas, a veces ofrecer resultados inconcluyentes y conllevan pequeños riesgos. Esto crea una motivación fuerte para disponer de herramientas no invasivas que distingan los tipos tumorales antes de que el cirujano empuñe el bisturí.
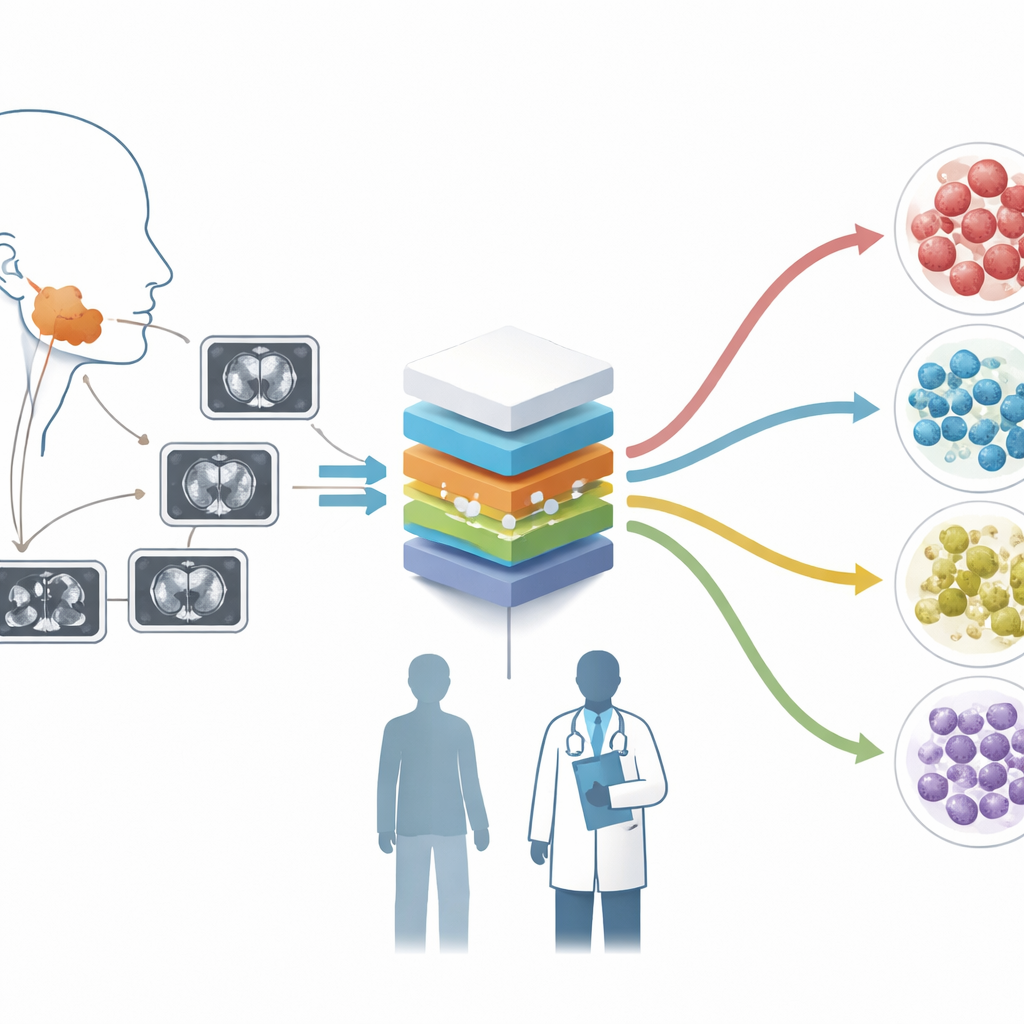
Convertir las TC en mapas de datos ricos
Los investigadores emplearon una técnica llamada radiómica, que trata cada TC como una fuente de datos rica en lugar de una simple imagen. A partir de TC con contraste de 427 pacientes en dos hospitales, delinearon cuidadosamente cada tumor e introdujeron las imágenes en un software especializado que extrae más de mil características numéricas. Estas características describen patrones de brillo, textura y forma que el ojo humano no cuantifica fácilmente. Para garantizar la fiabilidad frente a distintos escáneres, el equipo remuestreó y normalizó las imágenes y usó un método estadístico llamado ComBat para armonizar las características procedentes de múltiples máquinas.
Construir modelos inteligentes en tres pasos de decisión
En lugar de intentar clasificar todos los tipos tumorales a la vez, el equipo dividió el problema en tres decisiones simples que reflejan cómo podría razonar un clínico. Primero: ¿benigno o maligno? Segundo, entre los tumores benignos, ¿es adenoma pleomórfico frente a los otros dos tipos combinados? Tercero, si es uno de esos dos, ¿es tumor de Warthin o adenoma de células basales? Para cada paso emplearon métodos de aprendizaje automático —regresión logística, máquinas de vectores de soporte y árboles potenciados por gradiente— para encontrar las características radiómicas más informativas y construir un modelo predictivo. Evaluaron estos modelos por su capacidad de separar los grupos, midiendo el rendimiento con el área bajo la curva ROC, una métrica estándar para pruebas diagnósticas.
Mezclar patrones de imagen con pistas clínicas habituales
Mientras la radiómica captaba detalles sutiles de la imagen, los autores también reconocieron el valor de la información clínica básica. Evaluaron variables como los síntomas, el margen del tumor, la presencia de adenopatías, la edad, el tamaño del tumor y áreas con aspecto quístico en TC. Mediante análisis estadístico identificaron cuáles de estos factores contribuían realmente a distinguir los grupos tumorales. Luego combinaron estos predictores clínicos con la «firma» radiómica en una única herramienta gráfica llamada nomograma. Este nomograma transforma la salida compleja del modelo en un sistema de puntos fácil de usar que puede estimar la probabilidad de cada tipo tumoral para un paciente individual.
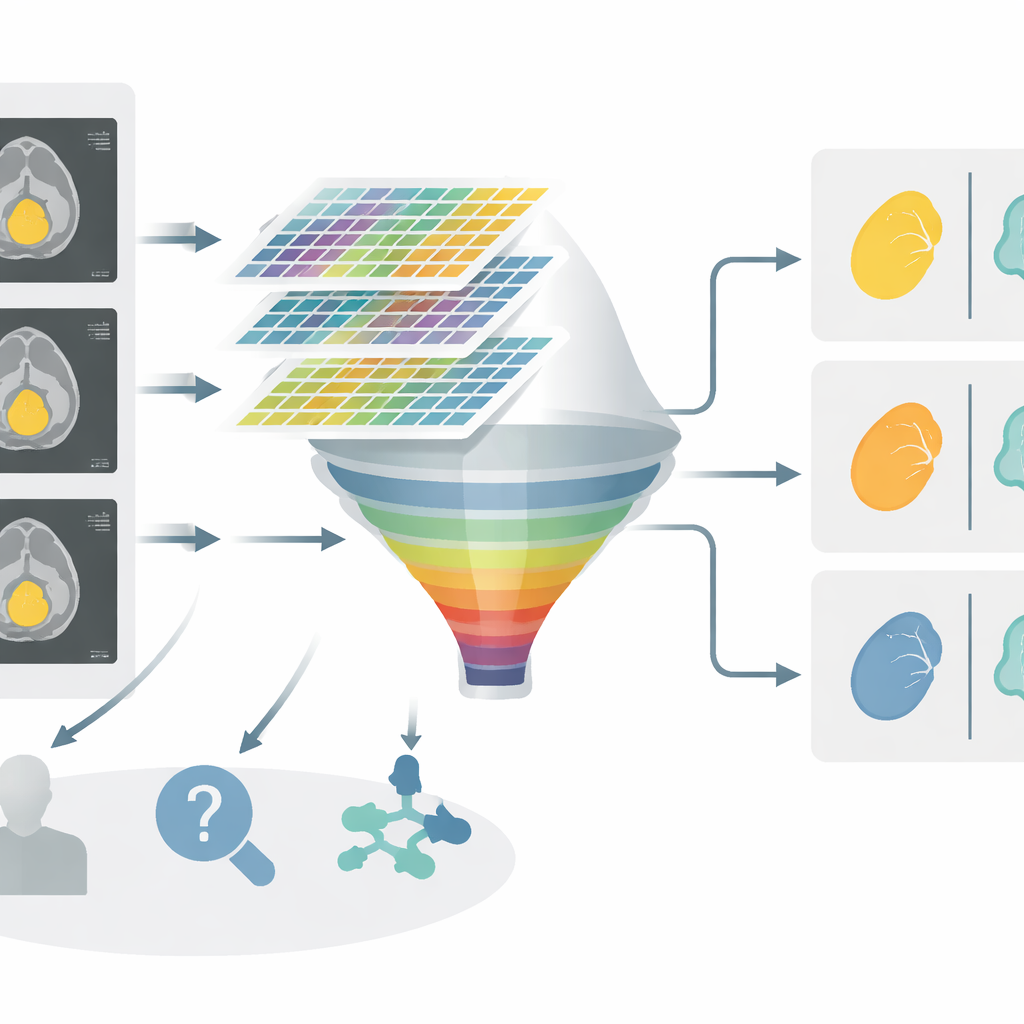
Qué logró la nueva herramienta
En los tres pasos de decisión, el nomograma combinado superó a los modelos que utilizaban solo características clínicas o solo radiómica. Por ejemplo, al separar tumores benignos de malignos, el modelo integrado mostró mayor precisión global y una puntuación diagnóstica superior frente a los factores clínicos solos. Mejoras similares aparecieron en las dos comparaciones entre benignos, donde las diferencias sutiles son especialmente difíciles de ver a simple vista. El análisis de curvas de decisión, que pondera los beneficios de clasificaciones correctas frente a los perjuicios de equivocarse, sugirió que el nomograma podría ofrecer un mayor beneficio clínico neto en un amplio rango de umbrales de decisión en el mundo real.
Qué significa esto hacia el futuro
En términos sencillos, el estudio muestra que un análisis cuidadoso de las TC, combinado con datos de paciente recogidos de forma rutinaria, puede ayudar a los médicos a clasificar con más confianza los tumores de la glándula parótida en categorías relevantes antes de la cirugía. La herramienta no sustituye a la biopsia ni al juicio experto, pero podría orientar decisiones sobre la extensión de la intervención y qué pacientes podrían evitar tratamientos excesivamente agresivos. Con estudios multicéntricos más amplios y la inclusión de otros tipos de imagen, los nomogramas basados en radiómica podrían convertirse en parte práctica de la atención diaria, ofreciendo diagnósticos más personalizados y menos invasivos a personas con tumores de las glándulas salivales.
Cita: Shen, Q., Liu, Y., Xu, F. et al. The study of nomogram model based on CT radiomics and clinical features for histological classification of parotid gland tumors. Sci Rep 16, 11665 (2026). https://doi.org/10.1038/s41598-026-46970-4
Palabras clave: tumores de la glándula parótida, radiómica en TC, diagnóstico mediante aprendizaje automático, clasificación de tumores, imagen no invasiva