Clear Sky Science · de
Perkutane Koronarintervention und vaskuläre Zugangskomplikationen: Eine zeitgemäße Übersicht
Warum der Weg zum Herzen zählt
Herzärzte erreichen verengte Herzarterien häufig nicht durch Öffnen des Brustkorbs, sondern indem sie dünne Katheter über Blutgefäße vom Handgelenk oder der Leiste aus führen. Dieser Artikel erklärt, warum die Wahl des Handgelenks (transradialer Zugang) gegenüber der Leiste (transfemoraler Zugang) zum bevorzugten Weg geworden ist, wie auf jedem Weg Komplikationen entstehen können und was Ärztinnen und Ärzte tun, um diese lebensrettenden Eingriffe so sicher wie möglich zu machen. Das Verständnis dieser Abwägungen hilft Patientinnen und Patienten zu wissen, welche Fragen sie vor einem Stent oder einer Koronarangiographie stellen sollten und warum die Einstichstelle Blutungen, die Nierenfunktion und sogar das Überleben beeinflussen kann.
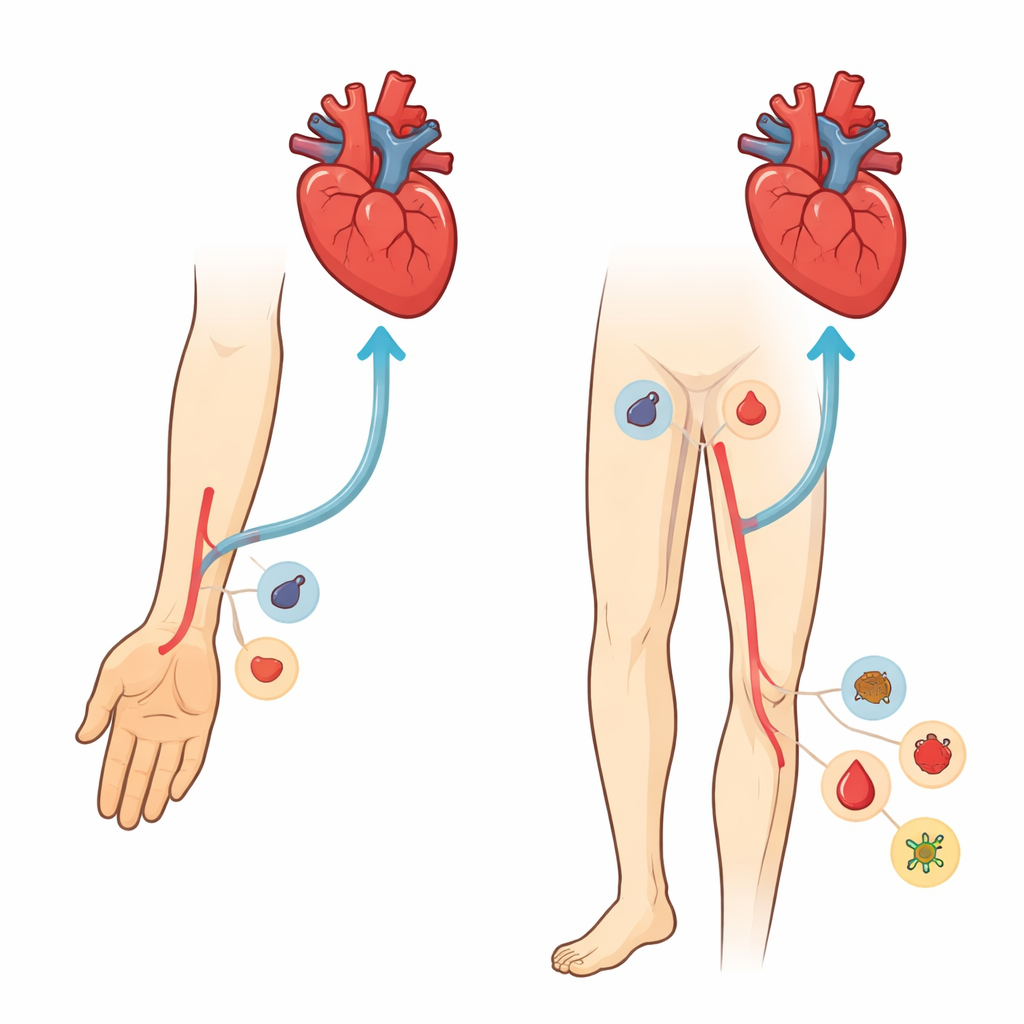
Zwei Wege zum Herzen
Die Übersicht vergleicht zwei Hauptzugangsstellen für Eingriffe zur Eröffnung verstopfter Herzkranzgefäße: die Arteria radialis am Handgelenk und die Arteria femoralis in der Leiste. Große klinische Studien und Metaanalysen zeigen inzwischen, dass insbesondere bei Menschen mit Herzinfarkt und anderen akuten koronaren Syndromen der Zugang über das Handgelenk das Risiko für schwere Blutungen, Gefäßschäden und sogar Tod gegenüber dem Leistenweg senkt. Insgesamt liegen die Raten vaskulärer Komplikationen beim Handgelenk bei etwa oder unter 1 %, während der Leistenweg mehrere Prozent erreichen kann. Der Nutzen ist am größten bei kränkeren, höher gefährdeten Patientinnen und Patienten, bei denen schon ein einzelnes Blutungsereignis den Verlauf hin zu Herzinsuffizienz, Nierenschaden oder Tod kippen kann.
Was am Handgelenk schiefgehen kann
Obwohl der Zugang über das Handgelenk insgesamt sicherer ist, ist er nicht risikofrei. Während des Eingriffs kann die Radialarterie schmerzhaft verkrampfen, was das Vorschieben des Katheters erschwert; selten kann die Gefäßwand einreißen oder perforieren. Nach dem Eingriff kann die Arterie verschließen (radiale Arterienokklusion), was meist unbemerkt bleibt, aber die erneute Nutzung dieser Arterie für spätere Eingriffe oder Bypassoperationen verhindern kann. Weitere seltene Probleme sind Hämatome (örtliche Blutansammlungen unter der Haut), kleine Pseudoaneurysmen, abnorme Arterien‑Venen‑Verbindungen, Nervenreizungen und in Extremfällen gefährlicher Druckanstieg im Unterarmkompartment. Der Artikel beschreibt, wie sorgfältige Nadelplatzierung unter Ultraschall, der Einsatz kleinerer und glatterer Sheaths, ausreichende Betäubung und Sedierung, Blutverdünnung während des Eingriffs und eine „patente“ (nicht zerstörende) Kompression danach diese Komplikationen deutlich reduzieren und oft mit einfachen Maßnahmen statt mit Operationen behandelbar machen.
Risiken, die dem Leistenweg eigen sind
Probleme rund um die Arteria femoralis sind in der modernen Praxis seltener, vor allem weil der Leistenweg seltener verwendet wird, treten aber oft schwerer auf, wenn sie vorkommen. Blutungen können tief in das Becken als retroperitoneales Hämatom ausbreiten, teils ohne deutlich sichtbare Blutergüsse auf der Haut, und sind mit höheren kurzfristigen Sterblichkeitsraten verbunden. Große Pseudoaneurysmen und Arterien‑Venen‑Fisteln können Schmerzen, Schwellungen des Beins oder Herzbelastung verursachen und erfordern möglicherweise gerinnungsfördernde Injektionen, Stents oder offene Chirurgie. Es besteht auch ein geringes Risiko für eine lebensbedrohliche Ischämie des Beins, wenn die Arterie durch Plaque, Thromben oder Verschlussgeräte eingeengt oder verschlossen wird. Die Übersicht betont eine penible Punktionstechnik unter Ultraschall‑ und Röntgenorientierung, angemessene Sheath‑Größen und das frühzeitige Erkennen von Blutdruckabfall oder Beinsymptomen, damit Blutungen mit Ballons, überdachten Stents oder Operation gestoppt werden können, bevor bleibender Schaden entsteht.
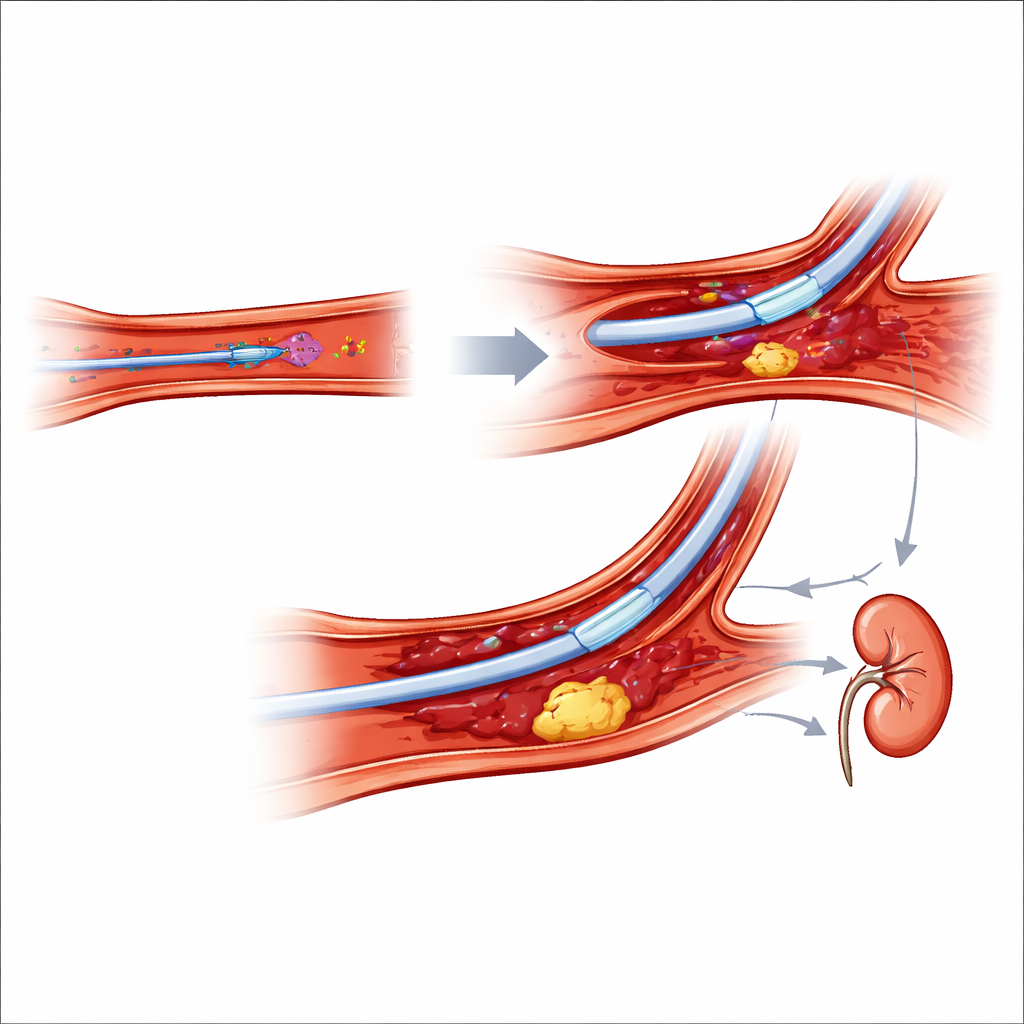
Geteilte Gefahren: Gehirn, Nieren und Strahlung
Einige Gefahren hängen kaum davon ab, wo der Katheter eingeführt wird. Ein Schlaganfall während oder kurz nach einer Koronarprozedur ist selten, aber verheerend und wird meist durch kleine Thromben oder Plaquefragmente verursacht, die ins Gehirn wandern. Das Nierenschadenrisiko ist ein weiteres zentrales Problem, das vor allem von der Menge des Röntgenkontrastmittels, niedrigem Blutdruck und Blutverlust getrieben wird. Flüssigkeitszufuhr vor und nach dem Eingriff, Beschränkung des Kontrastvolumens und das Vermeiden großer Blutverluste tragen zum Schutz der Nieren bei. Interessanterweise deuten Studien darauf hin, dass der Handgelenkszugang Nierenschäden moderat reduziert, wahrscheinlich weil er zu weniger schweren Blutungen führt und nicht unbedingt wegen eines geringeren Kontrastverbrauchs. Schließlich weist der Artikel darauf hin, dass Eingriffe am Handgelenk unter bestimmten Umständen die Strahlenbelastung leicht erhöhen können, was die Notwendigkeit strenger Strahlenschutzmaßnahmen unterstreicht.
Blick nach vorn: Klügere Zugangsentscheidungen
Die Autoren heben mehrere aufkommende Lösungen hervor. Neue Zugangsstellen, wie die distale Radialarterie in der Nähe des Daumens oder die Ulnararterie, könnten die radiale Arterienokklusion weiter verringern und zukünftige Optionen erhalten, sind jedoch technisch anspruchsvoller und führen häufiger dazu, während des Eingriffs auf eine andere Stelle wechseln zu müssen. Künstliche‑Intelligenz‑Tools werden entwickelt, um Alter, Nierenfunktion, Blutungsrisiko und Gefäßanatomie einer Patientin oder eines Patienten zu kombinieren und so den sichersten Einstichpunkt und die beste Kontraststrategie für jeden Fall zu empfehlen. Die Kernaussage ist, dass die Wahl des Handgelenks gegenüber der Leiste, wenn möglich, viele Komplikationen verhindert; dennoch bleiben durchdachte Patientenauswahl, sorgfältige Technik und individuell angepasste Nachsorge entscheidend. Mit besserer Planung und intelligenteren Werkzeugen hoffen Ärztinnen und Ärzte, lebensrettende Herzinterventionen noch sicherer zu machen und gleichzeitig die Gefäße zu erhalten, die Patientinnen und Patienten künftig erneut benötigen könnten.
Zitation: Attachaipanich, T., Khawaja, M., Takahashi, E.A. et al. Percutaneous Coronary Intervention and vascular access complications: A contemporary review. npj Cardiovasc Health 3, 23 (2026). https://doi.org/10.1038/s44325-026-00125-6
Schlüsselwörter: transradialer Zugang, transfemoraler Zugang, vaskuläre Komplikationen, perkutane Koronarintervention, Blutungsrisiko