Clear Sky Science · de
KI-gestützte Radiofrequenzanalyse von Ultraschall zur nicht-invasiven Quantifizierung von Leberfett bei Kindern
Warum Leberfett bei Kindern wichtig ist
Mehr Kinder als je zuvor entwickeln überschüssiges Fett in der Leber, ein Zustand, der mit Fettleibigkeit sowie zukünftigem Diabetes und Herzkrankheiten verbunden ist. Eine frühe Erkennung und Überwachung dieses Leberfetts ist entscheidend, doch der derzeit genaueste Test — eine MRT-Untersuchung — ist teuer, nicht flächendeckend verfügbar und für Kinder mitunter schwer zu ertragen. Diese Studie untersucht, ob gewöhnliche Ultraschallgeräte, unterstützt durch künstliche Intelligenz (KI), die Leberfettmenge bei Kindern ebenso genau wie die MRT messen können, und das ohne Nadeln, Strahlung oder lange Krankenhausaufenthalte.
Ein wachsendes Problem in jungen Körpern
Die metabolische Dysfunktion–assoziierte Steatose der Leber (MASLD), früher unter dem Begriff nichtalkoholische Fettlebererkrankung zusammengefasst, ist zur häufigsten chronischen Lebererkrankung bei Kindern geworden. Sie betrifft bis zu eines von zehn Kindern insgesamt und bis zu die Hälfte der Kinder mit Adipositas. Anders als bei Erwachsenen können Kinder Schwierigkeiten beim Luftanhalten, ruhig Bleiben oder bei invasiven Untersuchungen wie Leberbiopsien haben, was die Häufigkeit sicherer und komfortabler Kontrolluntersuchungen begrenzt. MRT-basierte Fettmessungen sind sehr zuverlässig, aber kostspielig und erfordern manchmal eine Sedierung. Standardultraschall ist deutlich einfacher anzuwenden, liefert jedoch meist ein körniges Graubild, das stark vom Untersucher abhängt und milde Erkrankungen übersehen kann. Die zentrale Frage ist, ob tiefere Informationen, die in den rohen Ultraschallsignalen verborgen sind, diese Lücke schließen können.
Auf rohe Schallwellen hören statt nur das Bild zu betrachten
Moderne Ultraschallgeräte zeichnen nicht nur das vertraute Graubild auf, sondern auch die zugrunde liegenden Radiofrequenz-(RF-)Echos — reichhaltige Schallwelleninformationen, die üblicherweise verworfen werden. Die Forschenden rekrutierten prospektiv 40 Kinder und Jugendliche, die wegen Fettleber untersucht wurden. Am selben Tag erhielt jedes Kind eine spezialisierte Ultraschalluntersuchung, bei der RF-Daten gespeichert wurden, eine konventionelle ultraschallbasierte Messung der Abschwächung im Lebergewebe (ein sogenannter Attenuationsparameter), grundlegende Bluttests und eine MRT, die einen präzisen Leberfettanteil lieferte. Mit diesen Daten bauten die Wissenschaftler zwei Arten von KI-Systemen auf. Eine Modellgruppe analysierte handgefertigte numerische Merkmale, sogenannte „Radiomics“, extrahiert aus den RF-Signalen. Die andere nutzte Deep Learning, bei dem neuronale Netze Muster direkt aus RF-basierten Bildern erlernten, mit der Möglichkeit, die Ultraschall-Attenuation und einen wichtigen Blutenzymwert hinzuzufügen.
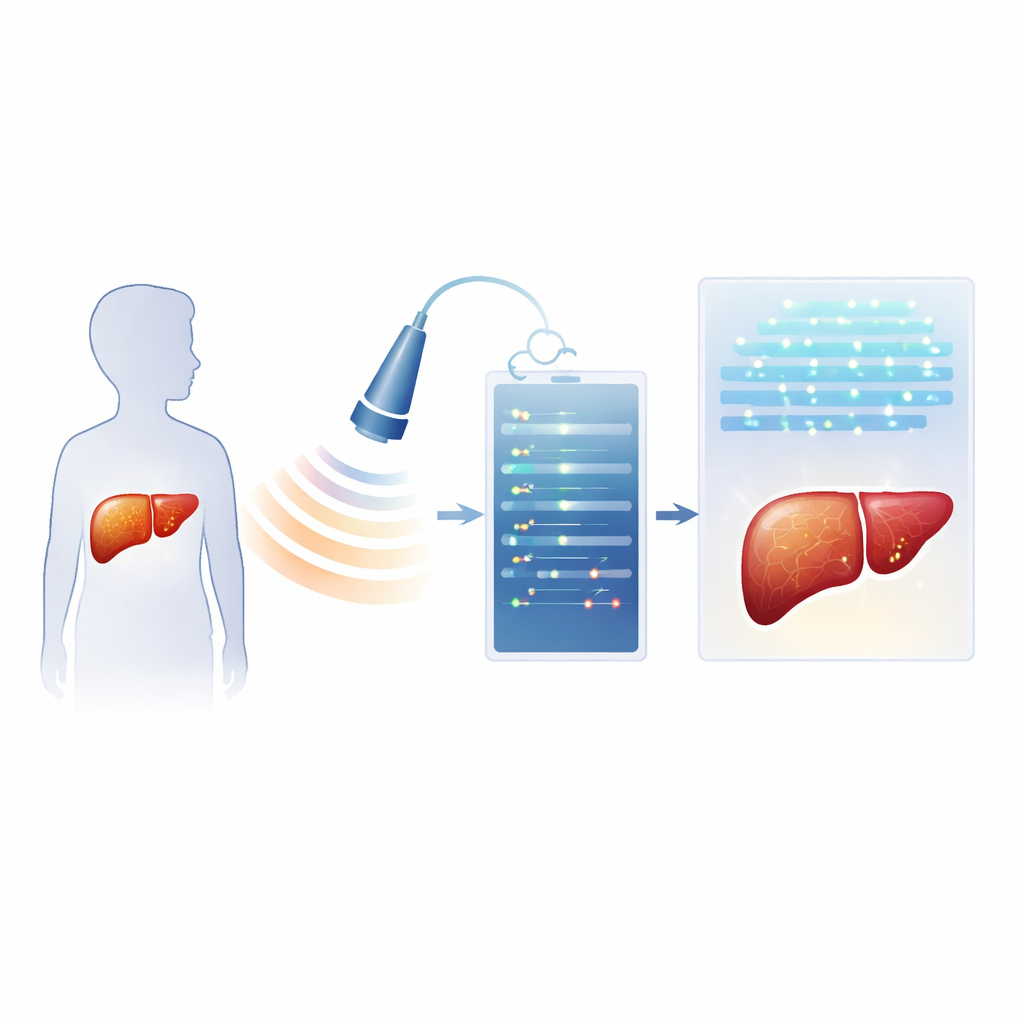
Was die KI-Systeme aus Kinderlebern lernten
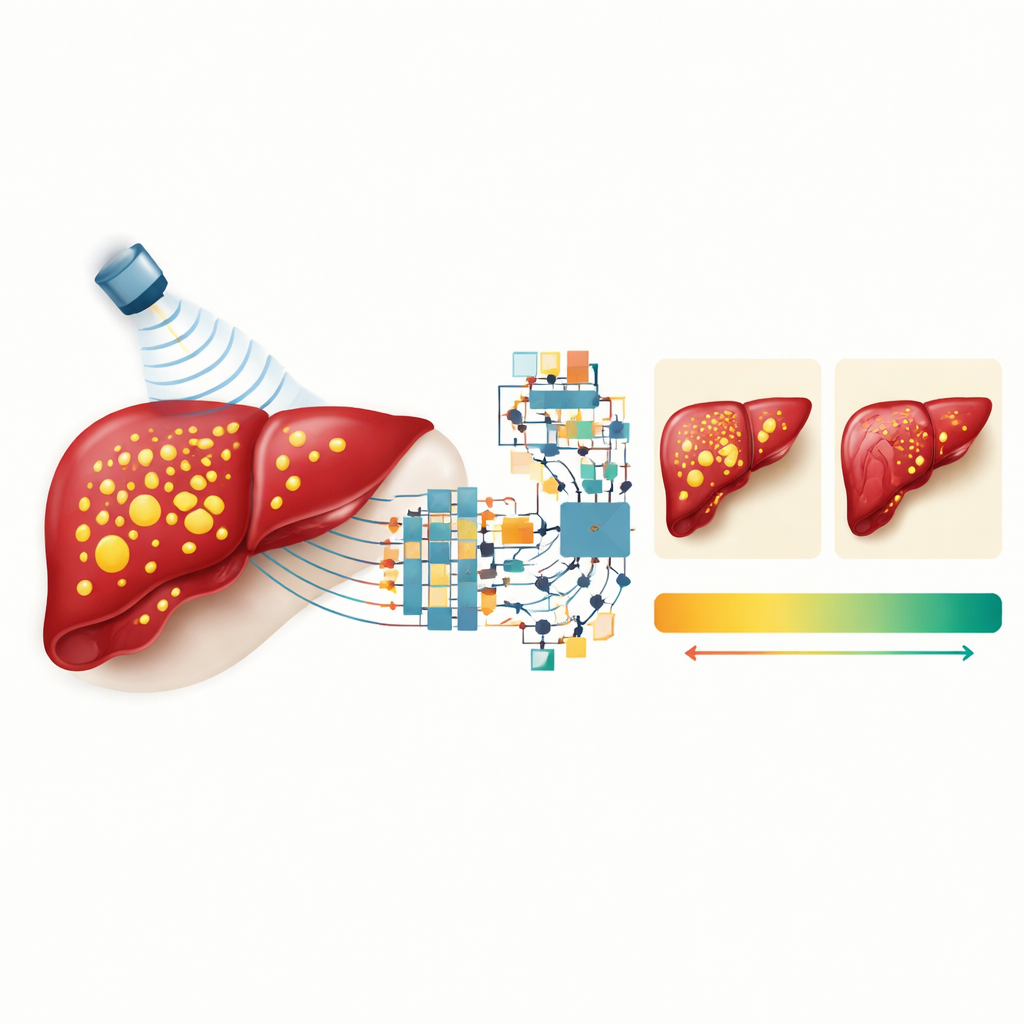
Die Forschenden verglichen mehrere Eingabekombinationen: nur RF-Daten; RF plus das konventionelle Graubild; RF plus Attenuationsmaß; und eine vollständige Mischung aus RF, Attenuation und einem Leberenzym aus dem Bluttests namens ALT. Sie stellten fest, dass RF-Daten entscheidend waren: Modelle, die sich nur auf Standardbilder stützten, schnitten deutlich schlechter ab. Das Hinzufügen des Graubildes zu RF half nicht und verschlechterte manchmal die Genauigkeit, was darauf hindeutet, dass die Komprimierung reichhaltiger Schallinformationen in ein einfaches Bild nützliche Details verwirft. Im Gegensatz dazu verbesserte die Kombination von RF-Daten mit dem quantitativen Attenuationsmaß die Leistung deutlich, und die Ergänzung um ALT brachte einen weiteren Schub, insbesondere beim Deep-Learning-Modell. Das spiegelt wider, dass eine realistische Leberbewertung davon profitiert, bildgebende Hinweise mit chemischen Markern aus dem Blut zu kombinieren.
Wie dicht kam Ultraschall plus KI an die MRT heran?
Das beste Radiomics-Modell, unter Verwendung einer Methode namens Gradient Boosting, erklärte etwa vier Fünftel der Variation des MRT-gemessenen Leberfetts und lag typischerweise weniger als 2 Prozentpunkte neben dem wahren Wert. Das beste Deep-Learning-Netz zeigte eine ähnliche, wenn auch leicht geringere Genauigkeit. Eine Übereinstimmungsanalyse, die jede KI-Schätzung mit der MRT über viele Bildschnitte verglich, zeigte nur winzige durchschnittliche Abweichungen — deutlich unter einem halben Prozentpunkt — wobei die meisten Fehler innerhalb weniger Prozentpunkte lagen. Praktisch bedeutet das, dass das KI-unterstützte Ultraschallsystem Leberfettwerte bei Kindern eng genug verfolgen könnte, um MRT-Ergebnisse zu spiegeln, ohne die MRT selbst zu benötigen.
Was das für Kinder und Kliniken bedeuten könnte
Die Studie legt nahe, dass gewöhnliche Ultraschallgeräte, die so erweitert werden, dass sie rohe Schallinformationen speichern und mit KI-Software gekoppelt sind, zu einem leistungsfähigen, kinderfreundlichen Instrument zur Messung von Leberfett werden könnten. Solche Systeme sind kostengünstiger, besser zugänglich und strahlenfrei, wodurch sie sich gut für wiederholte Kontrollen eignen, während Kinder wachsen oder Lebensstil- und medizinische Behandlungen beginnen. Zwar wurde die Untersuchung in einem einzelnen Krankenhaus mit einer begrenzten Patientenzahl und einem Gerätetyp durchgeführt und bedarf noch der Bestätigung in größeren, multizentrischen Studien, doch sie weist auf eine Zukunft hin, in der pädiatrisches Leberfett im Rahmen regulärer Klinikbesuche verfolgt werden kann. Für Familien könnte das frühere Erkennung von Problemen, häufigere Kontrollen ohne zusätzliches Risiko und bessere Chancen bedeuten, Kinder vor langfristigen Leberschäden zu schützen.
Zitation: Choi, G., Ham, S., Je, BK. et al. AI-powered ultrasound radiofrequency analysis for non-invasive pediatric liver fat quantification. Sci Rep 16, 13798 (2026). https://doi.org/10.1038/s41598-026-37862-8
Schlüsselwörter: pädiatrisches Fettleber, Ultraschallbildgebung, künstliche Intelligenz, Quantifizierung von Leberfett, Kinderadipositas